Asimismo, se lo considera un azúcar “anticaries” por incrementar el flujo salival, aumentar el pH y reducir los niveles de Streptococcus mutans al interferir en su metabolismo.
Las gomas de mascar con xilitol son estimulantes, gustativos y/o mecánicos, del flujo salival.
Los polímeros de glucosa (jarabes de glucosa y maltodextrinas) comprenden una mezcla de sacáridos de cadena corta y alfa dextrinas límites que se agregan cada vez más a los alimentos en los países industrializados. Si bien la evidencia sobre la cariogenicidad de estos carbohidratos es escasa y proviene de estudios en animales, estudios de pH del biofilm dental y estudios in vitro sugieren que los jarabes de glucosa y las maltodextrinas son cariogénicos (Moynihan et al., 1996; Grenby y Mistry, 2000).
Actualmente se ha incrementado el uso de oligosacáridos sintéticos no digeribles (prebióticos), pero estudios realizados del pH de la placa in vitro sugieren que los isomaltooligosacáridos (alimentos fermentados, como los panes de masa fermentada) y glucooligosacáridos (de origen sintético para la prevención de diabetes tipo II) resultan menos acidogénicos que la sacarosa (Ooshima et al., 1998). Por el contrario, existe evidencia de que los fructooligosacáridos, al no ser buenos sustratos de las bacterias orales, no producirían caries e, incluso, son considerados como agentes de su prevención. Están ampliamente disponibles en los alimentos como los alcauciles, los espárragos, el ajo, la cebolla y el puerro, aunque algunos autores dicen que son tan acidogénicos como la sacarosa (Hartmink et al., 1995; Moynihan et al., 2001).
La lactosa, o azúcar de la leche, se asocia a alimentos con menor riesgo de caries e incluyen los productos lácteos (Grenby et al., 2001; Dror y Allen, 2014) y alimentos que contienen vitamina D (Hujoel, 2013).
Alimentos y riesgo de caries
Quesos
El consumo de quesos estimula la secreción salival y aumenta la concentración de calcio en la placa dental (Gedalia et al., 1994). Estos niveles de calcio influyen en el equilibrio entre la desmineralización y la remineralización del esmalte. Los quesos duros son buenos estimulantes, gustativos y/o mecánicos, del flujo salival.
La leche de vaca contiene lactosa y también calcio, fósforo y caseína, componentes que impiden la formación de caries. En realidad, se ha visto una relación inversa entre el consumo de leche de vaca y la presencia de caries y se ha demostrado que la caída del pH de la placa luego del consumo de leche de vaca resulta insignificante (Rugg-Gunn et al., 1985). Además, la leche de vaca puede ser utilizada de manera segura en pacientes con bajo flujo salival como sustituto de la saliva.
La leche materna se trata del alimento funcional por excelencia. Es un fluido de gran complejidad biológica con efecto protector e inmunomodulador. Su composición química pone en evidencia la importancia de ciertos elementos sobre la salud bucodental.
Entre los hidratos de carbono, se destaca la lactosa, en mayor proporción que en la leche de vaca, cuya función principal es proveer calorías, pero, además, facilita la absorción del calcio. Se encuentran también los oligosacáridos, prácticamente ausentes en la leche de vaca, que actúan como un prebiótico, que facilita la colonización de bacterias benéficas y, además, protegen la mucosa intestinal del ataque de bacterias patógenas al actuar como análogos de los receptores de patógenos.
En cuanto a los lípidos, la leche humana posee triglicéridos, colesterol y ácidos grasos; estos últimos incluyen ácidos grasos esenciales, ácidos grasos de cadena corta, como el decanoico, y de cadena larga, como el docosahexanoico y el ácido araquidónico, que son particularmente importantes en el desarrollo cerebral y retiniano.
La concentración de proteínas de la leche humana es la más baja respecto a las de otras especies de mamíferos. Difiere, además, de la de vaca, en la relación caseína/proteínas del suero y en el tipo de proteínas. Así, las inmunoglobulinas, especialmente la IgA, inhibe el crecimiento bacteriano. La lactoferrina priva a las bacterias del hierro, que solo es liberado en presencia de los receptores presentes en el intestino; y las enzimas, la lisozima y las lactoperoxidasas tienen acción antimicrobiana. Todas ellas se encuentran en cantidades significativas en la leche humana y no así en la de vaca (Tabla 5.2).
Se destaca también la presencia de nucleótidos, que facilitan el crecimiento de las vellosidades intestinales y la actividad de las disacaridasas. Numerosas hormonas también forman parte de la leche humana; entre ellas, la leptina, que está vinculada a la disminución del apetito y es responsable, en parte, del menor riesgo de obesidad en niños amamantados.
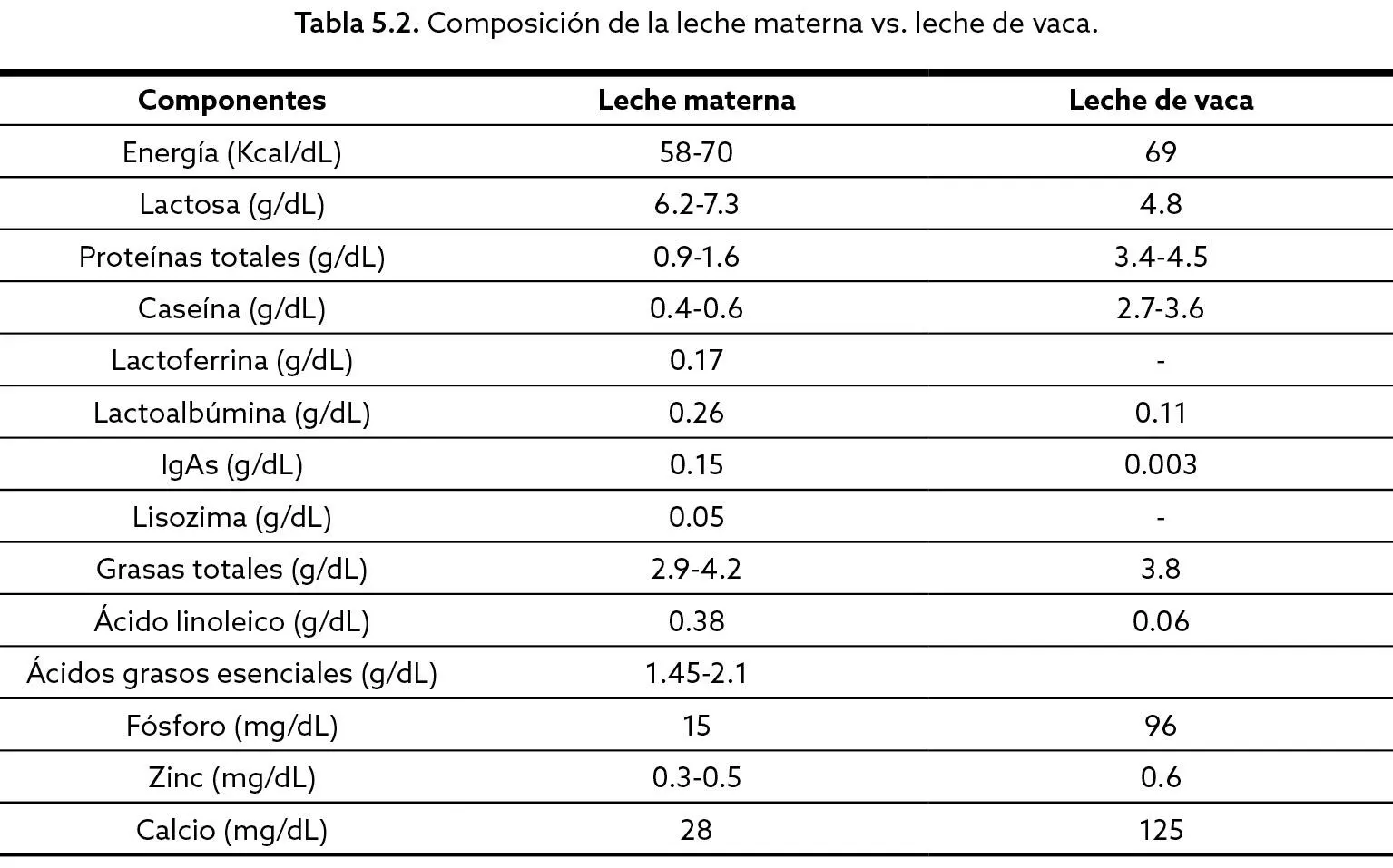
Los minerales, como el calcio y el fósforo, junto a las proteínas, como la caseína, hacen que la leche materna favorezca la remineralización. Estudios han demostrado que el efecto protector de la leche y sus derivados sobre los dientes se debe, en parte, a los fosfopéptidos de caseína (CPP), que contienen iones calcio y fosfato en forma de fosfatos de calcio amorfo (ACP) en un estado no-cristalino y, por lo tanto, biodisponible. Esta evidencia científica fue tomada por la industria odontológica para la elaboración de un producto (MiPaste-GC, Japón). El complejo de CPP-ACP es un sistema ideal de suministro de iones de calcio y fosfato libremente utilizables y puede actuar en sinergia con el fluoruro. Estudios clínicos han evaluado los efectos favorables del CPP-ACP sobre la remineralización del esmalte en su forma y función (Ma et al., 2019).
Otros componentes, como la arginina y la urea, favorecen el aumento del pH (el pH de la leche materna oscila entre 7.1 y 7.7) y, por tanto, disminuyen la desmineralización.
Todos estos componentes y su acción fisiológica explican que la leche materna en sí misma no sea cariogénica, sino todo lo contrario: previene el desarrollo de caries.
Los estudios que concluyen que la lactancia materna prolongada aumenta el riesgo de caries en la primera infancia a menudo tienen grandes deficiencias metodológicas y no consideran los factores relacionados con la patogenia de esta enfermedad.
A pesar de que algunos autores tratan de explicar que la lactancia materna constituye un factor de riesgo en la primera infancia (Peres et al., 2017; Feldens et al., 2018), no existe evidencia científica que demuestre tal relación (Valaitis, 2000; Ribeiro, 2004; Kramer, 2007; White, 2008; Mohebbi, 2008; Arora, 2011; Nunes, 2012; Lavigne, 2013; Hong, 2014; Nobile, 2014), ni tampoco se ha encontrado ningún estudio que evidencie que el destete precoz disminuya el riesgo de padecer caries.
De importancia son los estudios antropológicos realizados por Palmer (2000), de cráneos de niños prehistóricos (obtenidos del Museo Natural Smithsoniano, Washington, Estados Unidos), cuya única forma de alimentación era la lactancia materna y prolongada: en la gran mayoría de los dientes deciduos no se observó la presencia de caries.
En concordancia con el efecto beneficioso de la lactancia materna en términos de salud, la composición química de la leche materna no requiere del agregado de azúcares libres y no existe beneficio alguno para la salud dental recurrir a una fórmula láctea.
En niños alimentados a biberón no se debe permitir que se queden dormidos con la mamadera con leche azucarada en la boca (los jugos y otros líquidos azucarados tampoco deberían darse con biberón), debido a que el flujo salival disminuye durante el sueño y los azúcares permanecen en los dientes mucho más tiempo. Las tetinas y juguetes se deben limpiar al menos una vez al día y sustituirlas tan pronto manifiesten signos de desgaste, ya que las gomas acumulan azúcares y restos de alimentos. Los chupetes o chupones no deben humedecerse en miel, jugos, azúcar o jarabe, ya que cualquier fluido dulce que deje restos en la boca aumenta las posibilidades de aparición de caries, especialmente mientras el bebé duerme.
Читать дальше













