Figura 1.3.Aplicando ozono durante 30 segundos.
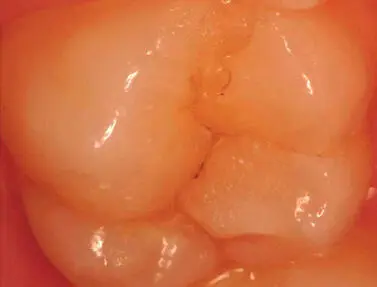
Figura 1.4.Luego del tratamiento con ozono, se observa que, a los siete meses, la lesión ha “desaparecido”.
El mecanismo anticariogénico del CPP ACP, presente en algunas pastas dentales, como la Mi Paste-GC-Japón (Figs. 1.5 y 1.6), consiste en favorecer la biodisponibilidad del Ca y P, necesarios para la remineralización, que se localiza en la placa dental. La ventaja de este complejo es encerrar en una micela el Ca y P dentro de la estructura de péptidos (fragmentos de proteína) de la caseína. Al producirse la desmineralización y bajar el pH, se produce la desnaturalización del péptido, esto abre la micela, permitiendo la biodisponibilidad de una alta concentración de Ca y P (Reynolds, 2003; Cross, 2005; Llena et al., 2009).
La remineralización de las lesiones en el esmalte requiere una considerable cantidad de tiempo. El contenido de calcio del esmalte es de 30 moles por litro (1200 g/L). El calcio contenido en la saliva es de, aproximadamente, 1 mmol/L (0.04 g/L) y de 2 mmol/L en condiciones óptimas.
Para reemplazar el esmalte perdido con calcio de la saliva o con soluciones con calcio, es necesario suministrar 10.000 volúmenes de saliva o de sustancias para remineralizar. La remineralización depende del suministro prolongado de calcio, fosfato y fluoruro. Esto implica que deberá trascurrir una considerable cantidad de tiempo para reemplazar completamente la fase mineral del esmalte perdido.
Debe considerarse el empleo de gomas de mascar que contienen sustancias protectoras (calcio, bicarbonato, clorhexidina, fluoruro y xilitol) en programas de prevención de caries. Su empleo después de las comidas incrementa el flujo salival, causando una reducción significativa en la formación de caries, porque contribuye en la remineralización (Ly et al., 2008; Stookey, 2008).

Figura 1.5.MiPaste (GC-Japón) contiene ACP-CCP.

Figura 1.6.MiPaste Plus (GC-Japón) contiene ACP-CCP y fluoruro.
Criterios de tratamiento de la lesión de caries dental
Máxima conservación de las estructuras del diente.
Diagnóstico: la enfermedad debe ser identificada y luego tratada.
Evaluar el riesgo de caries del paciente.
Tratamientos preventivos: el tratamiento quirúrgico de la lesión deber ser utilizado como último recurso, eliminando la menor cantidad de tejido dentario posible.
Utilizar procedimientos de reparación de restauraciones y cambiarlas solo cuando sea estrictamente necesario (reparar vs. nueva restauración).
Diagnosticar la causa de falla de la restauración.
Diagnosticar la causa de la caries secundaria.
Lograr la adhesión del paciente al tratamiento (Mount, 2000; Lanata, 2008).
Generaciones y generaciones de dentistas han tratado las caries con fórceps y fresas. El progreso no puede estar basado solo en lo tradicionalmente conocido. El enemigo de “lo mejor” es lo que creemos que es “lo bueno” (Stockleben, 2004).

Mínima intervención: un cambio de paradigma
Los odontólogos ocupan entre un 50% a 70% del tiempo en su consultorio reemplazando restauraciones fracasadas o aparentemente fracasadas (Mount, 2000; Deligiorgi et al., 2001; Lanata, 2005, 2011; Ericson, 2003; Lynch et al., 2014). En todo el mundo, durante 2010, los costos directos del tratamiento destinado a enfermedades dentales se estimaron en, aproximadamente, 298.000 millones de dólares anuales, de los que 120.000 millones son atribuidos a los Estados Unidos (Listl et al., 2015). Según informó Dental Tribune en 2017, solo en ese país se realizan ciento cincuenta millones de restauraciones por año; mientras que, en Inglaterra, los seguros de salud pagan más de siete millones de libras por la realización de tratamientos restaurativos cada año.
Las últimas estimaciones del estudio mundial de enfermedades (OMS) muestran que las caries dentales siguen siendo un problema descuidado, con más de 3.500 millones de personas sufriendo las consecuencias de esta enfermedad que puede prevenirse. Los dos objetivos principales de un sistema nacional de salud son mejorar la salud y reducir las desigualdades sanitarias, que a menudo se logran mediante la prevención y promoción, así como el tratamiento y la rehabilitación de los enfermos (Bernabé y Marcenes, 2020). Diversas investigaciones demuestran que más del 90% de la población ha tenido caries (Peters, 2009; Young et al., 2015). Por ello, nos atrevemos a afirmar que estamos haciendo algo muy mal (Lanata, 2020). Estas cifras deben y pueden cambiar; pero, para eso, se tienen que modificar radicalmente los criterios sobre el tratamiento de la caries dental.
En los inicios del siglo pasado, los tratamientos de la caries dental consistían en la exodoncia o la extirpación de los tejidos afectados mediante el empleo de fresas y/o instrumentos de mano; también se eliminaban el esmalte y la dentina sanos, siguiendo el principio de extensión por prevención o para darle a la cavidad formas determinadas. Estos tratamientos invasivos eran motivados por los escasos conocimientos sobre diagnóstico y la etiología de la lesión. El concepto cambió radicalmente al comprender que su causa es multifactorial; a ello se suman: el desarrollo de instrumentos y técnicas de diagnóstico, el tratamiento centrado en el paciente, con el propósito de que colabore en el mantenimiento de su salud bucal, y una odontología basada en la evidencia científica, que dio como resultado cambios fundamentales en el tratamiento de la enfermedad (Innes et al., 2019; Lanata, 2020).
Platón, en el año 202 a. C., dijo: “La ciencia es juicio acompañado de razón”. La odontología debe basarse en la evidencia científica. En la medicina y, por consiguiente, en nuestra profesión, debemos justificar lo que hacemos, pues “las opiniones generan epidemias” (Strejilevich, 2020). No es admisible basarse en lo que se cree o en lo que se supone que es bueno; lo que era bueno, tiempo después y basado en las investigaciones, puede quedar obsoleto, parcial o totalmente, y suplantado por una terapia mejor. Debemos tener cuidado con los procedimientos o técnicas que no tienen aval científico. Hay que huir de aquellos que dicen: “En mi experiencia” o “Yo hago esto y se lo recomiendo, pues me da muy buenos resultados”.
Recientemente, se ha introducido un término nuevo: odontología con mínima intervención , a la que se la diferencia de la odontología quirúrgica (Frencken et al., 2012; Frencken, 2017). La odontología con mínima intervención considera la promoción de la salud oral y medidas de prevención de las lesiones de caries dental primarias y secundarias, el diagnóstico temprano y la cuantificación de la condición de riesgo, la remineralización de las lesiones cariosas en esmalte y dentina, métodos efectivos de remoción del biofilm, intervenciones operatorias mínimamente invasivas y la reparación y el pulido de las restauraciones defectuosas en vez de su reemplazo.
Читать дальше

















