Hauteinrisse (oder auch Hautrisse) treten ebenfalls vorwiegend bei älteren und alten Menschen über 65 Jahren zuhause, im Krankenhaus, in der Langzeitpflege oder in Seniorenheimen auf.

Definition Hauteinriss ISTAP (International Skin Tears Advisory Panel) (2018): »Ein Hauteinriss ist eine traumatische Wunde aufgrund mechanischer Krafteinwirkung, einschließlich die Entfernung von Klebeflächen. Der Schweregrad kann in der Tiefe variieren (erstreckt sich nicht durch das Subkutangewebe).«
Die Probleme bei diesem Wundtyp sind die häufig gezackte und unregelmäßige Form und die nur langsame Heilung, oftmals kommt es zum Absterben des betroffenen Hautlappens, was wiederum zu einer Verzögerung der Abheilung führt. Zudem sind Hauteinrisse in den meisten Fällen schmerzhaft.
Häufige Ursachen für Hauteinrisse sind:
• Stumpfes Trauma
• Stürze
• Während der Ausübung von Aktivitäten des täglichen Lebens
• Verbands- und behandlungsbezogen
• Während des Patiententransfers
• Durch Hilfsmittel verursacht
Wobei das Stoßen an Gegenständen, das Trauma durch alltägliche Aktivitäten und Stürze die häufigsten Ursachen für die Entstehung von Hauteinrissen sind. Am häufigsten lokalisiert sind Hauteinrisse an Armen, Unterschenkeln und Händen.
Zu den Risikofaktoren für die Entstehung von Hauteinrissen gehören:
• Alter und Geschlecht
• Dünne, brüchige Haut
• Zurückliegende Hauteinrisse
• Medikamente, die die Haut dünn machen (z. B. Cortison)
• Ekchymose (Hautblutungen), z. B. senile Purpura, Hämatome
• Eingeschränkte Mobilität und Sehfähigkeit, einschließlich Verwendung von Hilfsmitteln wie z. B. Rollator, Rollstuhl, Toilettenstuhl
• Schlechte Ernährung und Hydratation
• Kognitive und sensorische Einschränkungen
• Komorbiditäten, die die Durchblutungs- und Hautsituation beeinflussen, einschließlich z. B. chronische Herzkrankheiten, Niereninsuffizienz
• Abhängigkeit von anderem beim Duschen, Ankleiden oder Transfer
Tab. 3.16: Klassifikation von Hauteinrissen (Skin tears) nach ISTAP (2018):

Typ 1: Kein HautverlustTyp 2: Teilverlust des HautlappensTyp 3: Totaler Verlust des Hautlappens
3.7 Komplikationen einer chronischen Wunde
Diese sind z. B.:
• Unterminierungen (Wundtaschen, Wundrandunterminierungen, Untertunnelungen,  Abb. 4.2), Vorhandensein einer Wundhöhle
Abb. 4.2), Vorhandensein einer Wundhöhle
• Fistelung (nach außen oder innen,  Abb. 4.8)
Abb. 4.8)
• unerkannte Malignität (z. B. Basaliom, Melanom, Plattenepithelkarzinom)
• maligne Entartung am Ulkusgrund (bei lang bestehenden Wunden kann es durch die hohe Zellteilungsrate in der Wunde zu Fehlern im Erbgut der Zelle und somit zur Malignität der Wunde kommen)
• Osteomyelitis
• Kontrakturen und Deformierungen der beteiligten Gelenke
• Wundinfektionen
• Besiedelung mit multiresistenten Keimen
• Sepsis
Tab. 3.17: Charakteristika verschiedener Wundtypen (Quelle: Krasner, Rodeheaver, Sibbald, 2001, S. 497)
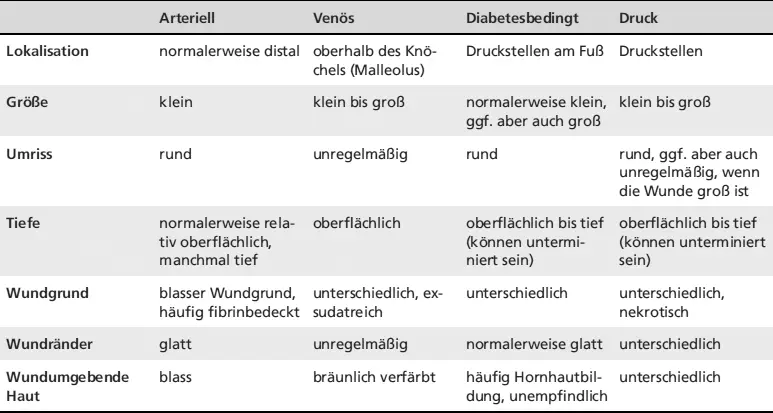
ArteriellVenösDiabetesbedingtDruck
3.8 Klinische Anzeichen für eine gestörte Wundheilung
• Fehlen von gesundem Granulationsgewebe
• nekrotisches bzw. pathologisches Gewebe am Wundgrund
• starke Exsudatbildung
• Bildung von schmierigen Belägen
• schlechte Durchblutung
• mangelnde Epithelisierung
• rezidivierende oder anhaltende Schmerzen
• klinische oder subklinische Infektionen
• Störungen der Narbenbildung
3.9 Unterscheidung zwischen akuten und schwerheilenden Wunden
Akute und schwerheilende Wunden unterscheiden sich in wesentlichen Punkten, die erklären, warum eine chronische Wunde häufig schwer zur Abheilung zu bringen ist.
Tab. 3.18: Unterscheidungsmerkmale akute und chronische Wunden
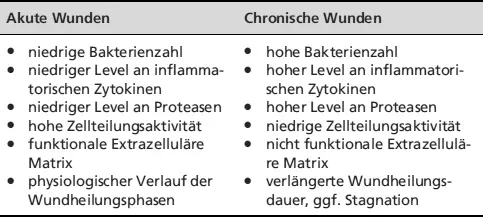
Akute WundenChronische Wunden
Конец ознакомительного фрагмента.
Текст предоставлен ООО «ЛитРес».
Прочитайте эту книгу целиком, купив полную легальную версию на ЛитРес.
Безопасно оплатить книгу можно банковской картой Visa, MasterCard, Maestro, со счета мобильного телефона, с платежного терминала, в салоне МТС или Связной, через PayPal, WebMoney, Яндекс.Деньги, QIWI Кошелек, бонусными картами или другим удобным Вам способом.