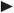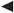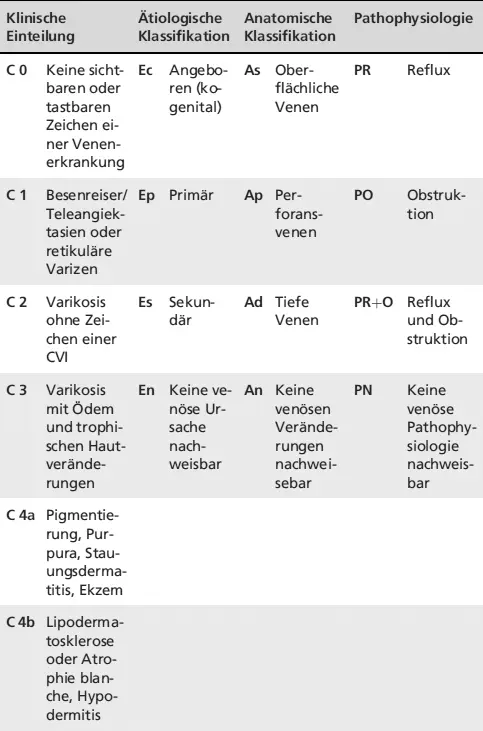

Klinische EinteilungÄtiologische KlassifikationAnatomische KlassifikationPathophysiologie
Möglichkeiten zur Diagnostik einer chronisch venösen Insuffizienz (CVI):
• Anamnese
• Klinische Untersuchung
• (Farb-)Duplexsonografie
• Phlebografie
• Venenverschlussplethysmografie (VVP)
• Phlebodynamometrie
• Lichtreflexionsrheografie (LRR)
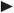

Bei einer Stauungsdermatitis handelt es sich um eine Entzündungsreaktion der Haut, die aufgrund starker und länger anhaltender Spannung durch Ödeme und den damit verbundenen Dehnungsreiz auf die Haut entsteht. Zumeist entsteht sie an den Unterschenkeln.
Dies tritt häufig bei Patienten mit einer Chronisch Venösen Insuffizienz (CVI) auf, deren Beine nicht ausreichend bzw. gar nicht komprimiert werden, wodurch es im Rahmen des mangelhaften venösen Rückflusses zu einer Ödembildung in den Unterschenkeln kommt.
Die Stauungsdermatitis zeigt sich als glänzend-gespannte, gerötete, überwärmte und schuppige Haut an einem oder beiden Unterschenkeln.
Diese Entzündungsreaktion lässt sich durch das Aufbringen von cortisonhaltigen Cremes (z. B. Dermoxin ®-Creme, Volon ®A-Creme) bzw. hydrocortisonhaltigen Cremes (z. B. FeniHydrocort ®, Soventol ®Hydrocort) nach Anordnung des Arztes und gleichzeitiger Entstauung durch eine adäquate Kompression innerhalb kurzer Zeit zum Abklingen bringen.
Nach Abklingen der Stauungsdermatitis sollte eine regelmäßige Hautpflege mit ureahaltigen (harnstoffhaltigen) oder milchsäurehaltigen Pflegeprodukten, vorzugsweise W/O-Emulsionen (auch mit Omega 3-6-9 Fettsäuren, Hyaluronsäure, Ceramiden) oder mit Lipolotionen erfolgen.
Die Anwendung von feuchten Umschlägen zur Behandlung einer Stauungsdermatitis ist nicht sinnvoll, da dies zur deutlichen Verschlechterung des Hautzustandes führen kann.

Eine der wichtigsten Säulen der Therapie eines Ulcus cruris venosum ist, neben der lokalen Wundbehandlung, eine konsequente Kompressionstherapie!
Tab. 3.5: Unterscheidungsmerkmale Stauungsdermatitis und Erysipel


Stauungsdermatitis = akute EntzündungsreaktionErysipel = akute Infektion
3.2.2 Ulcus cruris arteriosum
Die überwiegende Ursache für ein Ulcus cruris arteriosum stellt die Arteriosklerose der großen und mittleren Gefäße mit einer daraus resultierenden Minderdurchblutung des Gewebes dar.
Aufbau der Arterien
Arterien besitzen wie die Venen drei Schichten: Interna, Media, Externa.
Im Gegensatz zu den Venen besitzen Arterien eine deutlich dickere Wandschicht, da im arteriellen System deutlich höhere Drücke herrschen als im venösen.
Bereits etwa ab dem 30. Lebensjahr verändert sich der Aufbau der Gefäßwände, in ihnen sind immer mehr kollagene und immer weniger elastische Fasern zu finden. Dadurch nimmt die Elastizität der großen Arterien im Laufe der Zeit durch den körperlichen Alterungsprozess ab.
Der Begriff Arteriosklerose bezeichnet eine krankhafte, fortschreitende Veränderung der Arterienwände, welche zur Versteifung und zur Lumeneinengung von Arterien führt.
Die häufigste Form der Arteriosklerose ist die Atherosklerose. Hier kommt es zu krankhaften Veränderungen der Intima.
• Nach einer Endotheldysfunktion (Funktionsstörung des Endothels) und einer nachfolgenden Endothelschädigung, die zur Ablagerung von im Blut zirkulierenden Lipiden (z. B. LDL-Cholesterin) führt. Es kommt zu einer Entzündungsreaktion der Gefäßwand, wodurch sich die Muskel- und Bindegewebszellen vermehren und sich eine arteriosklerostische Plaque bildet. Dadurch werden die Arterienwände dicker und verlieren ihre Elastizität. Gleichzeitig wird das Lumen der Arterie zunehmend eingeengt. Dies allein kann schon zur Einschränkung der Durchblutung nachfolgender Gebiete führen.
• Zusätzlich können sich auf den atheromatösen Plaque mehrere Schichten von Plättchenthromben ablagern, welche die Plaque instabiler machen. Reißt die Plaque, kann sich das Gefäß akut verschließen.
• Die Hauptrisikofaktoren für Atherosklerose sind Tabakkonsum, Diabetes mellitus und arterielle Hypertonie.
Prädilektionsstellen arterieller Ulzera am Fuß sind die Endglieder der Zehen und Nägel, des Nagelbetts sowie der Köpfchen der Metatarsale I und II.
Nekrosen infolge schwerster arterieller Durchblutungsstörungen sind meist am lateralen Fußrand, der Ferse, in den Zehenzwischenräumen und an den Streckseiten der Unterschenkel lokalisiert.
Selbst kleinste Bagatellverletzungen können bei einem Patienten mit einer AVK zu einem Ulcus cruris arteriosum führen, das infolge der schlechten arteriellen Durchblutung schwer bzw. gar nicht zur Abheilung kommt.
Tab. 3.6: Klinische Einteilung der pAVK nach Fontaine /Rutherford (Rutherford et al., 1997)
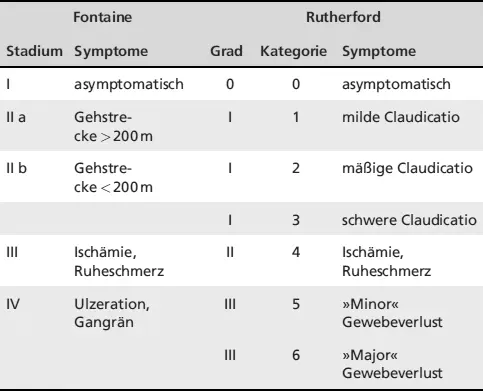
FontaineRutherfordStadiumSymptomeGradKategorieSymptome
Tab. 3.7: Unterscheidungsmerkmale einer pAVK und einer CVI


pAVK (periphere arterielle VerschlusskrankheitCVI (Chronisch venöse Insuffizienz)
Möglichkeiten zur Diagnostik einer peripheren arteriellen Verschlusskrankheit (pAVK) sind:
• KADI (Knöchel-Arm-Druck-Index, auch ABPI, ABI)
• Pulsstatus (A. dorsalis pedis, A. tibialis posterior, A. poplitea, A. femoralis)
• Ratschow-Test (Lagerungsprobe)
• Dopplersonografie
• Duplexsonografie
• Angiografie (Kontrastmittel, CO 2)
• MRT Angio (Magnetresonanztomografie)
• TBI (Toe-Brachial-Index = Zehen-Arm-Index)
• Transkutane Sauerstoffsättigung (TcPO 2)
• Gehstreckentest, Laufbandtest
3.3 Diabetisches Fußulkus
Читать дальше