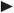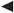Symptome: Erythem, Mazeration, unregelmäßige, diffuse Wundränder
Peristomale feuchtigkeitsbedingte Dermatitis
Diese entsteht durch Kontakt mit Urin oder Stuhlgang, Schwitzen, Wundflüssigkeit oder anderen Flüssigkeitsquellen wie Schwimmen oder Baden.
Leckagen führen zu einem Kontakt mit aggressiven Enzymen und Flüssigkeiten, die eine Entzündung und schließlich Erosionen verursachen.
Symptome: Irritationen, Mazeration, Erosionen
(auch: Feuchtigkeitsbedingte Läsion, Feuchtigkeitsläsion)
Feuchtigkeitswunden werden häufig fälschlicherweise als Dekubitus bezeichnet, obwohl es sich hierbei um Hautläsionen handelt, die nicht durch Druck oder Scherkräfte verursacht sind (vgl. puclas 2011).
Feuchtigkeitswunden sind meist oberflächlicher, d. h. es kommt zu einem teilweisen Hautverlust. Sollten sich feuchtigkeitsbedingte Läsionen infizieren, können sich Umfang und Tiefe vergrößern und bleiben nicht auf oberflächliche Hautschichten begrenzt. Für die Entstehung muss Feuchtigkeit vorhanden und mit der Haut in Kontakt sein.
Wunden, die auf die Analrinne begrenzt sind und eine längliche Form haben, sind in der Regel feuchtigkeitsbedingte Läsionen und kein Dekubitus. Es lassen sich bei Feuchtigkeitsläsionen keine Nekrosen finden und sie haben oft unregelmäßige oder diffuse Wundränder (vgl. puclas 2011).
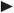

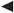
Bei allen feuchtigkeitsbedingten Hautschädigungen ist der wichtigste Faktor für die Therapie die Elimination der auslösenden Ursache: die Feuchtigkeit.
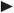

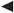
Die häufigsten Ursachen für ein Ulcus cruris sind Veränderungen der venösen oder arteriellen Durchblutung bzw. eine Kombination aus beidem, wie beim Ulcus cruris mixtum.
Weitere mögliche Ursachen für ein Ulcus cruris sind z. B. Malignome der Haut, Mykosen, Autoimmunerkrankungen (wie z. B. Vaskulitis, Pyoderma gangraenosum, Sklerodermie), aber auch metabolische Auslöser, wie z. B. bei einer Kalziphylaxie.
3.2.1 Ulcus cruris venosum
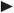

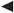
Hierbei handelt es sich um das schwerste Symptom der chronisch venösen Insuffizienz (CVI), bei der es sich um eine venöse Rückflussstörung handelt, die zu einer Stoffwechselstörung der Kutis und Subkutis führt.
Aufbau der Venen
Venen sind die Gefäße, in denen das Blut zum Herzen hinströmt. Da in ihnen ein niedrigerer Druck herrscht als in Arterien, ist ihre Wand dünner.
Eine Vene hat drei Schichten:
• Tunica interna (innere Schicht, auch Intima genannt, die aus Endothel besteht)
• Tunica media (mittelere Schicht, auch Media genannt, besteht aus glatten Muskelzellen und elastischen Fasern); diese Muskelschicht ist bei Venen deutlich schwächer als bei Arterien ausgebildet.
• Tunica externa (äußere Schicht, auch Externa genannt, besteht aus Bindegewebe und elastischen Fasern)
Venen besitzen im Gegensatz zu Arterien Klappen. Dabei handelt es sich um Taschenklappen, die eine Art Ventil bilden und das Zurückfließen (Reflux) des Bluts verhindern. Unterstützt wird das Klappensystem durch die die Vene umgebende Skelettmuskulatur. Wenn sich ein Muskel kontrahiert, wird die Vene zusammengepresst und das Blut in Richtung Herz gepresst.
Die Beinenvenen unterteilen sich wiederum in drei Arten von Venen, die über Venenklappen verfügen.
• Tiefe Beinvenen: diese liegen tief in der Muskulatur und transportieren das Blut zum Herzen zurück
• Oberflächliche Venen: bilden ein Netzwerk unter der Haut
• Perforansvenen: verbinden das oberflächliche mit dem tiefen Nervensystem. Sind die Perforansvenen intakt, kann das Blut nur von den oberflächlichen in die tiefen Venen strömen.
Durch die Schädigung der Kapillaren tritt vermehrt Eiweiß in das Gewebe aus. Perikapilläre Fibrinmanschetten behindern die Diffusion von Sauerstoff, wodurch es zur Hypoxie im Gewebe und schließlich zum Zelltod kommt.
Bei nicht behandelter CVI ( 
Kap. 8.1
), z. B. durch adäquate Kompressionstherapie, kommt es zu einer fortschreitenden Schädigung des Venensystems, das auch das Lymphsystem in Mitleidenschaft zieht.
Die häufigste Lokalisation eines Ulcus cruris venosum ist oberhalb der Knöchel, kann jedoch auch an anderen Stellen am Unterschenkel auftreten.
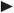

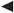
Bei einem zirkulären Ulkus, das den gesamten Unterschenkel betreffen kann, wird von einem Gamaschenulkus gesprochen.
Eine Besonderheit bei der chronisch venösen Insuffizienz ist das sog. »Flaschenhalssyndrom« (dieser Begriff wird noch häufig benutzt, wird aber inzwischen als überholt angesehen. Da er im Sprachgebrauch jedoch weiterhin vorkommt, soll er hier erwähnt werden). Dieses findet man bei einer fortgeschrittenen CVI. Durch die Ausbildung einer Dermatosklerose/Dermatoliposklerose/Dermatolipofasziosklerose kommt es zu einer Verhärtung des Gewebes am distalen Unterschenkel. Durch die Sklerosierung des Gewebes bildet sich eine Art feste, zirkuläre Fibrinmanschette aus. Das Gewebe wird unelastisch, hart und derb und lässt sich nicht mehr in Falten abheben. Die Gewebeschichten lassen sich nicht mehr gegeneinander verschieben. Selbst bei Ödemen kann sich dieses Areal nicht ausdehnen. Das proximal gelegene Gewebe ist dehnbar, sodass das Bild einer Flasche entsteht.
• Dermatosklerose: Sklerotische Veränderung der Haut.
• Dermatoliposklerose: Sklerosierung der Dermis und des subkutanen Fettgewebes.
• Dermatolipofasziosklerose: Sklerosierung der Dermis, des subkutanen Fettgewebes und der Faszie.
Stadieneinteilung der chronisch venösen Insuffizienz nach Widmer modifiziert nach Marshall (Marshall und Wüstenberg 1994)
| Stadium 1: |
Stauungsflecken, Ödem, Venenerweiterung an den Seiten der Füße (Corona phlebectatica paraplantaris = Besenreiser im Knöchelbereich) |
| Stadium 2: |
Hyperpigmentierung der Haut (→ Purpura jaune d’ocre = bräunlich/ockerfarben pigmentierte Haut), Dermatoliposklerose (verhärtete Haut/Unterhautgewebe), Zeichen der Hautatrophie (= Atrophie blanche → weiße, atrophische münz- bis handtellergroße Herde) |
| Stadium 3: |
a) Florides Ulkus oder b) Abgeheiltes Ulkus |
Tab. 3.4: CEAP Klassifikation von chronischen Venenerkrankungen
Читать дальше