• Hemocultivos:pueden ayudar a guiar el tratamiento antibiótico específico. Son positivos para el agente causal en el 33% de los pacientes con PBE.
• Gases arteriales, electrolitos y función renal:se observa acidosis metabólica progresiva, con deshidratación y falla renal.
• Perfil bioquímico:alteración de las pruebas hepáticas y la medición de albúmina sérica permite el cálculo del gradiente de albúmina sérica-ascítica, el cual con frecuencia es > 1,1 en PBE.
• Análisis de líquido peritoneal:el líquido debe ser evaluado para glucosa, proteínas, LDH, recuento celular, tinción de Gram y cultivos aeróbicos y anaeróbicos. El fluido de la peritonitis bacteriana generalmente muestra un pH bajo (menor a 7,31) y niveles de glucosa bajos, con elevados niveles de proteínas y de LDH.
– En PBE el recuento de neutrófilos polimorfonucleares (PMN) es de 250 células/ µl o más (sensibilidad 93%, especificidad 94%), en relación con un cultivo bacteriano positivo. Cuando los resultados del cultivo de líquido ascítico son negativos pero el recuento de PMN es de 250 células/ µL o más, se establece una “ascitis neutrocítica con cultivo negativo” (probable PBE).
– Se sospecha peritonitis secundaria cuando existe una disminución del nivel de glucosa del fluido peritoneal (< 50 mg/dL), un nivel de LDH mayor al sérico, un recuento de leucocitos superior a 10.000 células/ µl, altos niveles de amilasa, un pH inferior a 7,0, múltiples organismos en la tinción de Gram, o desarrollo de anaerobios en los cultivos.
– La peritonitis tuberculosa se identifica por ascitis con alto contenido de proteínas, glucosa baja, elevado recuento de glóbulos blancos y predominio de linfocitos. Un nivel de proteínas en el líquido peritoneal > 2,5 g/dl, LDH > 90 U/ml, o un recuento de > 500 células/ µl de predominio mononuclear deben plantear la sospecha de peritonitis tuberculosa, pero tienen una especificidad limitada para el diagnóstico.
Imágenes
• Radiografía simple de abdomen:se utiliza para la valoración general del paciente con abdomen agudo. Se busca la presencia de aire libre, que es indicativo de una víscera perforada, sin embargo, su valor diagnóstico específico es limitado.
• Ecografía:Permite establecer ciertos diagnósticos específicos (Colecistitis aguda, lesiones hepáticas, apendicitis aguda, etc.). El examen puede estar limitado por la incomodidad del paciente, distensión abdominal, y la interferencia del gas intestinal. La punción, aspiración y colocación de drenajes guiada por ecografía se ha convertido en una herramienta valiosa en el diagnóstico y tratamiento de las colecciones intra-abdominales. Entre sus ventajas está el bajo costo, portabilidad y disponibilidad.
• Tomografía axial computada:Es probablemente el examen de elección en el estudio etiológico de un cuadro de peritonitis. Puede detectar pequeñas cantidades de líquido, áreas de inflamación, etiología de la peritonitis y otras patologías del tracto gastrointestinal, con una sensibilidad cercana al 100%.
Diagnóstico diferencial
Múltiples enfermedades pueden imitar los síntomas y signos de la peritonitis y sepsis abdominal:
Gastrointestinales:
• Inflamación o infección aguda abdominal, por ejemplo, pancreatitis aguda.
• Obstrucción intestinal.
• Peritonitis granulomatosa (infestaciones parasitarias, sarcoidosis, tumores, enfermedad de Crohn, gránulos de almidón, etc.).
• Encapsulación peritoneal, cuerpos libres peritoneales y quistes peritoneales.
• Neoplasias (carcinomatosis peritoneal, mesotelioma peritoneal primario, etc.).
Vasculares:
• Accidente vascular mesentérico.
• Aneurisma abdominal.
• Disección aórtica.
• Trombosis de la vena porta.
• Colitis isquémica.
• Vasculitis (lupus, púrpura de Henoch Schönlein, poliarteritis nodosa, etc.).
Genitourinarias:
• Pielonefritis aguda.
• Trastornos ginecológicos (embarazo ectópico, torsión ovárica, proceso inflamatorio pelviano, endometriosis).
Otras:
• Empiema pleural.
• Fiebre mediterránea familiar.
Tratamiento
Los principios generales que guían el tratamiento son los siguientes:
• Control de la fuente infecciosa.
• Eliminación de bacterias y toxinas.
• Mantener la función de órganos y sistemas.
• Controlar el proceso inflamatorio.
Un tratamiento exitoso considera el control y resolución de la sepsis y la eliminación de toda la infección intra-abdominal residual. El tratamiento incluye lo siguiente:
• Reanimación hemodinámica.
• Terapia antibiótica sistémica.
• Cuidado intensivo con apoyo hemodinámico, pulmonar y renal.
• Apoyo nutricional y metabólico.
• Terapia de modulación de la respuesta inflamatoria.
Tratamiento inicial:
• Reanimación hemodinámica:se deben hacer todos los esfuerzos para optimizar el estado cardiovascular de los pacientes, asegurando adecuada oxigenación con o sin soporte ventilatorio y reposición de volumen vigorosa.
• Reposo digestivo:inicialmente los pacientes deben permanecer en régimen cero para evitar cualquier estrés intestinal y ante la necesidad de un procedimiento quirúrgico precoz.
• Analgesia:administrar según sea necesario para la comodidad del paciente.
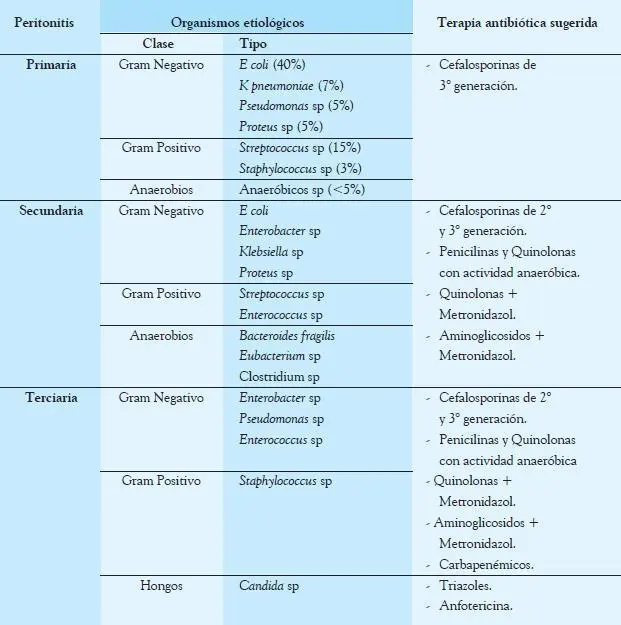
• Antibióticos parenterales de amplio espectro:Debe tener amplia cobertura de microorganismos entéricos (Gram negativos, Gram positivos y anaerobios) y se recomienda terapia antipseudomónica en pacientes que han tenido tratamiento antibióticos previos u hospitalizaciones prolongadas. El tratamiento se debe iniciar en forma empírica lo antes posible y se ajusta posteriormente según resultado de cultivos. La duración de la terapia debe ser individualizada y depende de la patología subyacente, gravedad de la infección y la respuesta del paciente a la terapia (Tabla 8-2).
Tratamiento específico:
Depende de la magnitud del proceso (localizado vs difuso), la enfermedad subyacente y la condición general del paciente.
Drenaje percutáneo
Consiste en el drenaje del absceso o colección, mediante punción, bajo la guía de una imagen como ecografía o TAC. Se puede realizar en aproximadamente el 75% de los casos, dependiendo del sitio del absceso y la condición del paciente.
Drenaje abierto o laparoscópico
El drenaje abierto o laparoscópico está reservado para los abscesos en los que el drenaje percutáneo es inapropiado o ha fracasado. Estos incluyen muchos casos donde hay un foco de infección persistente (por ejemplo, diverticulitis) que debe ser controlado.
Un drenaje es satisfactorio si se evidencia la mejoría clínica dentro de las 48 horas después del inicio del tratamiento. Si no hay mejoría en 24-48 horas, el paciente debe ser reevaluado.
Cirugía
El objetivo de la cirugía es remover todo el material infectado (controlar la fuente infecciosa, deshacerse de bacterias y toxinas), corregir la causa subyacente y prevenir complicaciones posteriores.
Tabla 8-2
Microbiología de peritonitis primaria, secundaria y terciaria.
Las intervenciones definitivas para restablecer la anatomía funcional involucran la remoción de la fuente de contaminación y la reparación del desorden anatómico o funcional causante de la infección. El tipo y extensión de la cirugía depende del proceso de la enfermedad subyacente y la magnitud de la infección intra-abdominal.
Читать дальше













