La infección se produce por la colonización y posterior desarrollo bacteriano en la incisión quirúrgica. Los gérmenes corresponden a las bacterias que normalmente colonizan la piel, las que encuentran una puerta de entrada al romperse la barrera natural con la incisión.
Las bacterias infectantes más frecuentes son el Staphylococcus aureus y microorganismos residentes de la piel, pero dependiendo del procedimiento quirúrgico se pueden encontrar microorganismos entéricos (bacilos Gram negativos, Enterococcus , Streptococcus hemolíticos, etc.).
Cuando una infección se presenta en las primeras 24 horas postoperatorias, se debe sospechar una fasceitis necrotizante por Streptococcus pyogenes o Clostridium , cuadro muy grave que puede comprometer la vida del paciente si no se trata rápidamente.
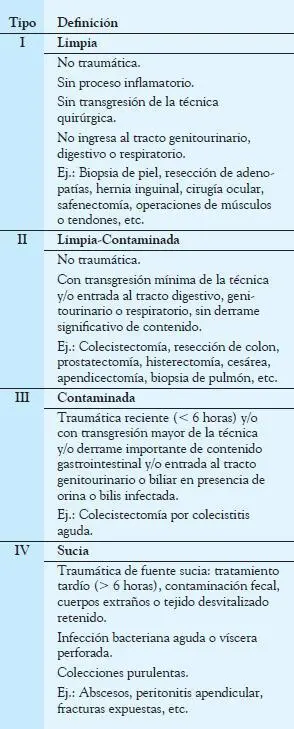
La mayoría de las heridas se colonizan durante el acto operatorio, pero solo unas pocas desarrollarán infección. Su frecuencia es variable, depende del tipo de herida (Tabla 3-2).
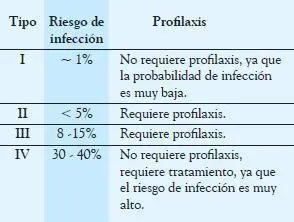
La prevención de las infecciones de la herida operatoria debe comenzar con la utilización de una técnica aséptica y una adecuada preparación de la piel del paciente, además del uso de profilaxis antibiótica cuando esté indicada (Tabla 3-3).
Profilaxis antibiótica:corresponde a la utilización de antibióticos con el objetivo de prevenir la infección de la herida. Se recomienda en todos aquellos procedimientos que implican un alto riesgo de infección (implantación de material protésico, cirugías prolongadas, cirugías que implican gran destrucción de tejidos, cirugías de zonas contaminadas, etc.), o en algunas heridas tipo I en las que una infección sería grave (cardiaca, ocular, SNC, ósea, articular). Las dosis pre-operatorias deben ser administradas 30-60 minutos antes de la cirugía, para lograr la mayor concentración tisular del antibiótico al momento de la incisión quirúrgica. En general. un esquema profiláctico efectivo debe orientarse contra aquellos gérmenes que con mayor frecuencia causan infección, y su papel es disminuir el número de microorganismos que colonizan la herida por debajo de los niveles que causan infección, más que eliminarlos completamente. En general, se utilizan en dosis únicas o repetidas por tres veces y con refuerzos en cirugías de larga duración (> a 4 horas). Los esquemas a utilizar dependen de la microbiología local y de la cirugía a realizar.
Una vez producida la infección, el tratamiento se basa en el drenaje o curaciones de la herida y uso de antibióticos de acuerdo a la respuesta inicial a las curaciones, resultado de cultivos, localización y magnitud de la infección.
Tabla 3-2
Clasificación de heridas.
• Fasceitis necrotizante
Tabla 3-3
Riesgo de infección y necesidad
de profilaxis según tipo de herida.
Complicación temida por su alta morbimortalidad. Es una infección profunda rápidamente progresiva que diseca los planos entre el tejido subcutáneo y la fascia. La causa más común es contaminación directa de la herida con Streptococcus pyogenes o Clostridium spp (aunque también por una infección mixta de aerobios y anaerobios). Son factores de riesgo la diabetes mellitus, alcoholismo, inmunosupresión y enfermedad vascular periférica, pero también puede ocurrir en pacientes sanos.
La lesión inflamatoria inicialmente es similar a una celulitis, pero con dolor intenso y desproporcionado en relación al examen físico (dado a que el compromiso se inicia en las capas profundas y no siempre es visible externamente). Evoluciona en muy pocas horas a una lesión violácea con aparición de bulas hemorrágicas, con edema importante, crepitación y necrosis. Todo esto produce un síndrome compartimental, con destrucción de fascia y músculo. El paciente presenta marcados síntomas sistémicos, fiebre y compromiso del estado general, seguido rápidamente de shock y falla multiorgánica. Se asocia a hipoestesia-anestesia de las zonas vecinas a la lesión producida por destrucción de nervios superficiales, secundaria a trombosis de vasos pequeños.
Constituye una emergencia médico-quirúrgica. Su tratamiento debe incluir el uso intensivo de antibióticos sistémicos de amplio espectro, descompresión, desbridamiento precoz y amplio de la zona afectada, y subsecuentes re-exploraciones.
• Hemorragia
La hemorragia de la herida en general guarda relación con una inadecuada técnica quirúrgica o presencia de trastornos de la coagulación. La primera medida terapéutica es la compresión de la herida y de no ser suficiente esta, se debe realizar hemostasia con puntos o directamente en pabellón.
• Hematoma
Los hematomas son el resultado de una hemorragia contenida al interior de la herida operatoria. Se manifiestan por dolor, aumento de tensión y tumefacción de la zona. En general, si no hay signos de infección y su tamaño lo permite, se pueden observar o se pueden drenar. Sin embargo, se debe prestar especial atención a aquellos pacientes con hematoma cervicales dado que el crecimiento de estos puede comprimir la vía aérea o vasos del cuello, constituyéndose en una emergencia vital.
• Seroma
El seroma es la acumulación de líquido seroso en el tejido celular subcutáneo, pero también pueden ocurrir en áreas con grandes espacios luego de una cirugía (axilas, ingle, cuello, pelvis). Generalmente es el resultado de un inadecuado control de los vasos linfáticos durante la disección. Se manifiesta como un aumento de volumen indoloro bajo la herida sin signos inflamatorios.
Su tratamiento es el drenaje simple o aspirativo en aquellos casos que lo requieran según la magnitud del seroma.
Infecciones intra-abdominales postoperatorias
• Abscesos, colecciones
Corresponde al crecimiento y desarrollo bacteriano en situación intra-abdominal. Su localización dependerá del sitio operatorio y cirugía realizada (subfrénicas, subhepáticas, pélvicas, etc.) Se manifiestan con dolor abdominal, fiebre, hipo, omalgia (dolor de hombro, se puede producir por irritación diafragmática, ya que las raíces C3-C4-C5 que forman los nervios frénicos tienen representación dermatomérica en los hombros), y sensación de distensión abdominal secundaria al íleo, que se produce después de casi cualquier injuria intra-abdominal.
• Dehiscencia de anastomosis
Corresponde a la separación o no cicatrización de una anastomosis, lo cual tiene como consecuencia filtración del contenido y eventual formación de colecciones, fístulas, peritonitis, etc.
• Peritonitis
Es el resultado de la infección peritoneal generalizada secundaria a la no contención o localización de la infección intra-abdominal.
Complicaciones respiratorias
Son una de las causas más frecuentes de complicaciones postoperatorias y responsables hasta en un 25% de la causa de muerte en la primera semana de los pacientes operados.
Incluyen: atelectasia, neumonía, edema pulmonar, insuficiencia respiratoria y distress respiratorio del adulto.
• Atelectasia
Es el colapso de los alveolos pulmonares, y es una de las complicaciones postoperatorias más frecuentes.
Se produce por obstrucción de las vías respiratorias causada por: tapones mucosos bronquiales, compresión extrínseca e hipoventilación, la cual está favorecida por dolor excesivo post operatorio que limita la excursión respiratoria, agentes anestésicos que disminuyen el clearence mucociliar, opiáceos que disminuyen esfuerzo respiratorio e inhiben reflejo de tos, ventilación artificial (no se expanden todos los alveolos, existiendo zonas perfundidas que no son ventiladas), aspiración, posición mantenida (decúbito) y obesidad.
Читать дальше














