Figura 16-35.Imágenes econegativas en cuello. Quistes Naboth
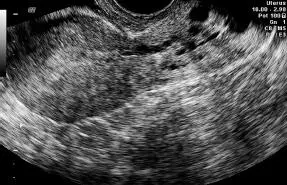
EVALUACIÓN ULTRASONOGRÁFICA DE OVARIOS Y ANEXOS
Anexos.El anexo lo constituyen el ovario y las trompas, el ligamento ancho y las estructuras embriológicas en su interior.
El ligamento útero-ovárico lo podemos observar desde un corte transverso del útero, como una estructura econegativa tenue, de pared bien delimitada alargada que se extiende desde la región cornual del útero hasta el ovario.
La visualización de la trompa por ultrasonografía es infrecuente; solo es posible cuando se encuentra distendida por algún medio líquido (por ejemplo, hidrosálpinx, hematosálpinx, piosálpinx) o por alguna otra patología (por ejemplo, embarazo ectópico).
Ovarios.Tienen forma ovalada y se encuentra a cada lado del útero, insertos en el ligamento ancho, y por debajo y detrás de la trompa de Falopio. Los vasos ilíacos se encuentran por debajo y por lo habitual sirven de referencia para su ubicación. Hay que recordar siempre que por la laxitud del sistema de sujeción de los ovarios, es posible que se puedan ubicar incluso fuera del campo visual del ultrasonido.
En pacientes histerectomizadas los ovarios no se hallan en la posición normal y adquieren una ubicación extremadamente lateral o anterior. Cuando no se observan los ovarios con facilidad, es necesario realizar un barrido extenso de las zonas anexiales, hacia la superficie y hacia el fondo de saco de Douglas.
Otra dificultad la constituye la superposición de asas intestinales sobre los ovarios. Con la ayuda de la mano contralateral a la del transductor, se presiona la pared abdominal, sobre la zona, alejando así el asa intestinal del ovario.
La ecogenicidad del ovario es por lo común homogénea, con un área central más ecogénica e imágenes econegativas de distintos tamaños, correspondientes a folículos.
El tamaño del ovario y los folículos varían de acuerdo a la edad, día del ciclo y uso de anti-conceptivos hormonales ( Figuras 16-36y 16-37).
Los folículos primordiales están contenidos en una delgada franja de corteza superficial, y su contenido es líquido, por lo que se observan como imágenes econegativas uniloculares, de pared delgada bien delimitada, de contenido homogéneo. Su tamaño varía según el día del ciclo en que se realice el examen, pudiendo alcanzar un tamaño de 20 a 25 mm en el período preovulatorio. Su tamaño y progresión durante el ciclo menstrual se correlaciona con los cambios endometriales ( Tabla 16-2).
Figura 16-36.Ovarios vía abdominal
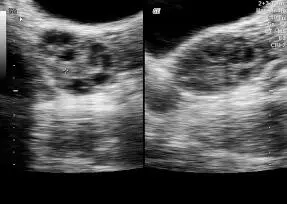
Figura 16-37.Ovario con folículo , vía transvaginal
Tabla 16-2.Características y volumen de los ovarios durante el ciclo vital de la mujer
|
Volumen |
Características |
| Prepúber |
Menor 1 cm 3 |
Visualización de folículos menor a 9 mm de diámetro * |
| Pubertad |
2,5 a 20 cm 3según día del ciclo menstrual |
Visualización de folículos. Desarrollo folicular según etapa del ciclo menstrual * |
| Adulta |
6,0 a 10,0 cm 3 |
Actividad y tamaño folicular, según etapa del ciclo menstrual * |
| Menopausia |
7 cm 3 |
Sin actividad folicular |
*La visualización de folículos puede observarse a toda edad, debido a la secreción de FSH.
CICLO MENSTRUAL
Examen ultrasonográfico de la cavidad endometrial
La cavidad uterina es un espacio virtual que se encuentra revestido por el endometrio. Este presenta características específicas durante el ciclo menstrual secundarias a la estimulación hormonal cíclica del ovario.
La ultrasonografía permite diferenciar las tres capas lineales propias de la cavidad uterina (dos interfases miometrio-endometrio y la línea media, que corresponde a las paredes anterior y posterior de la cavidad virtual), y también los cambios en ecogenicidad y grosor que ocurren durante el ciclo menstrual ( Figura 16-38).
Figura 16-38.Visualización de las tres capas de la cavidad endometrial
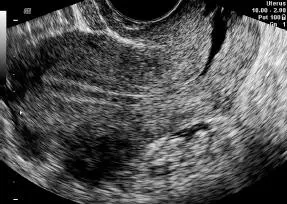
En general, es de fácil visualización, pero hay ocasiones en que existe mayor dificultad; por ejemplo, en las variaciones de posición del útero, cuando existe rotación del útero (cirugías previas, endometriosis), o cuando hay distorsiones en la ecogenicidad miometrial (adenomiosis o cáncer endometrial).
Su exploración se realiza en corte longitudinal, donde su visualización es en toda su extensión, desde el fondo uterino hasta el canal cervical.
Evaluación endometrial cuantitativa
El grosor endometrial se mide en el plano sagital, incluyendo las dos capas en la porción de máximo grosor. Técnicamente se mide desde el exterior de una de las interfases miometrio-endometrio hasta el exterior de la otra interfase, en forma perpendicular a la línea media endometrial.
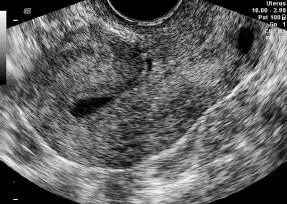
Si la cavidad se encuentra ocupada por una colección líquida laminar en pequeñas o grandes cantidades, se miden las monocapas por separado y se registra la sumatoria. En caso de endometrio heterogéneo con probable lesión focal, se mide la totalidad del endometrio, incluyendo la lesión, y luego se especifican las medidas de la misma por separado ( Figura 16-39). Sin embargo, si la lesión focal (ejemplo, mioma submucoso) es nítidamente identificada, ella no debiera ser incluida en la medición del grosor endometrial.
Figura 16-39.Colección líquida intracavitaria
Evaluación endometrial cualitativa
Consiste en la evaluación descriptiva del endometrio e incluye:
• Ecogenicidad: homogénea, heterogénea, con áreas econegativas (ejemplo, uso de tamoxifeno) o con áreas de mayor densidad (ejemplo, pólipos, coágulos, miomas).
• Evaluación interfaz miometrio-endometrio: pudiendo ser irregular (ejemplo, miomas que deforman o desplazan), interrumpida (ejemplo, mioma submucoso) o poco definida (ejemplo, adenomiosis, cáncer).
• Evaluación de la línea media: ondulada (ejemplo, desplazada por pólipo), irregular o no definida.
• La cavidad endometrial se puede encontrar ocupada por colección líquida, que puede corresponder a mucus o sangre (en caso de grandes cantidades, puede corresponder a hematometra). Se debe sumar la medida de cada monocapa por separado, y en caso de que las monocapas sean asimétricas, se debe medir el grosor mayor de cada una.
Читать дальше


















