• Trastornos hidroeléctricos.
• Trastornos ácido-base.
• Trastornos nutricionales y vitamínicos.
• Erosión del tejido de la superficie de drenaje.
• Infecciones, sepsis.
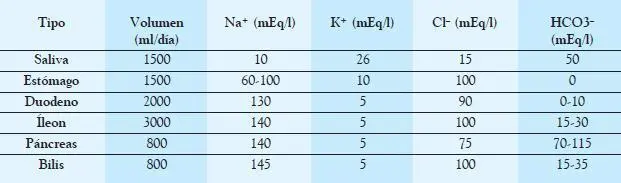
La composición y cantidad de fluido depende de la altura a la que se encuentre la fístula (Tabla 6-1), y en general las pérdidas más graves son a nivel de duodeno o yeyuno. Esto debe ser considerado para una adecuada reposición de volumen y electrolitos.
Estudio diagnóstico
Las fístulas presentarán diversa sintomatología, la cual depende de los tejidos involucrados.
Primero se deben sospechar según el tipo de cirugía, dificultades intra-operatorias, si fue de urgencia, o si se observa salida de secreciones llamativas por heridas o drenajes en el caso de fístulas enterocutáneas. En estos casos, la piel alrededor de la fístula se observa eritematosa y endurecida.
Tabla 6-1
Volumen y composición del contenido gastrointestinal.
Para confirmar la presencia de una fístula se puede:
• Medir en la secreción: amilasa, nitrógeno ureico, bilirrubina, etc.
• Realizar fistulografía: la cual define el trayecto fistuloso.
• Realizar un examen radiológico contrastado (vía oral o enema)
• Administrar un colorante (azul de metileno) y evaluar si este aparece en el drenaje.
• Realizar ecografía y/o tomografía computada, los que permiten definir cavidades intermedias y abscesos.
Tratamiento
El tratamiento consiste en: reanimación, rehidratación, control de la fístula (evitando contaminación e infección de zonas aledañas) y, por último, cierre de la fístula y restablecimiento de la anatomía. Se puede dividir en fases:
• Fase I(dentro de las primeras 24 horas):
– Restauración de la volemia.
– Corrección del desequilibrio hidroelectrolítico y ácido-base.
– Drenar abscesos y tratamiento antibiótico.
– Protección de la piel.
– Uso de Somatostatina para reducir secreciones gastrointestinales y pancreáticas.
• Fase II(dentro de 48-72 horas):
– Mantener terapia hidroelectrolítica.
– Inicio de nutrición parenteral o enteral distal a la fístula, ya que:
- Permite el “reposo intestinal”.
- Disminuye la mortalidad.
- Una adecuada nutrición mejora la tasa de cierre espontáneo de la fístula, y es el elemento aislado que permite obtener éxito en el tratamiento.
• Fase III(dentro de la primera semana):
– Iniciar nutrición enteral según tolerancia y débito de la fístula.
– Demostrar anatomía de la fístula mediante:
- Estudios con medio de contraste del tubo digestivo.
- Fistulografía.
- Endoscopía, si lo amerita.
- Ecografía.
- TAC de abdomen.
• Fase IV:
– Mantener nutrición enteral hasta que ocurra el cierre espontáneo de fístula, que sucede generalmente dentro de los dos primeros meses. En caso contrario, se mantiene la nutrición enteral hasta que el paciente esté en condiciones de tolerar una cirugía.
Tipos de cirugías
La indicación de un procedimiento quirúrgico para una fístula intestinal depende de su clasificación anatómica, fisiológica y etiológica. Una vez que se clasifica apropiadamente se puede predecir qué tan probable es el cierre de esta con manejo médico.
Una cirugía correctiva definitiva debe ser el último recurso en el tratamiento de fístulas intestinales pequeñas. Estos procedimientos solo se deben llevar a cabo una vez que el paciente sea estabilizado, con un balance de nitrógeno positivo y con índices de proteínas normales (usualmente se requieren de tres a seis semanas para esto). Si después de este periodo la fístula no parece responder al tratamiento conservador, entonces se puede planificar una cirugía.
Teniendo en cuenta las consideraciones anteriores, las cirugías para fístulas pueden ser clasificadas en tempranas o tardías:
• Cirugía temprana: infrecuente, pero puede ser necesaria en las siguientes condiciones:
– Sepsis o abscesos que no responden a drenaje percutáneo.
– Obstrucción intestinal distal completa.
– Hemorragia incontrolable de la fístula.
– Remoción de masas/cuerpos extraños.
– Incapacidad de manejar la fístula sin drenaje quirúrgico.
– Fístulas Aorto-entéricas: es una emergencia, la cirugía se debe realizar apenas se realice el diagnóstico.
• Cirugía tardía: es más común en pacientes cuyas fístulas no han cerrado después de varias semanas. Casos específicos incluyen:
– Alto volumen proveniente de la fístula, incluso después de que al paciente se le haya suspendido la alimentación enteral y haya comenzado con nutrición parenteral.
– Signos de infección después de un apropiado tratamiento antibiótico y drenaje de abscesos.
– Hemorragia incontrolable.
Los procedimientos quirúrgicos asociados a fístulas también pueden clasificarse en paliativos o definitivos:
• Paliativos: no resuelven la fístula directamente.
– Drenaje de abscesos.
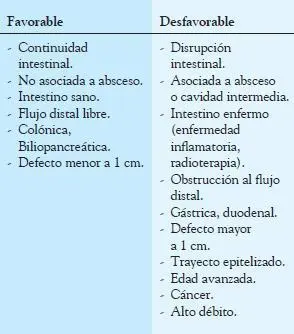
Tabla 6-2
Factores que influyen en el cierre espontáneo
de una fístula.
– Enterostomía para nutrición.
– Ostomías derivativas.
• Definitivos: destinados a resolver la fístula directamente.
– Se indican una vez controlado el proceso infeccioso y en un estado nutricional adecuado del paciente.
– Pretenden restablecer la continuidad intestinal y eliminar la fístula.
Pronóstico
El 60% de las fístulas cierra espontáneamente con tratamiento conservador luego de controlada la sepsis y adecuado aporte nutricional. Además, existen factores favorables y desfavorables que influyen en el cierre espontáneo de una fístula (Tabla 6-2).
Se debe considerar una intervención quirúrgica si la fístula no ha cerrado en 30-40 días.
La mortalidad asociada a fístulas es de aproximadamente el 10%.
Drenajes
Definición
Un drenaje es una estructura ajena al organismo que mantiene la continuidad entre un espacio o cavidad y el exterior, sin embargo, en algunas situaciones pueden comunicar dos cavidades internas.
Características
Un drenaje ideal debe ser:
• Suave y plegable, para no comprimir estructuras vecinas.
• Tener las propiedades necesarias para drenar lo que se requiere.
• No irritar los tejidos con los que entre en contacto.
• No descomponerse en contacto con el líquido a drenar.
• Permitir cuantificar los fluidos drenados.
• Fácil de remover.
Según sus indicaciones, se eligen modelos laminares o tubulares.
Clasificación
Según mecanismo de acción
• Pasivos:funcionan por diferencias de presión y gravedad, sin aplicación de aspiración.
• Activos:son aspirativos, utilizan un dispositivo que crea presión negativa para generar succión. El riesgo de utilizar un drenaje activo es la posibilidad de succionar algún tejido u órgano vecino.
• Irrigación-aspiración:es una variante de los drenajes activos, que además permiten infundir fluido al lugar donde se encuentra ubicado. Se utilizan cuando se necesita remover detritus o en el caso de grandes disecciones.
Según su objetivo
• Terapéuticos:su objetivo es drenar una colección líquida o de gas desde una cavidad. La gran ventaja para el paciente es evitar una laparotomía, la cual de acuerdo a la patología de base, se puede acompañar de riesgo de enterotomías, infección de herida operatoria y desarrollo de una respuesta inflamatoria. Según las características de las colecciones, la efectividad de un drenaje percutáneo puede llegar a un 80-90%.
Читать дальше














