• Bajos niveles de vitamina D están fuertemente asociados con la fragilidad (Puts, Visser, Twisk et al ., 2005). Su suplementación ha demostrado preservar la fuerza muscular y jugaría un rol en su prevención y tratamiento (Montero-Odasso y Duque, 2005).
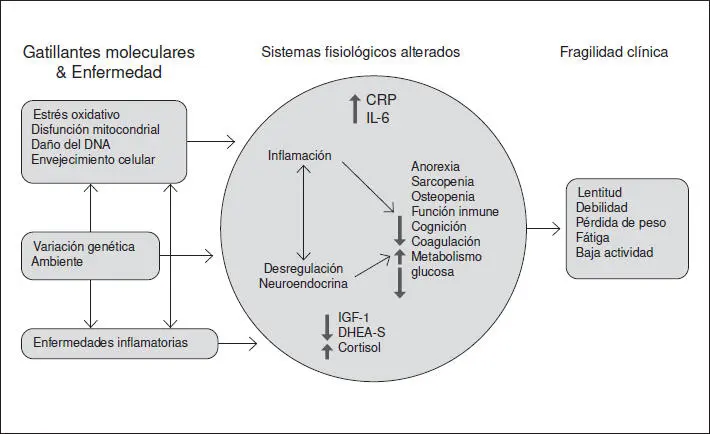
• Niveles aumentados de citoquinas proinflamatorias (IL-6), proteína C reactiva (PCR), además de leucocitos y monocitos se han encontrado en individuos frágiles de la comunidad (Leng et al ., 2004). IL-6 actuaría como un factor de transcripción que impacta de forma adversa el músculo esquelético, el apetito, la respuesta inmune adaptativa y la cognición (Schmidt et al ., 2006). Además su elevación crónica contribuye al desarrollo de anemia (Ershler y Keller, 2000; Ershler, 2003).
• La activación del sistema inmune innato podría contribuir a gatillar la cascada de la coagulación. Una asociación entre fragilidad y factores procoagulantes (Factor VIII, fibrinógeno y Dimero D) ha sido demostrada (Walston, McBurnie, Newman et al ., 2002).
• Otros factores relacionados con fragilidad y sarcopenia serían una desregulación del sistema nervioso autónomo, cambios en el sistema renina angiotensina y disfunción mitocrondrial (Varadhan, Chaves, Lipsitz et al ., 2009; Burks, Andres-Mateos, Marx et al ., 2011).
Intervenciones
Existe evidencia limitada de intervenciones específicamente diseñadas para mejorar resultados en pacientes con fragilidad. Es posible que otras intervenciones desarrolladas para personas mayores puedan ser aplicadas razonablemente a pacientes con fragilidad.
El ejercicio físico es la intervención más efectiva para mejorar la calidad de vida y funcionalidad de las personas mayores. Sus beneficios demostrados incluyen aumento de la movilidad, mejor rendimiento en actividades básicas de la vida diaria, fortalecimiento de la marcha, disminución de caídas, aumento de la densidad mineral ósea y masa muscular, y mejoría del bienestar general (Dailey y Spinks, 2000; Province, Hadley, Hornbrook et al ., 1995). Diversos estudios sugieren que incluso pacientes frágiles de edad avanzada se beneficiarían con actividad física de cualquier intensidad que sea bien tolerada.
En relación con el tratamiento hormonal, se ha demostrado que la suplementación de testosterona combinado con ejercicio aumenta la masa y fuerza muscular en hombres eugonádicos e hipogonádicos, sin embargo puede producir alteraciones en el perfil lipídico y efectos impredecibles en la glándula prostática (Lamberts, Van den Beld y Van der Lely, 1997; Tenover, 1998). Por otro lado, la suplementación de hormona del crecimiento (GH) y DHEA-S no ha demostrado eficacia en este contexto (Lamberts, 2000; Morley, Kim y Haren, 2005).
Por su parte, la suplementación de vitamina D ha demostrado ser efectiva en la prevención de caídas y mejorar el balance. Además jugaría un rol en la mantención del tejido muscular y nervioso con el transcurso de los años, pero aún son necesarios más estudios.
Geriatría y modelos de sistemas de cuidados
La geriatría es la rama de la medicina especializada en el manejo médico de personas mayores; especialmente ha demostrado su eficacia en el manejo de personas frágiles.
El cuidado de personas mayores frágiles es un desafío clínico de la era actual. Atender a este grupo heterogéneo en cuanto a funcionalidad, carga de patologías crónicas, distintas necesidades sociales y riesgo de discapacidad aumentado entre otras, requiere un abordaje diferente y los sistemas de salud deben adaptarse a esta nueva realidad.
La población de personas mayores frágiles resulta ser la más beneficiada de intervenciones individualizadas y dirigidas a las necesidades identificadas luego de una evaluación geriátrica integral (Ko, 2011)
Un modelo conceptual de cuidado de las personas mayores ha sido esbozado por un grupo de gerontología, que propone una serie de cambios prácticos en comparación con el modelo de cuidados de salud tradicional (Ganz, Fung, Sinsky et al ., 2008), entre las que se incluyen:
• Comanejo en el equipo de salud, involucrando a médicos especialistas, enfermeras, y personal de apoyo.
• Profesionales de apoyo (enfermeras, trabajadores sociales) con entrenamiento en gerontología, disponibles como consultantes.
• Acomodación de instalaciones: altímetros ajustables, espacios adecuados para maniobrar silla de ruedas, uso de micrófonos o auriculares para personas con déficit auditivo, andadores ajustables.
• Educación en comunicación con personas frágiles.
• Reuniones de equipo geriátrico para discutir pacientes complejos.
• Integración de registros electrónicos.
• Posible agendamiento en bloque con los profesionales del equipo, en intervalos definidos, para un mejor manejo del flujo de pacientes.
• Familiarización con recursos sociales en relación con vivienda, promoción de la salud y apoyo al cuidador.
• Unidades geriátricas de pacientes agudos bien definidas.
Por lo anterior resulta fundamental que una persona mayor enferma, sobre todo hospitalizada, tenga un geriatra como tratante y un equipo de profesionales capacitados para atenderlos. Los objetivos globales son: mejorar funciones físicas y psicológicas; optimizar la prescripción y uso de fármacos; disminuir la institucionalización, hospitalización y tasas de mortalidad; y mejorar la satisfacción del paciente y su familia. Incluye un equipo interdisciplinario que coordina la evaluación de una persona mayor y desarrolla un plan integral de cuidados agudos y/o ambulatorios (Urdangarin, 2000). El equipo generalmente consta de un geriatra, enfermera, trabajador social, quimicofarmacéutico, terapeuta ocupacional, nutricionista y kinesiólogo, entre otros.
A nivel ambulatorio, el paciente frágil se beneficiaría de un programa inclusivo de cuidados, llevado a cabo por un equipo interdisciplinario, que tenga como objetivos mejorar la funcionalidad, superar barreras ambientales y mantener a la persona mayor frágil en la comunidad, previniendo su institucionalización, lo que se traduciría en menores costos en salud comparado con el modelo tradicional de cuidados.
A nivel hospitalario también es necesario intervenir, por cuanto este puede ser una fuente de morbilidad para la persona mayor frágil. Cambios ambientales, polifarmacia e inmovilidad, demencia, combinados con una enfermedad aguda, pueden llevar a resultados devastadores en pacientes vulnerables. Generalmente, el nivel de declinación funcional que ocurre con la hospitalización persiste después del alta transformándose en uno de los lugares donde más se produce dependencia de los pacientes mayores (Palmer, Counsell y Landefeld, 1998; Sager, Franke, Inouye et al ., 1996), además la estadía hospitalaria aumenta los riesgos de institucionalización y disminuye la calidad de vida. Por lo anterior, se ha diseñado un modelo de cuidados agudos de geriatría para personas mayores para prevenir o mejorar la declinación funcional si esta ocurre. En un estudio controlado randomizado de 1.531 adultos pertenecientes a la comunidad mayores de 70 años, este modelo demostró disminuir la probabilidad de declinación en actividades de la vida diaria o ingreso a hogares de ancianos tanto al momento del alta como a 12 meses, sin un aumento en la estadía ni costos hospitalarios (Counsell, Holder, Liebenauer et al ., 2000).
Finalmente, es importante recalcar la individualización de cuidados a las necesidades de cada paciente vulnerable. Así, para pacientes mayores robustos se debieran tratar activamente tanto enfermedades crónicas como episodios agudos, asegurar un plan de tamizaje adecuado según edad, y focalizar en la prevención de cuidados. Por otro lado, en pacientes con fragilidad moderada a severa, generalmente “menos es más”. Screening agresivo o intervenciones para condiciones que no amenacen la vida pueden resultar en frecuentes complicaciones. Además, procedimientos u hospitalizaciones pueden ser un peso innecesario y disminuir la calidad de vida en un paciente con alta carga de morbimortalidad (Goldberg y Chavin, 1997; Walter y Covinsky, 2001), donde la atención debe centrarse en optimizar la calidad de vida y prevenir el deterioro o complicaciones asociadas.
Читать дальше













