Caderas subluxadas y luxadas
En los niños con caderas luxadas se utiliza el arnés de Pavlik de manera permanente (24 horas) durante tres semanas, con control en el consultorio cada semana. Si no hay reducción o enfrentamiento de la metáfisis al acetábulo, se retira el arnés de Pavlik y se realiza reducción cerrada e inmovilización de la cadera mediante espica de yeso bajo anestesia general. El tratamiento de la cadera luxada con el arnés de Pavlik requiere de un grupo familiar motivado que entienda los principios del tratamiento.
Niños de 6 a 18 meses
Displasia
En esta edad, debido al tamaño del niño, el arnés de Pavlik es insuficiente para mantener las caderas en abducción; por esa razón, la dispalasia se trata con férulas que mantienen la cadera en flexión y abducción (Milgram, Craig). Generalmente las férulas se utilizan de forma permanente durante algunos meses, según la magnitud de la displasia, hasta que el niño inicia la marcha. A partir de este momento, la férula se usa de manera nocturna hasta los 18 meses o los 2 años (figura 11).
Figura 11. Férula abductora

Subluxación y luxación de las caderas
Se tratan mediante reducción cerrada, tenotomía de aductores e inmovilización con espica de yeso en posición de 100º de flexión y 45º de abducción. El procedimiento se practica bajo los efectos de la anestesia general, realizando maniobras suaves de reducción, flexión, tracción y abducción, similares a la prueba de Ortolani.
El paciente se inmoviliza con una espica de yeso, con flexión de 100º y abducción entre 45º y 60º, sin rotación interna, para evitar la aparición de necrosis avascular de la cabeza femoral (figura 12).
Figura 12. Espica de yeso posterior a reducción cerrada, flexión de 90º-100°, abducción menor a 60º
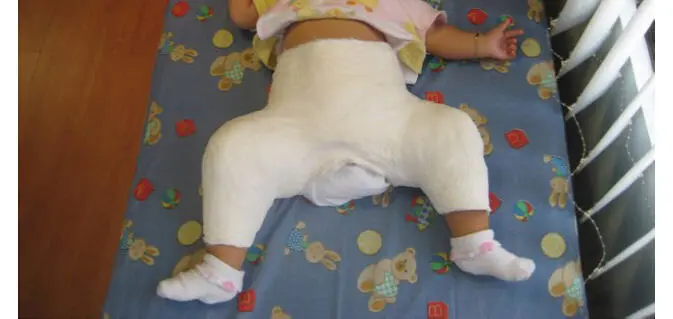
Después de tres semanas de posoperatorio, hay dudas sobre si se realiza una tomografía axial computarizada. Si la cadera está luxada, se realiza nuevamente reducción cerrada o abierta de acuerdo con los hallazgos intraoperatorios. Si no se consigue una reducción cerrada adecuada, o la estabilidad de las caderas es insuficiente, se debe realizar una reducción abierta. A las 6 semanas se retira la espica de yeso, idealmente bajo los efectos de la anestesia general, y se toma radiografía anteroposterior de pelvis. El tratamiento puede continuarse con férula de abducción y flexión o con yesos abductores para tratar la displasia del acetábulo.
Pacientes mayores de 18 meses
Displasia
La decisión de realizar una osteotomía del iliaco tipo Salter o Pemberton en las caderas sin subluxación o con displasias leves puede aplazarse si en los controles radiográficos periódicos se observa mejoría en la forma del acetábulo y del índice acetabular. Si la displasia persiste, con índices de 30º o mayores, o si existe subluxación o descubrimiento, debe realizarse osteotomía del iliaco, idealmente antes de los 5 años.
Subluxación y luxación
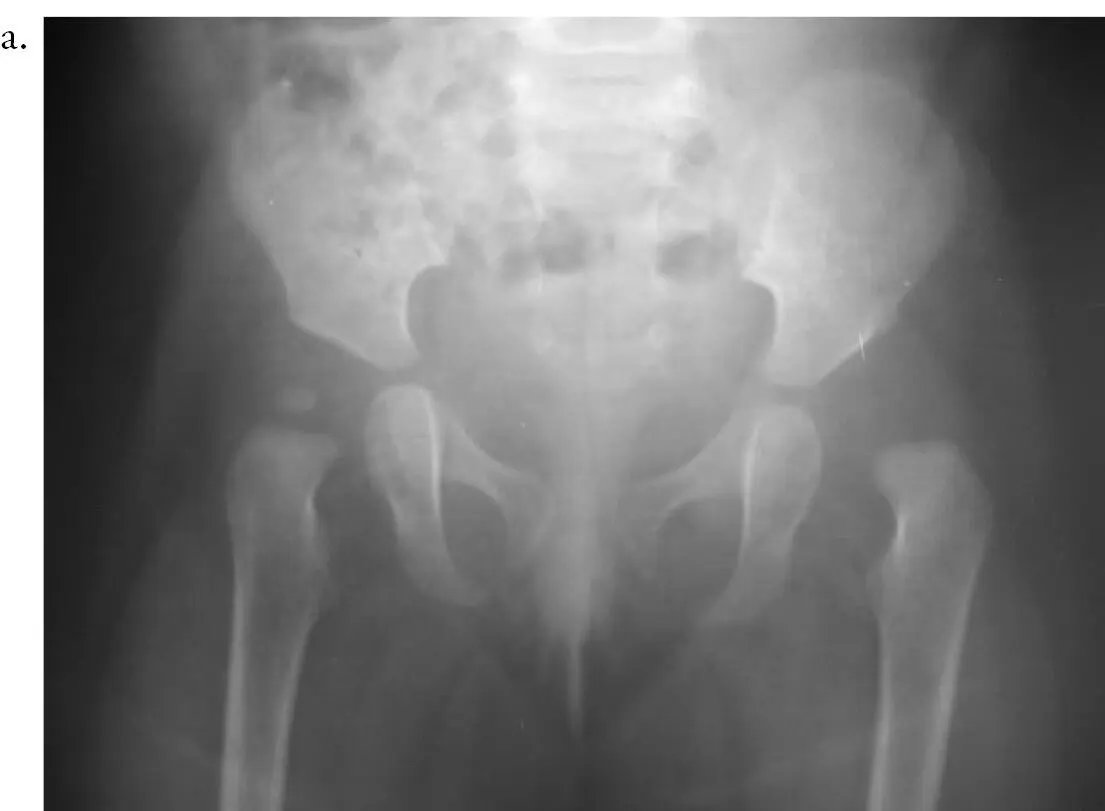
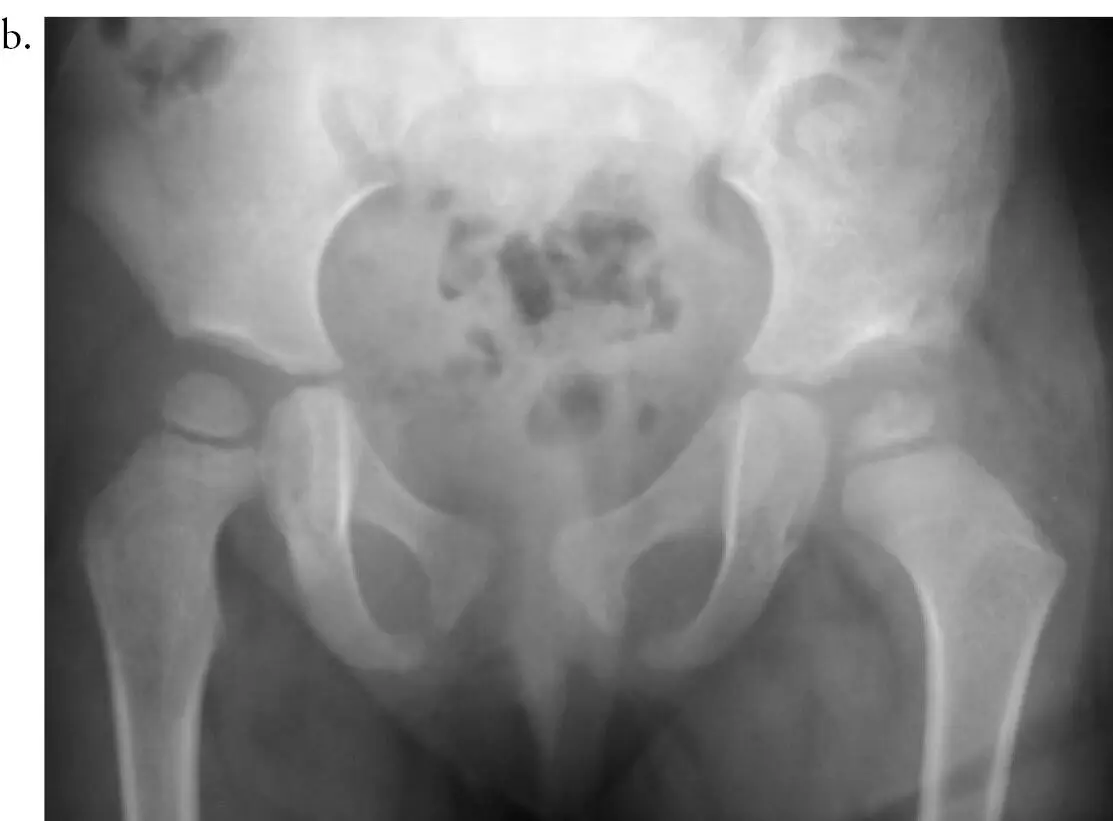
Se tratan con reducción abierta por la vía anterior acompañada de acetabuloplastia (figura 13). En los niños mayores y en las caderas complejas o con luxación alta de 3 años, debe hacerse siempre osteotomía femoral de acortamiento y desrrotadora.
Figura 13. A. Niña de 18 meses, con luxación del desarrollo de la cadera izquierda. B. Radiografía de control a una edad de 3 años, posterior a la reducción abierta y la osteotomía del iliaco tipo Pemberton
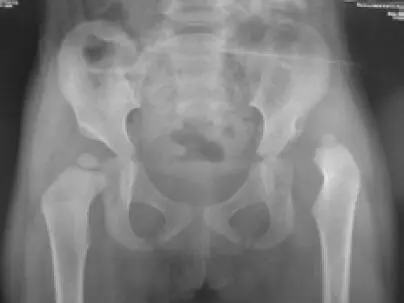
En los niños mayores de 3 años debe hacerse siempre osteotomía femoral de acortamiento y desrrotadora (figura 14).
Figura 14. Radiografía posterior a reducción abierta, osteotomía del iliaco tipo Pemberton y osteotomía femoral de acortamiento y desrrotadora, por luxación de cadera izquierda en niña de 5 años
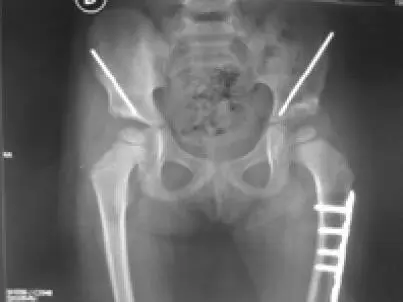
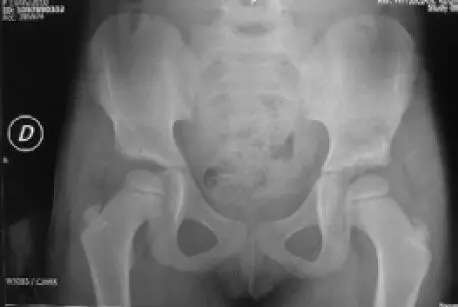
En los niños mayores de 6 años, el tratamiento es complejo, con tasas de complicaciones mayores. A esta edad generalmente se realiza osteotomía del iliaco tipo Chiari o tectoplastia, asociadas a la reducción abierta y la osteotomía de acortamiento femoral.
La edad límite para realizar la reducción abierta está alrededor de los 9-10 años, para luxaciones unilaterales, y de 8 años, para luxaciones bilaterales. Esto se debe a la pérdida de capacidad de remodelación de la cadera en estas edades, lo cual puede producir incongruencia articular con aparición de dolor. Por tal razón, los resultados de esta cirugía son mejores cuanto más pequeño sea el niño.
Puntos claves
• Para diagnosticar la DDC es fundamental la vigilancia clínica adecuada de las caderas en el control de crecimiento y en cada consulta médica en los niños menores de un año.
• Debe ser remitido al ortopedista infantil todo niño con hallazgo de maniobra de Ortolani positiva, con evidencia de luxación de la cadera en el examen físico (abducción limitada o asimétrica de la cadera luego de las 4 semanas), hallazgos dudosos en el examen físico y, como indicación relativa, lactantes con antecedente de presentación podálica en el tercer trimestre (sin importar si nace por vía vaginal o cesárea), historia familiar de DDC y aquellos cuyos miembros inferiores son envueltos de forma incorrecta.
• La ecografía dinámica de las caderas se solicita como tamizaje selectivo para los niños de entre 6 semanas y 6 meses, que presenten factores de riesgo o hallazgos sugestivos de DDC en el examen físico. En los niños mayores de 4 meses, el diagnóstico de DDC debe ser confirmado con radiografía simple anteroposterior de pelvis.
• El diagnóstico oportuno permite iniciar el tratamiento a tiempo y evitar secuelas graves. Por esta razón, la Sociedad Colombiana de Ortopedia Infantil recomienda la realización de Rx Ap de pelvis en todos los bebés entre los 3 y 6 meses de edad, para evitar secuelas por tratamientos tardíos.
Bibliografía
[1] Palmen K. Preluxation of the hip joint. Diagnosis and treatment in the newborn and the diagnosis of congenital dislocation of the hip joint in Sweden during the years 1948-1960. Acta Paediatrica 1961;50(Suppl 129):1-71.
[2] R. Graf. Classification using the sonometer. En: Hip sonography diagnosis and management of infant hip dysplasia. Second edition, Berlin Heidelberg. Springer-Verlag; 2006. 51-56.
Lecturas recomendadas
Robert F. Murphy, Young-Jo Kim. Surgical management of pediatric developmental dysplasia of the hip. J Am Acad Orthop Surg. 2016;24:615-624.
Читать дальше



















