Was den Forschern große Probleme bereitete war, dass Karies und Parodontitis eben nicht nur durch einen Keim hervorgerufen werden, sondern durch eine Vielzahl von Keimen, die sich auf der Oberfläche der Zähne in einem Biofilm, zahnmedizinisch auch als Plaque bezeichnet, befinden. Außerdem treten bei allen antibakteriellen Maßnahmen die Keime und damit auch die Erkrankung nach gewisser Zeit wieder auf. Im Versuch, dieses Dilemma doch noch infektiologisch zu erklären, modifizierte der renommierte Bakteriologe Sigmund Socransky sogar die Koch’schen Postulate für das Erkrankungsbild Parodontitis, um sie immer noch als »Infektionserkrankung« betrachten zu können. 7So müsste in dieser Modifikation der Keim bei entzündetem Zahnfleisch in hoher Zahl vorliegen und bei gesundem Zahnfleisch in geringerer Zahl. Zudem sollte eine Entfernung des Keimes nicht mehr eine »Heilung« bedeuten, sondern nur noch eine Verbesserung.
Eine wesentliche Studie aus den 1965er-Jahren machte für die Zahnfleischentzündung den gesamten Bakterienschleimfilm (Biofilm) als Ursache für die Zahnfleischentzündung verantwortlich. Für die Untersuchung stellten 12 Probanden für 2 Wochen ihre Mundhygiene ein. Mit zunehmendem Zahnbelag entzündete sich auch das Zahnfleisch immer mehr. Mit Wiederaufnahme der Mundhygienemaßnahmen verschwand die Zahnfleischentzündung wieder. Vorab ein kleiner Hinweis: Wir wissen leider nicht, was die Probanden gegessen haben.
In letzter Logik der Infektionstheoretiker stellt die Sterilisation des Körpers das ultimative Ziel dar. Endlich ein Leben ohne Bakterien. Aber ob das so gut sein kann? Dazu gibt es keine Daten für den Homo sapiens, lediglich für Nagetiere: Paul Keyes und Robert J. Fitzgerald zogen in den frühen 1960er-Jahren unter Laborbedingungen Hamster keimfrei auf. Diese Hamster entwickelten auch unter zuckerreicher Nahrung tatsächlich keine Karies. Wurden sie jedoch mit Streptococcus mutans , dem prominentesten Keim der Karies, infiziert, bekamen auch sie Karies an ihren Nagezähnen. Dies bildete die Grundlage für die spezifische Plaquehypothese. Es müssen also bestimmte Keime in der Plaque vorhanden sein, damit die Erkrankung, in diesem Fall Karies, auftreten kann. Es wurden nach und nach weitere Karieskeime identifiziert, wobei Streptokokken und Laktobazillen die wichtigsten darstellen. Ob keimfreie Bedingungen jedoch anzustreben sind, ist sehr fraglich. Einerseits ist dies praktisch unmöglich, andererseits zeigten die keimfrei aufgezogenen Hamster neben kognitiven Defiziten und erhöhten Stresswerten viele andere Nebenerkrankungen. 8
»Das Bakterium ist nichts, das Milieu ist alles.« Auch in der Mundhöhle?
Es sollte nochmals 100 Jahre dauern, bis der britische Mikrobiologe Philip Marsh die Bedeutung der Umgebung in seiner sogenannten »ökologischen Plaquehypothese« für den Mundbereich beschrieb. Marshs Arbeiten waren wirklich bahnbrechend, denn er konnte die vielen diffusen Annahmen und Theorien auf einen einfachen Faktor herunterbrechen: den pH-Wert.
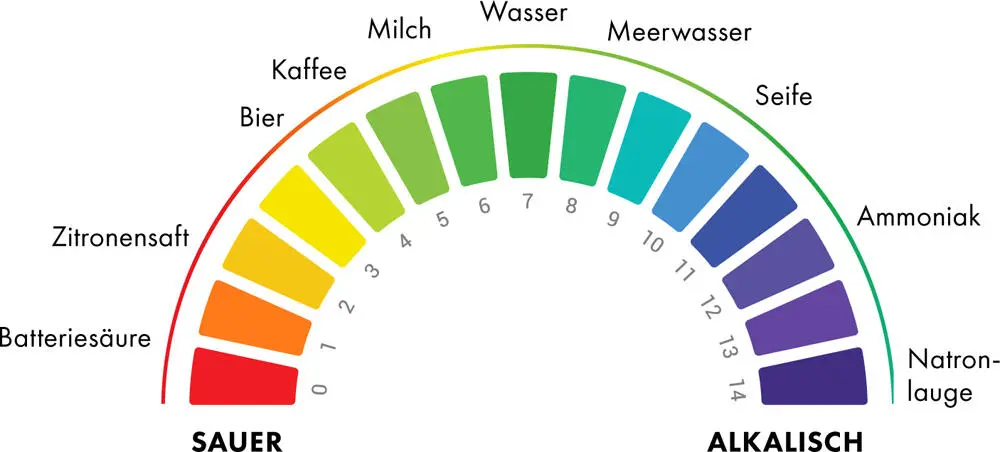
Der pH-Wert ist ein Maß dafür, wie sauer oder basisch eine wässrige Lösung ist. Reines Wasser hat einen neutralen pH-Wert von 7, Zitronensaft liegt bei 2 bis 3, Seife bei 9 bis 10. Kariesbakterien, wie Streptococcus mutans oder die Laktobazillen, fühlen sich in einer richtig sauren Umgebung am wohlsten. Und sie tragen dementsprechend dazu bei, dass es richtig sauer wird. Durch die Verstoffwechselung von einfachen, vergärbaren Kohlenhydraten beziehen sie ihre Energie und produzieren Säuren, die sie in ihre Umgebung abgeben. Kariesbakterien können sich in diesem sauren Milieu sehr stark vermehren und verdrängen andere Bakterienarten.
In einem anschaulichen Experiment füllte Philip Marsh eine Mischung aus vielen verschiedenen Keimen aus dem Mund in einen Bioreaktor und veränderte anschließend nur den pH-Wert – mal hoch, mal runter. Was er sehen konnte, brachte ihn zur Formulierung seiner ökologischen Plaquehypothese: Ging der pH-Wert runter, also wurde das Milieu sauer, fühlten sich die Karieskeime wohl und vermehrten sich, während diese Bedingungen für die mit Parodontitis assoziierten Keime ungünstig schienen. Diese vermehrten sich dann kaum. Drehte er den pH-Wert im Bioreaktor hoch, war es genau umgekehrt – weniger Karieskeime, mehr Parodontitiskeime. Stellen Sie sich das einfach mal wie einen Dancefloor vor, der sich mit unterschiedlichen Menschen füllt, je nachdem, was der DJ gerade auflegt. Ein paar tanzen auch bei unterschiedlichen Musikrichtungen. Von so einem Bioreaktor können wir Ihnen übrigens nur abraten, er stinkt unheimlich!

Der britische Mikrobiologe Philip Marsh und eine pH-Messlatte.

Einer der prominentesten Karieskeime: Streptococcus mutans . Im Gegensatz zu Kindern findet er sauer super!
Marsh formulierte eine bemerkenswerte Feststellung: Eine dauerhafte Reduktion der krankhaften Bakterien kann nur erreicht werden, wenn die zugrunde liegenden Mechanismen behandelt werden. Jetzt stellt sich die Frage: Ist der zugrunde liegende Mechanismus »der perfekt putzende Mensch« oder womöglich »der sich richtig ernährende Mensch«? Wie hat sich die Natur das bloß vorgestellt?
Statt Karies und Parodontitis als Erkrankungen aufgrund eines »Putzmangels« zu betrachten, ist es viel wahrscheinlicher die Ernährung als zugrunde liegender Mechanismus zu betrachten. Im Fall von Karies ist das sogar ganz klar. Und wer schon gründlich putzt und trotzdem Karies und Parodontitis bekommt, sollte spätestens dann den Fokus verändern und sich nach anderen Therapiestrategien umschauen.

Mundgesundheit ohne Zähneputzen: Wie machen das Kühe?

Gruppenbild der Protagonisten aus des SRF-Sendung »Pfahlbauer von Pfyn – Steinzeit live« aus dem Jahr 2007: mehr Zahnbelag, weniger Zahnfleischentzündung und trotzdem ein Lachen im Gesicht.
Alternativen zum anti-infektiösen Weg – zurück in die Steinzeit
Wie eine andere Strategie aussehen könnte, wurde 2007 bei einem Steinzeit-Experiment des Schweizer Fernsehens von Forschern der Uni Bern beobachtet: 9Zehn Freiwillige erklärten sich für eine Reportage bereit, vier Wochen lang unter Steinzeitbedingungen zu leben. Das beinhaltete neben einer steinzeitgemäßen Ernährung (also dem Verzicht auf industrielle Lebensmittel) unter anderem auch den Verzicht auf vier Wochen Mundhygiene. Die Forscher der Berner Zahnklinik reservierten vermutlich bereits Termine für die Zahnbehandlung der Teilnehmer, da so etwas ja nicht gut ausgehen könne. Was allerdings eintrat, war das genaue Gegenteil: Statt Karies und schwere Zahnfleischentzündungen zu entwickeln, hatten die Teilnehmer eine bessere Mundgesundheit als vorher – aber sie hatten viel Zahnbelag. Dieses stellte die bisherige Annahme »je mehr Zahnbelag, desto mehr Zahnfleischentzündung bzw. Karies« völlig auf den Kopf. »Mehr Zahnbelag, weniger Zahnfleischentzündung«? Wie war das zu erklären? Die Berner Forscher schlussfolgerten, dass die bisherige Annahme eines positiven Zusammenhangs zwischen Zahnbelag und Zahnfleischentzündung nicht länger gültig sei, wenn einfache prozessierte Kohlenhydrate in der Ernährung wegfielen.
Читать дальше


















