El tecoma luteinizado es otro tumor y a diferencia del tecoma, se observa en mujeres premenopáusicas (promedio de 28 años), es bilateral y cerebroideo, y está compuesto en su mayor parte por células fusadas, con un componente de células luteinizadas (células redondeadas de citoplasma amplio).
Figura 15-24.Aspecto macroscópico de un fibrotecoma del ovario
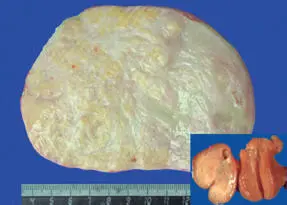
Tumor de células esteroideas.Tumor unilateral, en promedio de 8,4 cm, con superficie externa lisa y superficie de corte, de color variable de amarillo anaranjado a rojo café o negra, con frecuencia con zonas de hemorragia. Cuando mide menos de 1 cm, y está confinado a la corteza ovárica, se denomina luteoma estromal. En el microscopio, está compuesto por células poligonales con citoplasma con vacuolización variable y núcleo redondeado con nucléolo prominente, dispuestas en nidos, cordones o difusamente, en una matriz fibrosa laxa o densa. Los factores de mal pronóstico son: tamaño mayor a 7 cm, mitosis mayor a 2 en 10 campos de aumento mayor, necrosis, hemorragia y atipia nuclear intensa.
Tumor de células de Leydig (tumor de células del hilio). Corresponde a un tipo de tumor de células esteroideas benigno (20% de los tumores de células esteroideas), que se distingue de los otros por la presencia de cristales de Reinke y se caracteriza por su ubicación en el hilio ovárico (rara vez en otro sitio del ovario). Tumor unilateral, en promedio de 2,4 cm, con superficie externa lisa y superficie de corte, de color variable de amarillo, rojo café a negra. Al microscopio, se observan células de citoplasma eosinófilo dispuestas en empalizada, agrupando sus núcleos en una zona alternada por zonas de citoplasma libre de núcleos, inclusiones eosinofílicas elongadas de contornos regulares (cristales de Reinke), necrosis fibrilar de vasos sanguíneos e hiperplasia de las células del hilio.
Tumor de células de la granulosa adulto.Tumor unilateral, sólido-quístico, en promedio de 10 cm. En el microscopio, está formado por células pequeñas similares a las células de la granulosa, regulares en forma y tamaño, con núcleos con hendidura (en grano de café). El patrón arquitectural es variable, puede ser sólido, macrofolicular, con nidos o trabecular, o microfolicular (cuerpos de Call-Exner). Es un tumor maligno de bajo grado, con una tasa de recurrencia de 20-30%. Los factores de mal pronóstico son: alta etapificación, tamaño mayor de 15 cm, bilateralidad, ruptura tumoral ( Figura 15-25).
Figura 15-25.Aspecto macroscópico de un tumor de la granulosa
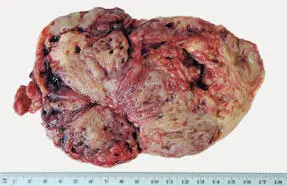
Tumor de células de la granulosa juvenil.Corresponde a 5% de los tumores de células de la granulosa, y se distingue del adulto porque se presenta en la gran mayoría de los casos en niñas o mujeres jóvenes (en promedio a los 15 años) y tiene mejor pronóstico (95% de los casos en etapa 1, confinado al ovario). Tumor unilateral, sólido-quístico, en promedio de 12 cm. En el microscopio, está formado de folículos de tamaño variable, rellenos de secreción basófila y revestidos por células de núcleos redondeados sin hendidura.
Otros tumores derivados del cordón sexual-estromal son: fibrosarcoma, tumor estromal esclerosante, tumor estromal de células en anillo de sello, tumor estromal microquístico, tumor de células de Sertoli, tumor del cordón sexual con túbulos anulares, androblastoma (tumor de células de Sertoli-Leydig).
Otros tumores primarios del ovario son: tumores derivados del estroma no específico (hemangioma, leiomioma), linfomas y tumores misceláneos (tumor de la rete ovarii, tumor wolffiano, tumor de células pequeñas, paraganglioma, neoplasia sólida pseudopapilar).
Lecturas recomendadas
Chuaqui B, Duarte I, González S, Etchart M, Rosenberg H. Lecciones de anatomía patológica. Santiago: Ediciones Universidad Católica; 1996.
Kumar V, Abbas AK, Fausto N, Aster J. Robbins & Cotran Pathologic Basis of Disease. 8th ed. Filadelfia: Saunders Elsevier; 2010.
Kurman RJ (ed.). Blaustein’s Pathology of the Female Genital Tract. 6th ed. Nueva York, Berlín, Heidelberg, Londres, París, Tokio: Springer-Verlag; 2011.
Kurman RJ, Carcangiu ML, Herrington CS, Young RH. World Health Organization Classification of Tumors of Female Reproductive Organs. IARC. 2014.
Kurman RJ, Ronnett BM, Sherman ME, Wilkinson EJ. AFIP Atlas of Tumor Pathology. Tumors of the Cervix, Vagina, and Vulva. 4th Series Fascicle 13. Washington DC: American Registry of Pathology, Armed Forces Institut of Pathology; 2010.
Capítulo 16
ULTRASONOGRAFIA GINECOLÓGICA: GENERALIDADES E INDICACIONES
HARUMI TSUNEKAWA O. Y CLAUDIA CELLE T.
INTRODUCCIÓN
La ultrasonografía ginecológica es un examen no invasivo, inocuo, de bajo costo y de alta disponibilidad, que sumado al avanzado desarrollo tecnológico de los últimos años, nos permite visualizar los genitales internos y diafragma pélvico, en forma directa, rápida y con imágenes de alta resolución. De esta manera, se ha constituido en un examen habitual, complementario y casi indispensable en la práctica clínica ginecológica.
BASES FÍSICAS DEL ULTRASONIDO
Es una técnica de imagen basada en la emisión y recepción de ondas sonoras, cuya frecuencia está por encima de la capacidad del oído humano para percibirlas (sobre 20.000 Hz). Sin embargo, desde el punto de vista físico, todas las ondas tienen la misma naturaleza y obedecen a idénticas leyes de la acústica. El ultrasonido es una serie de ondas mecánicas, originadas por la vibración de un cristal (el efecto piezoeléctrico es la propiedad que poseen algunos cristales como el cuarzo y algunos elementos sintéticos, para transformar la energía eléctrica en energía mecánica y viceversa), y solo se propaga a través de la materia. Cuando la energía acústica interactúa con los tejidos corporales, las moléculas tisulares son estimuladas y cada partícula vibra sobre su posición, la energía se transmite de una molécula a otra adyacente, ya que se encuentran unidas de manera elástica, y transmite así la vibración a todo el medio.
La energía acústica se mueve a través de los tejidos mediante ondas longitudinales y las moléculas del medio de transmisión oscilan en la misma dirección. Estas ondas sonoras corresponden básicamente a la rarefacción y compresión periódica del medio en el cual se desplazan.
La frecuencia de una onda de ultrasonido es el número de ciclos o veces que se comprime una molécula en un segundo. La frecuencia se cuantifica en ciclos por segundo o Hertz (Hz). La frecuencia está determinada por la fuente emisora del sonido y por el medio a través del cual viaja. Las frecuencias que se utilizan en medicina para fines de diagnóstico clínico están comprendidas con mayor frecuencia en el rango de 2 a 30 MHz. Las frecuencias altas (30 MHz) se usan para estructuras superficiales (por ejemplo, piel, ojos y estructuras vasculares).
La distancia, en sentido longitudinal que recorre la onda desde una compresión a la siguiente (distancia entre picos de la onda sinusal), constituye la longitud de onda (λ), se mide en centímetros y es inversamente proporcional a su frecuencia.
La velocidad (v) con que se propaga el sonido en un determinado medio, depende de la densidad y compresibilidad de él (fórmula v = E/p), donde E es elasticidad propia del medio y p es su densidad. Se considera una v promedio de 1,540 m/s para los tejidos blandos.
Читать дальше














