Antibiotika-Ära
Nach Penicillin und Methicillin kam es in den 1970er- und 1980er-Jahren auf dem Gebiet der Antibiotika zu einer starken Forschungsaktivität. Heute sind etwa 8 000 antibiotische Substanzen bekannt. Davon werden nur 80 für therapeutische Zwecke eingesetzt. Laut Bundesinstitut für Arzneimittel und Medizinprodukte (2005) sind 2 775 Antibiotikapräparate zugelassen. Ihr Marktanteil beträgt 13 Prozent unseres gesamten Arzneimittelverbrauchs. Antibiotika gehören zu den weltweit am häufigsten verordneten Medikamenten. Eine wirklich neue Klasse von Antibiotika ist nach 1985 nicht mehr gefunden worden. Die Antibiotika-Forschung stagniert seit einigen Jahrzehnten. Grundsätzlich sind antibiotische Wirkungen (wie wir sie heute kennen) von der Natur abgeschaut. Bestimmte Substanzen, etwa im Schimmelpilz, blockieren die Vermehrung von Bakterien (sie wirken bakteriostatisch) oder töten Bakterien durch Zerstörung ihrer Zellwand ab (sie wirken bakterizid).
Auch das körpereigene Enzym Lysozym im Speichel kann Bakterien abtöten.
Als Arzneimittel werden Antibiotika entweder aus natürlichen Stoffen gewonnen oder komplett synthetisch produziert.
Je nach ihrem Wirkprinzip unterscheidet man verschiedene Gruppen von Antibiotika. Bislang wurden für Antibiotika jeder Gruppe Resistenzen beobachtet.
Gängige Antibiotika
Antibiotika sind hochwirksame Arzneimittel, die verantwortungsvoll und sachgerecht benutzt werden sollen. Sie entfalten starke, mitunter lebensrettende Heilwirkungen, haben aber auch Nebenwirkungen. Im Idealfall eliminieren Antibiotika schädliche Keime und schonen die körpereigene Bakterienflora. Antibiotika sollten nur nach ärztlicher Verordnung und genau nach Vorgabe benutzt werden.
In der Praxis mangelt es allerdings seit Langem an ärztlichem Verantwortungsbewusstsein, was die Verordnung von Antibiotika betrifft. Antibiotika werden nach wie vor nicht zielgerichtet und unnötigerweise viel zu häufig verordnet – wie man heute weiß, nicht selten zum Nachteil der Patienten.
Wie der Antibiotika-Report 2014 zeigt, stammen zwei Drittel der Antibiotika-Verordnungen von Hausärzten, davon waren fast 30 Prozent unnötig!
Betalactam-Antibiotika
β-Lactam-Antibiotika wirken bakterienabtötend (bakterizid). Die bekanntesten Substanzen dieser Gruppe sind Penicilline und Cephalosporine. Solche Antibiotika töten Bakterien ab, die sich gerade vermehren. Die Wirkstoffe stören die Bildung neuer Zellwände der Bakterien. Inaktive Keime überleben das Antibiotikum unbeschadet. Somit kann es auch zu Therapieversagen bei manchen Patienten kommen.
► Penicilline haben ein breites Wirkspektrum gegen zahlreiche Keime. Sie kommen bei HNO- und Atemwegsinfektionen zum Einsatz. Penicilline sind gut verträglich, können aber allergische Reaktionen bis hin zum Schock verursachen.
Antibiogramm
Das Antibiogramm ist ein Labortest, mit dem die Empfindlichkeit oder Resistenz von infektiösen Mikroorganismen gegenüber Antibiotika bestimmt wird. Ein Antibiogramm wird vor jeder Verordnung von Antibiotika empfohlen – aber in der Praxis nicht allzu oft gemacht.
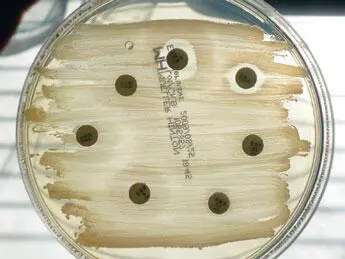
Antibiogramm eines Gaumenmandelabstrichs (vom Hund): Nur zwei Antibiotika zeigen eine Hemmwirkung (auf 12- und 14-Uhr-Position – intermediäre Empfindlichkeit).
Beim Agardiffusionstest wird auf ein Nährgel der isolierte Keim nach einem Screeningtest aufgetragen und mit anti-biotikahaltigen Plättchen bestückt. Nach einer Bebrütungszeit von meist 16 bis 20 Stunden werden die Radien der Hemmhöfe ausgemessen; an diesen ist das Ausmaß der Empfindlichkeit oder die Resistenz des Mikroorganismus zu erkennen.
► Cephalosporine werden bei Infektionen der Atemwege, Nieren und Harnwege sowie bei Wundinfektionen verordnet. Sie sind gleichfalls relativ gut verträglich und eignen sich als Alternative bei Penicillin-Allergie. Selten kommt es zu Nierenschäden oder bei Älteren zu Blutgerinnungsstörungen.
► Carbapeneme haben ein breites antimikrobielles Wirkspektrum. Sie gelten als Reserveantibiotikum – dennoch werden zunehmend Resistenzen beobachtet. Carbapeneme sind stark nierenschädlich. Sie werden bevorzugt bei Infektionen, die Patienten in Kliniken erworben haben, eingesetzt: Harnwegsinfekte, Kathetersepsis, Lungenentzündungen, Peritonitis u.a.
Zur Gruppe der Betalactam-Antibiotika gehören beispielsweise Amoxicillin, Oxacillin, Cefamandol, Cefotaxim, Imipenem, Ertapenem. In bestimmten Fällen kombiniert man Betalactam-Antibiotika mit Betalactamase-Hemmern, beispielsweise Amoxicillin plus Clavulansäure.
Aminoglycosid-Antibiotika
Antibiotika dieser Gruppe wirken bakterienabtötend. Sie stören die Eiweißproduktion im Bakterium durch Anlagerung an 30S-Ribosomen. Dadurch werden nutzlose Proteine produziert, was zum defekten Zellwandaufbau führt. Die Antibiotika sind hochwirksam gegen zahlreiche infektiöse, vor allem von Sauerstoff abhängige Erreger, gramnegative Enterobakterien, grampositive Staphylokokken sowie Pseudomonas aeruginosa – aber nicht gegen Streptokokken und einige anaerobe Keime. Anwendungsgebiete sind schwere Infektionen (Hirnhaut-, Lungen-, Herzentzündung, bei zystischer Fibrose). Aminoglycoside werden systemisch injiziert/infundiert. Es kommt häufig zur Resistenzentwicklung.
Diese Antibiotika müssen sorgfältig dosiert werden und kommen meist auf der Intensivstation zum Einsatz.
Sie wirken hochdosiert langfristig giftig auf die Nieren und das Innenohr und haben weitere Nebenwirkungen (Atemlähmung, Allergie, Blutbildungsstörung). Zu den systemischen Aminoglycosiden gehören Streptomycin, Gentamicin und Tobramycin. Manche Mittel (Neomycin, Kanamycin) werden ausschließlich zur Behandlung lokaler Infektionen auf der Haut, Schleimhaut oder am Auge benutzt.
Breitbandantibiotika (Polyketide)
► Tetracycline stören wie Aminoglycoside die Eiweißproduktion im Bakterium durch Anlagerung an 30S-Ribosomen. Sie wirken bakterienhemmend (bakteriostatisch) auf grampositive und gramnegative Bakterien sowie Mikroorganismen ohne Zellwand (Mykoplasmen, Chlamydien, Spirochäten, Borrelien). Das ursprünglich breite Wirkspektrum hat sich durch Resistenzentwicklung stark verengt. Insbesondere in Krankenhäusern sind Proteus-, Enterobacter-Arten sowie Pseudomonas weitgehend unempfindlich geworden. Typische Nebenwirkungen sind Übelkeit, Durchfall, Juckreiz und Schwindel. Tetracycline schädigen die natürliche Darm- und Vaginalflora und stören den Knochenstoffwechsel (Karies, Knochenbrüchigkeit). Bei Schwangeren, Stillenden und Kleinkindern werden Tetracycline nur streng kontrolliert angewendet. Darüber hinaus gibt es möglicherweise eine Giftwirkung auf das Innenohr (Tinnitus). Bekannte Antibiotika dieses Typs sind Doxycyclin und Minocyclin.
► Makrolid-Antibiotika wirken bakterienhemmend (bakteriostatisch) durch Störung der Eiweißproduktion (an der 50S-Ribosomenuntereinheit). Bislang erwies sich nur Telithromycin als bakterizid. Makrolide sind relativ gut verträglich, verursachen leichte Verdauungsbeschwerden oder vorübergehende Hörstörungen. Zudem gibt es Interaktionen mit anderen Arzneistoffen, die in der Leber verstoffwechselt werden. Auch bei Makroliden ist rasche Resistenzentwicklung zu beobachten.
Makrolide eignen sich zur Behandlung von Atemwegsinfektionen, Geschlechtskrankheiten (Gonorrhoe, Chlamydien) und Hautinfektionen durch Staphylokokken sowie bei Toxoplasmose. Erythromycin, Roxithromycin, Clarithromycin und Azithromycin sind Makrolid-Antibiotika.
Lincosamid-Antibiotika
Solche Antibiotika (Acylaminopyranoside) wirken bakterienhemmend. Aufgrund des ähnlichen Wirkprinzips kommt es wie bei Makroliden zu Resistenzen (Kreuzresistenz). Lincosamide schädigen die natürliche Darmflora stärker als andere Antibiotika. Nebenwirkungen sind schwere Entzündungen der Dickdarmschleimhaut mit blutigen Durchfällen. Zu dieser Stoffgruppe, die zu den Reserveantibiotika zählt, gehören Lincomycin und Clindamycin.
Читать дальше













