Важно подчеркнуть, что диагностика СД 2 типа проста и доступна на амбулаторном этапе – необходимо определить уровень гликемии и гликированного гемоглобина. Однако данные 241 амбула-
торных карт «сосудистых пациентов» – главная группа риска по развитию СД 2 типа – свидетельствуют, что в 54,2 % случаев уровень глюкозы вообще не определялся (рис. 22).
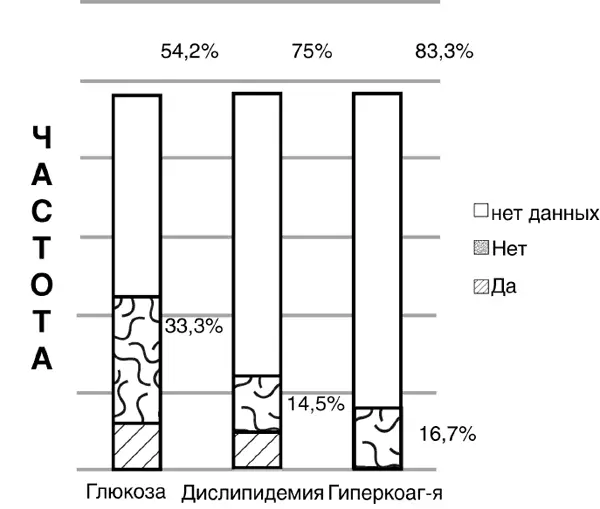
Рисунок 22. Частота определения глюкозы крови на амбулаторном этапе у сосудистых больных
В скрининг СД необходимо включать и оценку риска заболевания СД 2 типа в течение 10-летнего периода. Для этого разработана шкала FINDRISK (FINnish Diabetes Risk Score) (табл. 3), состоящая из 7 простых вопросов, на которые должен ответить пациент [37].
После суммации полученных баллов, можно узнать суммарный риск развития СД 2 типа в ближайшие 10 лет (табл. 4).
Таблица 3. Шкала FINDRISK
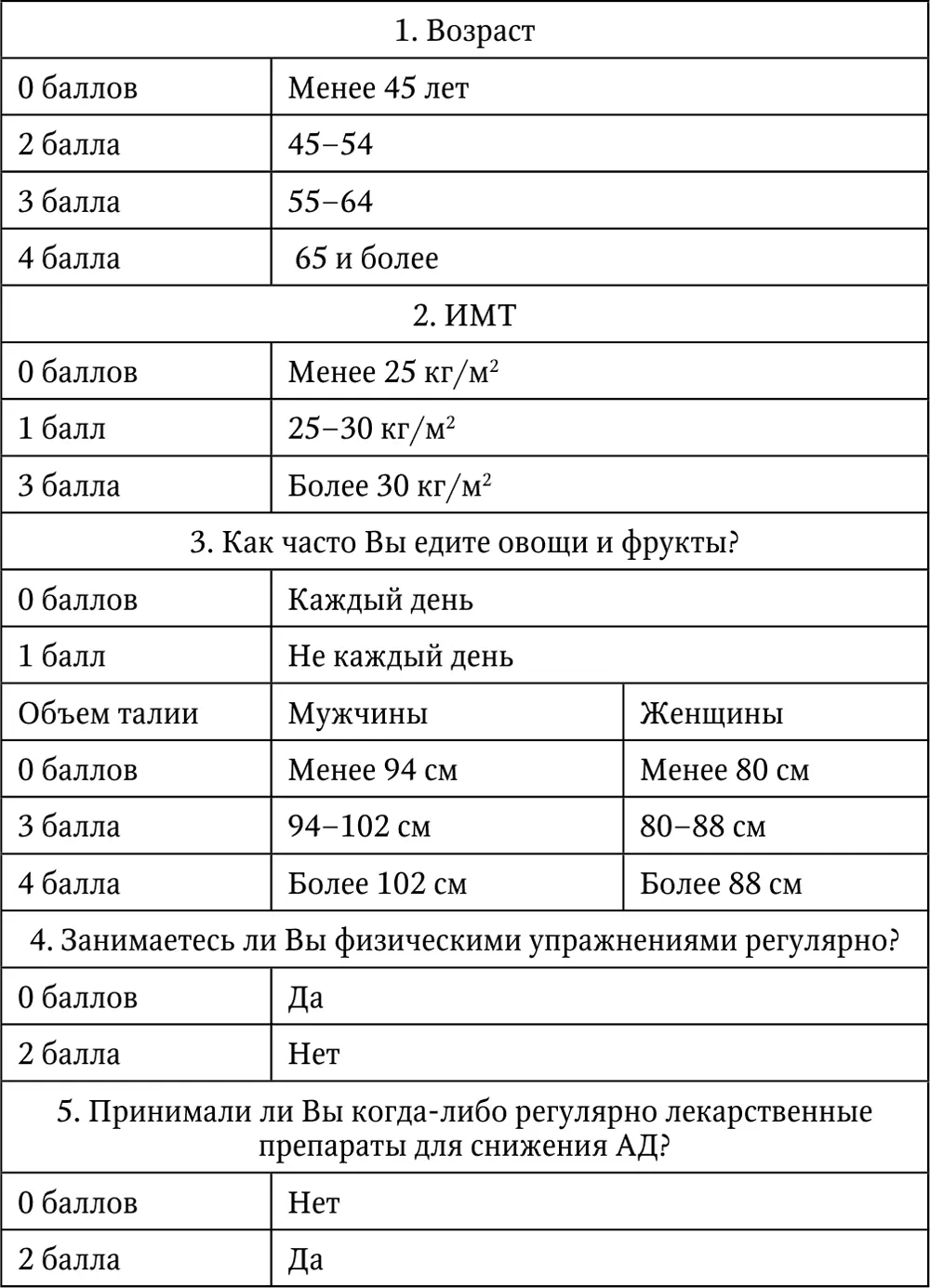
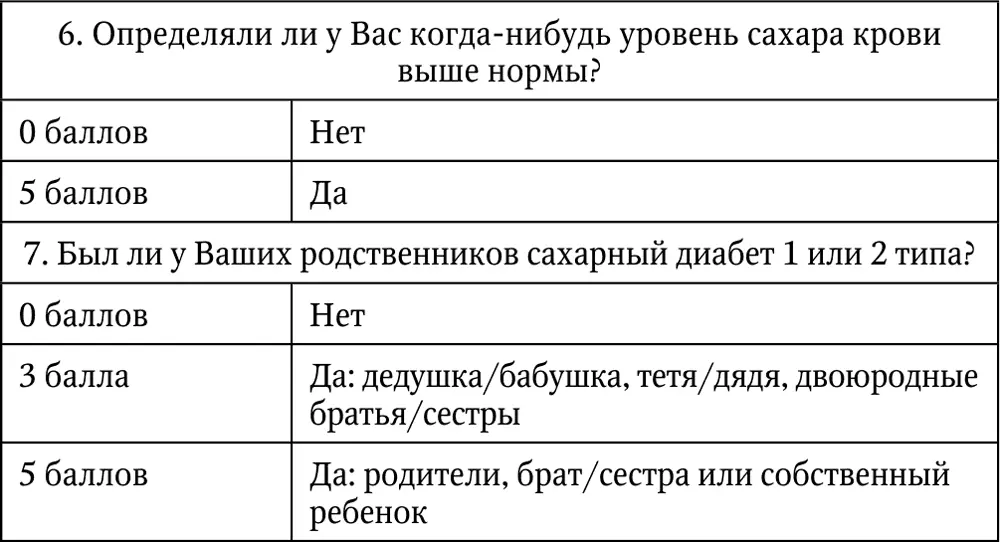
Таблица 4. Оценка риска развития СД 2 типа
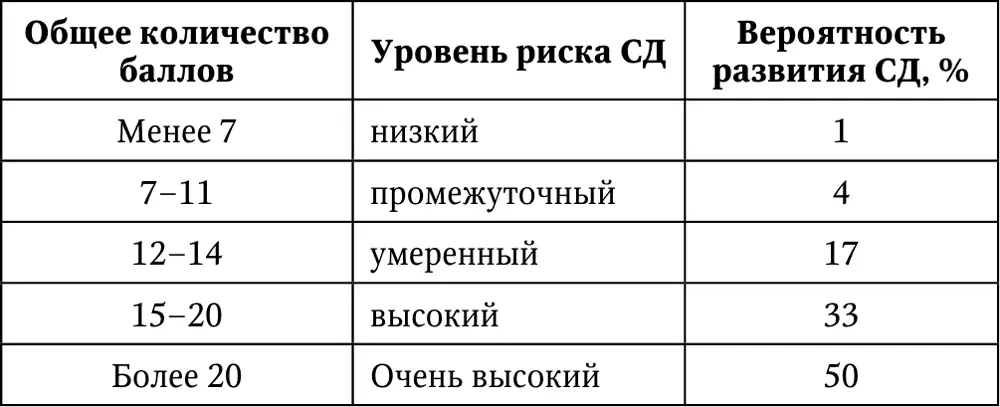
При выявлении с помощью данной шкалы высокого и очень высокого риска развития СД 2 типа, такого пациента необходимо взять на тщательный динамический амбулаторный мониторинг.
Анализ медицинской документации коморбидных больных с ПИКС позволил выделить наиболее распространенные у них и другие заболевания, в том числе ДГПЖ, хронический пиелонефрит, ЖКБ (рис. 23, 24).
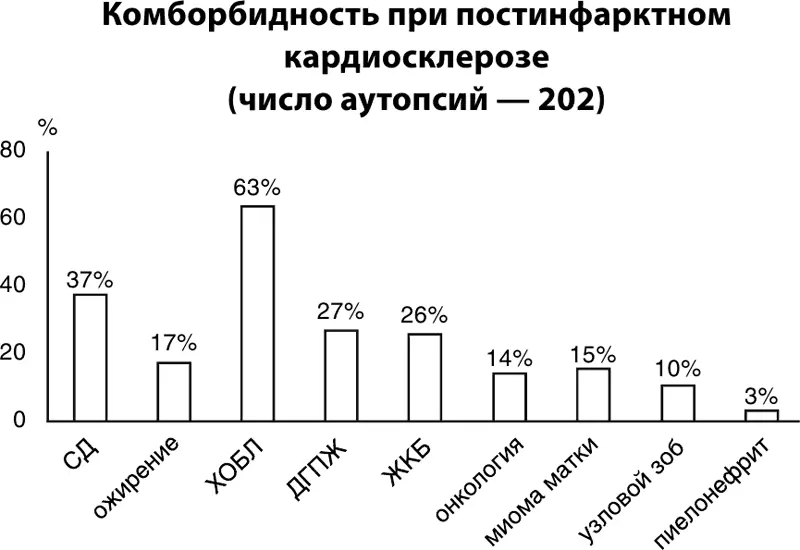
Рисунок 23. Структура коморбидной патологии у пациентов с ПИКС (n=202)
Так же необходимо помнить и о возрастной инволюции, приводящей к дефициту половых гормонов, в том числе и тестостерона, что влияет не только на снижение половой функции, но и является фактором риска развития соматической патологии, в первую очередь, сосудистой. Нами была выявлена распространенность андрогенного дефицита у 721 пациента с ССЗ (рис. 25).
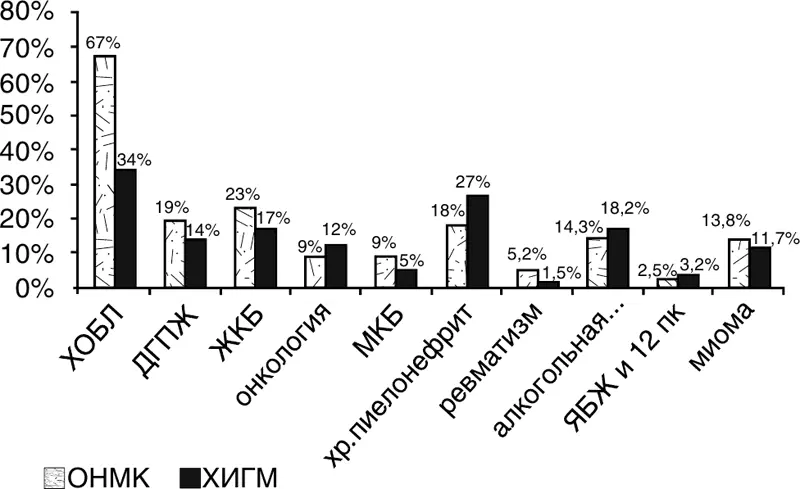
Рисунок 24. Структура коморбидной патологии у пациентов с цереброваскулярными заболеваниями (n = 270)
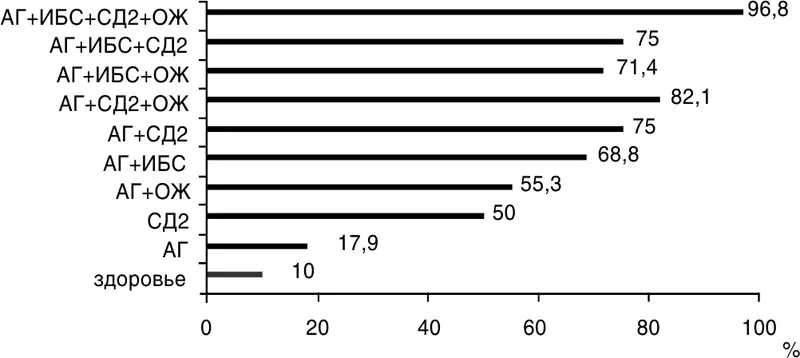
Рисунок 25. Андрогенный дефицит у пациентов с сердечно-сосудистой патологией
Из рис. 25 видно, что наиболее часто андрогенный дефицит встречается при сочетании ИБС с АГ, СД 2 типа и ожирением (96,8 % против 10 % у пожилых мужчин, не имеющих такой патологии).
А что у женщин? Как известно, эстрогены – главные половые гормоны, защищающие женщин от сосудистых заболеваний. Естественное старение организма обусловливает дефицит эстрогенов, что приводит к дефициту оксида азота, повышению активности ренин-ангиотензинальдостероновой системы, в связи с чем повышается АД, прогрессирует атеросклероз, развивается остеопороз, возникают заболевания щитовидной железы, ЖКБ, т. е. формируется коморбидность.
Итак, сосудистая коморбидность – самая распространенная и прогностически неблагоприятная форма, формирующаяся под воздействием факторов риска, приводящих к локальному воспалению, эндотелиальной дисфункции, что ведет к запуску сердечно-сосудистого континуума, росту осложнений и летальных исходов.
Результаты скрининга 120 пациентов, обратившихся в поликлинику к терапевту, свидетельствуют, что у каждого пятого была ХОБЛ.
Данные амбулаторных карт этих пациентов говорят, что тяжесть течения определена только у 21 (77,8 %), информация о регулярной терапии представлена у 6 (22,2 %). При этом половина пациентов лечится эуфиллином, а не показанными ингаляционными глюкокортикостероидами и бета-агонистами. При этом указано, что частота обострений достигает 3–6 раз в год, пикфлуометрия не используется, небулайзер имеют 4 человека, курят – большая половина, немедикаментозные методы лечения никто не использует. Представленные факты выявляют определенные недостатки амбулаторного этапа в ведении пациентов с ХОБЛ.
Читать дальше
Конец ознакомительного отрывка
Купить книгу