В экстренном порядке проведено оперативное вмешательство в объеме лапаротомии, где выявлены изменения: гемоперитонеум (200 мл геморрагической жидкости в брюшной полости), сегментарный некроз тонкой кишки, гематома корня брыжейки тонкой кишки с переходом на забрюшинную клетчатку (см. вкладку, рис. 13).
Пациентка К., 79 лет
Госпитализирована в хирургическое отделение с направительным диагнозом: «холедохолитиаз, постхолецистэктомический синдром, холангит» с жалобами на дискомфорт в правом подреберье при нарушении диеты, повышение температуры до 38 °C. В приемном и хирургическом отделениях выяснено: многолетний анамнез желчекаменной болезни, 10 лет назад проведена холецистэктомия. С того времени регулярно испытывает указанные жалобы. Длительно наблюдается гастроэнтерологом. Получает ферменты. В апреле 2013 года по МР-холангиографии выявлен конкремент в холедохе. Рекомендована госпитализация для проведения РХПГ (ретроградной холангиопанкреатографии). Терапевтом пациентка осмотрена не была.На 5-е сутки после проведения РХПГ внезапное ухудшение состояния, выраженная слабость, жидкий стул черного цвета, тошнота. Пациентке в экстренном порядке выполнена ЭГДС, при которой выявлено продолжающееся кровотечение из папиллотомического разреза, произведен эндоскопический гемостаз инъекционным методом с неудовлетворительными признаками окончательного гемостаза, высоким риском рецидива кровотечения. Через 3 часа выполнено повторное эндоскопическое исследование и выявлено продолжающееся кровотечение, проведен повторный гемостаз монополярной коагуляцией. Пациентка переведена в реанимационное отделение, гемоглобин в динамике снизился от исходного 100 г/л до 68 г/л.
В реанимационном отделении пациентка была осмотрена терапевтом, дополнительно выяснено, что она длительно страдает АГ, много лет отмечает приступы стенокардии и пароксизмальной формы ФП, перенесла дважды стентирование коронарных артерий (2002 и 2008 гг.), в 2008 году после стентирования был назначен варфарин (7,5 мг) и кардиомагнил 75 мг, которые пациентка продолжала принимать ежедневно до развития желудочно-кишечного кровотечения.
Таким образом, следует обратить внимание, что пациентке совершенно правильно и по показаниям была назначена двойная антитромботическая терапия, однако не было доступно разъяснено, как долго эти препараты необходимо получать и как правильно контролировать. Все эти годы пациентка знала лишь о контроле МНО и самостоятельно его проводила. При поступлении в стационар уровень МНО был 4,07.
Больная П., 83 года
Поступила в стационар с подозрением на ЖКК. В анамнезе в 2004 году перенесла ИИ с правосторонним гемипарезом, в течение нескольких лет страдает ФП, постоянная форма (см. рис. 26). Известно, что больная принимала варфарин в дозе 2,5 мг ½ таблетки 2 раза в день. Последний контроль МНО в мае 2013 г., значение больная не помнит. В анамнезе рецидивирующие носовые кровотечения.
При осмотре обнаружены множественные кровоизлияния на коже (см. вкладку, рис. 14). МНО 18,5 ЕД, гемоглобин 66 г/л. При срочной ЭГДС выявлены множественные язвы антрального отдела желудка, язва препилорического отдела желудка с признаками продолжающегося кровотечения. Выполнен эндоскопический гемостаз. Кровотечение остановлено, риск рецидива – высокий.
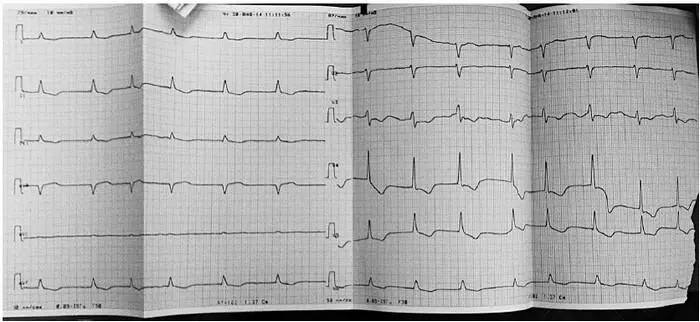
Рисунок 26. ЭКГ больной 83 лет с ФП и выраженной гипертрофией левого желудочка с перегрузкой
К сожалению, похожих примеров в практической медицине немало. И действительно доказавшее свою эффективность средство (напомним, что варфарин достоверно снижает вероятность развития кардиоэмблического инсульта на 64 %), однако применяемое неумело и неправильно, становится смертельным оружием.
«Новая эра» антитромботической терапии
Для разработки новых препаратов для длительной амбулаторной профилактики тромботических осложнений ФП были установлены следующие требования к лекарственному препарату. В первую очередь, это должна быть таблетированная форма. Кроме того, как условия и режим приема, так и необходимость контроля должны обеспечивать простоту и удобство лечения для пациента. Также немаловажным является вопрос лекарственного взаимодействия, поскольку, как правило, пациенты, нуждающиеся в профилактике тромботических осложнений, имеют множество сопутствующих заболеваний, требующих лечения наравне с основным. Антикоагулянт должен обладать и другими свойствами: быстрое начало и прекращение действия (в случае передозировки препараты с большим периодом полураспада приводят к длительным некупирующимся кровотечениям), предсказуемость антикоагулянтного эффекта, возможность унификации дозировки для разных типов пациентов (в том числе для пожилых и пациентов с ХПН), отсутствие необходимости в рутинном контроле коагуляции, действие на одну мишень – один фактор свертывания крови. В итоге были разработаны и повсеместно внедрены в практику так называемые новые оральные антикоагулянты (НОАК). Наиболее известными среди них являются ингибиторы Xa фактора: апиксабан и рибароксабан; а также прямой ингибитор тромбина – дабигатрана этексилат.
Читать дальше
Конец ознакомительного отрывка
Купить книгу










