Da epileptische Anfälle, wie der Name schon sagt, anfallsartig beginnen und in der Regel auch nach kurzer Zeit von selbst wieder aufhören, werden behandelnde Ärzte und Pflegende oft gar keinen Anfall mit eigenen Augen sehen.
Wenn ein*e Patient*in, der in der Öffentlichkeit einen epileptischen Anfall gehabt hat, mit dem Rettungsdienst in eine Notaufnahme gebracht wird, ist der Anfall in der Regel vorbei. Damit sind die direkten Untersuchungsmöglichkeiten des Krankheitsbildes in der Epileptologie eingeschränkt gegenüber anderen Krankheiten. Damit ist in der Diagnostik anfallsartiger Zustände immer etwas »Detektivarbeit« zu leisten. Dies mag die Diagnostik erschweren, macht aber andererseits auch den besonderen Reiz der Epileptologie aus.
Eine gründliche Erhebung der Anamnese ist in der Epileptologie besonders wichtig. Zunächst einmal wird man die Patient*innen über das befragen, was sie selbst erlebt haben, insbesondere zu Beginn eines epileptischen Anfalls. Dies ermöglicht ggf. Rückschlüsse auf den Anfallstyp und auf die Lokalisation des epileptogenen Fokus. Neben der Schilderung des Anfalls durch den Betroffenen selbst sind die Angaben von Beobachtern, also die Fremdanamnese, hilfreich.
Zunächst einmal ist es wichtig, Patient*innen spontan von ihren Anfällen berichten zu lassen, andererseits muss man aber auch typische Symptome ausdrücklich nachfragen, weil sie oft nicht von selbst berichtet werden.
Die Beobachtung eines anfallsartigen Zustandes, insbesondere bei gleichzeitiger Video-EEG-Ableitung, stellt den Idealfall dar. Dieser ist nicht immer zu erreichen und in der Regel spezialisierten Zentren vorbehalten, zumindest dann, wenn es um ein Video-EEG-Intensivmonitoring geht. Mit der rasanten Entwicklung von Smartphones haben Videoaufnahmen anfallsartiger Zustände, die von Angehörigen oder Betreuungspersonen gemacht wurden, eine immer größere Bedeutung gewonnen.
1.8 Elektroenzephalographie
Das EEG ist eine Schlüsseluntersuchung, wenn es um die Diagnose einer Epilepsie geht. Man untersucht das EEG insbesondere im Hinblick auf sogenannte epilepsietypische Potenziale. Das sind EEG-Veränderungen, die typischerweise bei einer Epilepsie vorkommen, ohne dass sie für sich genommen die Diagnose einer Epilepsie beweisen. Im Verlauf einer Epilepsie wird die Bedeutung des EEG häufig überschätzt. Hier sind spezielle Fragestellungen nötig.
1.9 Kernspintomographie und Computertomographie
Die Computertomographie wird in der Notfalldiagnostik eingesetzt, z. B. bei einem ersten epileptischen Anfall oder bei Verdacht auf ein Schädel-Hirn-Trauma. Zur gründlichen Abklärung bei Verdacht auf Epilepsie ist eine Kernspintomographie erforderlich. Diese Untersuchung, die nicht mit Röntgenstrahlen arbeitet, geht mit einer deutlich besseren Auflösung im Vergleich zur Computertomographie einher und bietet damit wesentlich höhere Aussichten, auch feinste Veränderungen der Hirnstruktur als mögliche Ursache einer Epilepsie zu identifizieren.
1.10 Differenzialdiagnostik
Andere Erkrankungen, die mit anfallsartigen Zuständen einhergehen, können mit Epilepsie verwechselt werden. Hier handelt es sich insbesondere um Synkopen, also um kreislaufbedingte Bewusstseinsstörungen, und psychogene nichtepileptische Anfälle. Aber auch Narkolepsie, transitorische ischämische Attacken, Panikattacken, Bewegungsstörungen und Hypereklepsie (gesteigertes Erschrecken) können mit Epilepsie verwechselt werden.
Typische Merkmale psychogener nichtepileptischer Anfälle:
• Situative Auslösung
• Undulierender Verlauf
• Asynchrone Arm- und Beinbewegungen, geballte Fäuste
• Rhythmische Beckenbewegungen, arc de cercle
• Rosige Hautfarbe
• Geschlossene Augen, Widerstand bei passivem Öffnen
1.11 Medikamentöse Epilepsiebehandlung
Mit Kaliumbromid wurde 1857 das älteste in Deutschland noch auf dem Markt verfügbare Antiepileptikum eingeführt. Erst 1912 kam Phenobarbital hinzu, das ebenfalls noch in Deutschland verfügbar ist. Beide Medikamente spielen jedoch in der Epilepsiebehandlung mittlerweile eine untergeordnete Rolle. Seit Anfang der 90er Jahre des 20. Jahrhunderts hat die Zahl verfügbarer Antiepileptika stetig zugenommen ( 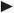 Tab. 1.1).
Tab. 1.1).
Tab. 1.1: Klinische Charakteristika der Antiepileptika (Adaptiert mit freundlicher Genehmigung von Wolters Kluwer Health, Inc.: Brandt C (2019) Pharmacodynamic monitoring of antiepileptic drug therapy, Therapeutic drug monitoring, 41(2), S. 168–173, https://journals.lww.com/drug-monitoring/Abstract/2019/04000/Phar macodynamic_Monitoring_of_Antiepileptic_Drug.8.aspx) 2
Eigenschaften eines »idealen« Antiepileptikums:
• Hohe Wirksamkeit
• Keine Toleranzentwicklung
• Günstiges NW-Profil
• Keine Teratogenität
• Klar definierter Wirkmechanismus
• Geringe Proteinbindung
• Wenig Interaktionen
• Geringe Kosten
Es ist nicht möglich, unter den derzeit verfügbaren Antiepileptika ein Medikament als das Wirksamste zu identifizieren. Damit richtet sich die Auswahl eines Medikaments für die Behandlung im Wesentlichen nach dem Verträglichkeitsprofil, außerdem nach Alter, Geschlecht und Lebenssituation der Patient*innen. Es ist nicht möglich, hier eine umfassende Darstellung aller einzelnen Antiepileptika zu geben. Zu einer allerersten Orientierung wird auf die 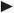 Tab. 1.1verwiesen. Die Angaben dort beruhen auf Studiendaten, reflektieren aber auch die persönliche klinische Erfahrung des Verfassers dieses Kapitels.
Tab. 1.1verwiesen. Die Angaben dort beruhen auf Studiendaten, reflektieren aber auch die persönliche klinische Erfahrung des Verfassers dieses Kapitels.
Als Therapieprinzip wird man zunächst ein Medikament auswählen, das eine gute Wirksamkeit erwarten lässt, bei gleichzeitig günstigem Nebenwirkungsprofil und bei Frauen im gebärfähigen Alter fehlender Teratogenität. Auf das Auftreten von Nebenwirkungen, insbesondere von kognitiven und psychischen Nebenwirkungen, muss geachtet werden.
Zunächst stellt man Patient*innen auf ein Antiepileptikum ein. Dies nennt man Monotherapie. Man stellt – in der Regel schrittweise – auf eine Dosis ein, die gute Wirksamkeit und gleichzeitig gute Verträglichkeit verspricht. Wenn das Medikament nach Erreichen dieser Dosis noch nicht ausreichend hilft, aber gut vertragen wird, erhöht man die Dosis schrittweise. Welche Maximaldosis man wählt, hängt von verschiedenen Faktoren ab, u. a. vom spezifischen Medikament, von der Kooperationsfähigkeit des Betroffenen und ggf. von der Serumkonzentration. Wenn das erste Medikament auch in der Maximaldosis nicht ausreichend wirkt, stellt man in der Regel auf ein zweites Medikament um, ebenfalls in Monotherapie. Wenn auch dieses Medikament nicht ausreichend hilft, muss man entscheiden, ob man auf ein drittes Medikament in Monotherapie umstellt oder ob man eine Kombination von zwei Antiepileptika wählt.
Ein wichtiges Mittel der Therapiekontrolle ist der Anfallskalender. Nur durch eine sorgfältige Dokumentation kann gewährleistet werden, dass man ggf. auch noch Jahre später die Wirksamkeit und Verträglichkeit eines bestimmten Medikaments in einem bestimmten Zeitraum nachvollziehen kann. Wenn jemand längere Zeit anfallsfrei ist und dann erneut einen epileptischen Anfall bekommt, muss man prüfen, ob das verordnete Medikament regelmäßig eingenommen wurde. Einnahmefehler (fehlende Adhärenz bzw. fehlende Compliance) sind häufige Ursachen von Rezidivanfällen. Die Bestimmung des postiktalen Serumspiegels (Medikamentenspiegels), also eine Blutentnahme zur Bestimmung der Medikamentenkonzentration im Serum (möglichst zeitnah nach einem epileptischen Anfall), ist oft hilfreich (Brandt et al. 2008; Brandt & May 2011). Zur Therapiekontrolle gehört auch die Prüfung der Verträglichkeit. Neben Spontanschilderungen der Patient*innen oder der Angehörigen sind direkte Fragen im Hinblick auf typische Nebenwirkungen eines bestimmten Medikaments hilfreich. Nebenwirkungsfragebögen sind erprobt, werden aber letztlich in der Praxis wenig eingesetzt. Natürlich ist bei Verdacht auf Nebenwirkungen eine ärztliche Untersuchung sinnvoll, die in Teilen auch durch geschulte Mitarbeiter wahrgenommen werden kann, z. B. bei der Prüfung des Blickrichtungsnystagmus. Insbesondere kognitive Nebenwirkungen sollten quantifiziert werden, z. B. mit dem neuropsychologischen Kurztest EpiTrack ®(Lutz & Helmstaedter 2005). Idealerweise erfolgt hier eine Untersuchung vor der Eindosierung eines bestimmten Medikaments (Baseline) und dann eine Verlaufsuntersuchung unter der Zieldosis.
Читать дальше

 Tab. 1.1).
Tab. 1.1).












