1 ...7 8 9 11 12 13 ...28 При наличии ишемической болезни сердца, гипертрофии левого желудочка, признаков ремоделирования миокарда, снижении фракции выброса, застойной сердечной недостаточности или сочетании этих проявлений в большинстве случаев препаратом выбора является амиодарон.
Но следует помнить о большом спектре лекарственных взаимодействий этого препарата и в особенности с антагонистами витамина К (варфарин), что требует дополнительной коррекции дозы или замены препарата на другой.
В настоящее время очень широко в литературе обсуждается новый антиаритмический препарат дронедарон, стремительно входящий в клиническую практику.
Препарат является блокатором натриевых, калиевых и кальциевых каналов и обладает неконкурентной антиадренергической активностью. Дронедарон изучался в нескольких рандомизированных исследованиях: DIONYSOS, ANDROMEDA, ATHENA, PALLAS. Однако результаты этих исследований имеют некоторые разночтения.
Имеются данные о лучшей эффективности дронедарона в сравнении с амиодороном или плацебо в качестве антиаритмика, но также некоторые исследования говорят об увеличении смертности (в том числе сосудистой и аритмической) в группе пациентов, получавших дронедарон.
Несомненно, прием препарата ассоциирован с увеличением смертности и плохого прогноза у пациентов с постоянной формой фибрилляции, в связи с чем препарат запрещен для приема у таких больных. Кроме того, имеются данные о невозможности его сочетания с сердечными гликозидами. А также согласно пересмотренным рекомендациям препарат лучше удерживает синусовый ритм, но увеличивает смертность и неблагоприятный прогноз у пациентов с тяжелыми структурными заболеваниями миокарда (ХСН, ИБС, гипертрофией левого желудочка). В настоящее время препарат зарегистрирован в качестве антиаритмического средства при пароксизмальной или персистирующей ФП.
Таким образом, принимая во внимание результаты всех проведенных исследований, алгоритм выбора антиаритмического препарата для ведения пациента по стратегии «контроль ритма» следует также основывать на наличии серьезного структурного повреждения миокарда (см. рис. 15) [56–58].
Итак, задачей врача при ФП является выбор антиаритмического препарата, максимально подходящего к индивидуальным особенностям пациента, и оценка риска развития тромботических осложнений.
Итак, разобрав клинические рекомендации, вновь вернемся в поликлинику. Мы провели небольшой социологический опрос 100 терапевтов разных участковых поликлиник. Так, 96 % опрошенных встречаются с пациентами с ФП на амбулаторном приеме часто либо очень часто. Однако, несмотря на это, лишь 4 % врачей знакомы и используют в своей практике обозначенные в рекомендациях шкалы CHA2DS2-VASc и HAS-BLED. Кроме того, согласно опросу имеет место недооценка важности антитромботической терапии, а более половины уверены, что самым главным в ведении больных с ФП является восстановление синусового ритма (см. рис. 16).
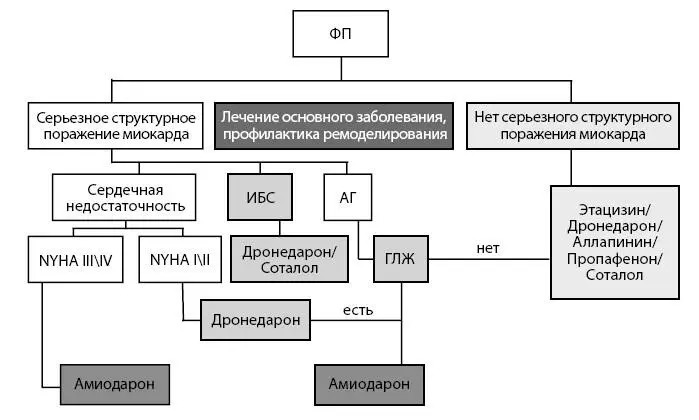
Рисунок 15. Алгоритм выбора антиаритмического препарата
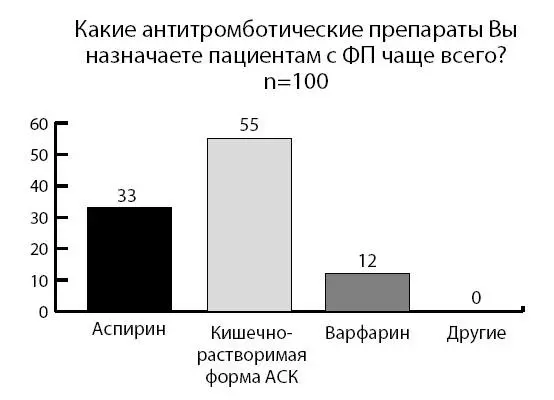
Рисунок 16. Социологический опрос врачей поликлиник
Действительно, среди антиагрегантов для лечения ИБС наиболее часто используют ацетилсалициловую кислоту (см. табл. 7).
Согласно рекомендациям ACC/AHA (2011) длительная (более 1 года) двойная антитромбоцитарная терапия показана в следующих ситуациях:
✓ имплантация стента, выделяющего лекарство, в связи с дистальным стенозом левой основной коронарной артерии (поражение в области бифуркации является одним из факторов, определяющих риск тромбоза стента и внезапной смерти больного);
✓ больные сахарным диабетом 2-го типа (высокотромбогенное состояние);
✓ низкий риск кровотечения (шкала CRUSADE).
Таблица 7
Применение ацетилсалициловой кислоты у пациентов после перенесенного ОКС (на основе рекомендаций ВНОк, 2009)
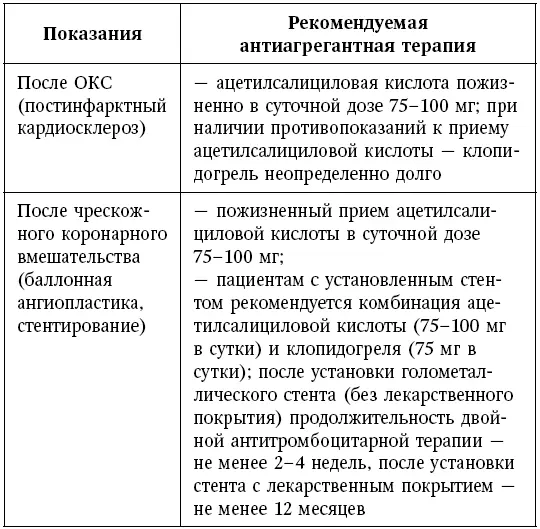
Достоинства и недостатки ацетилсалициловой кислоты и клопидогреля представлены в табл. 8.
Таблица 8
Достоинства и недостатки ацетилсалициловой кислоты, применяемой при хронических формах ИБС
Читать дальше
Конец ознакомительного отрывка
Купить книгу












