Los pasos que deben seguirse para la realización de este procedimiento son los siguientes:
1 Colocar al paciente en decúbito supino incorporado 30º.
2 El siguiente paso será localizar el punto de punción. En caso de sospecha de neumotórax, localizaremos el 2º-3º espacio intercostal en la línea medioclavicular del lado comprometido y de forma alternativa (1ª elección en caso de sospecha de hemotórax) podemos localizar el 5º espacio intercostal en la línea axilar media (a la altura del surco submamario en mujeres o de la mamila en los varones). A continuación, delimitaremos el campo estéril.
3 Aplicación de anestésico local (lidocaína 1%) por planos si fuera necesario.
4 Una vez localizado el punto, realizar una punción con catéter de perfusión iv 14 G montado en una jeringa con suero fisiológico y con una llave de 3 pasos. Se introducirá en un ángulo de 45º hasta tocar el borde superior de la costilla inferior.Técnica de toracocentesis
5 Tras sobrepasar este punto, se introducirá el catéter y se aspirará suavemente para comprobar que su punta no esté en un vaso hasta que al aspirar salga aire (confirmando el diagnóstico de neumotórax) o sangre oscura (que confirmaría el hemotórax). Ahora procederemos a retirar el fiador metálico y haremos progresar el catéter de plástico para no dañar el parénquima pulmonar y se conectará a una válvula de Heimlich o a un dedil de guante quirúrgico seccionado por los dos extremos (que hace la misma función).
La periocardiocentesis es una técnica consistente en la extracción percutánea con aguja de líquido localizado en la cavidad pericárdica.
Está indicada en situaciones de emergencia que sean refractarias a la resucitación del shock hipovolémico y donde exista sospecha de taponamiento cardiaco. El taponamiento cardiaco es una complicación de difícil diagnóstico y tratamiento en el medio extrahospitalario, que suele ser secundario a rotura cardiaca o a laceración de vasos coronarios y que se traduce en un brusco cuadro de shock. Debemos sospechar su existencia ante una herida penetrante anterior o lateral izquierda, distención de las venas del cuello, tonos cardiacos apagados y pulso paradójico o signo de Kussmaul (que consiste en una disminución de la presión sistólica sistémica de más de 10 mmHg en inspiración con respecto a la expiración).
Ante la sospecha de taponamiento cardiaco, el tratamiento consistirá en mejorar la ventilación, oxigenación y circulación del paciente y acelerar su traslado al centro hospitalario donde en caso de shock refractario o PCR será indicación de toracotomía de urgencia.

Importante
En casos extremos que no permitan el traslado al hospital estará indicada la realización de una pericardiocentesis de emergencia.
El material necesario para el empleo de esta técnica es el siguiente:
Paños, guantes y gasas estériles.
Solución antiséptica (povidona yodada).
Jeringas de 20 y 50 ml.
Angiocatéteres o trócares de 16-22 G.
Llave de 3 pasos.
Anestésico local sin adrenalina.
Sistema de monitorización electrocardiográfica (dotado de electrodo epicárdico para adaptarlo a la aguja de punción si es posible).
Los pasos que deben seguirse para el correcto desarrollo de esta técnica son los siguientes:
1 La vía de acceso más utilizada en la pericardiocentesis es la vía subxifoidea. Con el paciente en decúbito supino, y a ser posible con el cabecero a 45º, se localiza una zona situada en el borde inferior (1-2 cm) de un área cuyo límite interno es el apéndice xifoides y su límite externo es el reborde costal izquierdo. A continuación, procederemos a infiltrar la zona con anestésico local.
2 Se montará un catéter sobre aguja del 16-18 G con una longitud de 15 cm o más, conectado mediante una llave de 3 pasos a una jeringa de 20 ml.
3 La punción se realiza 1-2 cm por debajo de la unión xifo-costal, introduciéndose la aguja hacia arriba y hacia atrás con un ángulo de 45º hasta unos 4-5 cm, y se avanza cefálicamente apuntando hacia el extremo inferior del omóplato izquierdo hasta que la punta parezca entrar en la cavidad.
4 Conforme avanzamos con la aguja, vamos a ir aspirando cada 1-2 mm hasta obtener sangre, percibir pulsaciones cardiacas o apreciar en el ECG un cambio brusco (si la aguja se introduce excesivamente observaremos la aparición de una onda de lesión en el ECG por punción del músculo ventricular. La aparición de extrasístoles ventriculares tiene el mismo significado y en ambos casos deberemos retirar la aguja hasta que reaparezca el trazado electrocardiográfico de base.
5 Para proceder a la evacuación se manipula la llave de 3 pasos, cambiando la aguja de 20 ml por una de 50 ml e incluso podemos conectarlo a un sistema de aspiración.
6 Tras completar la aspiración, se desconectará la jeringa cerrando la llave de 3 pasos y se fijará el catéter en su sitio por medio de un vendaje adhesivo o de un punto de sutura.
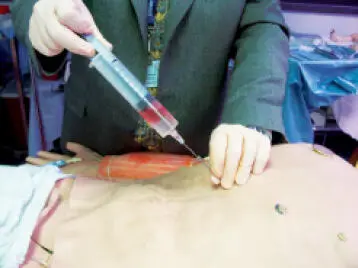
Periocardiocentesis
12. Toracostomía de emergencia
Ante pacientes en situación de PCR secundaria a traumatismos graves y en los cuales el masaje cardiaco cerrado en el contexto de una situación de hipovolemia aguda es poco efectivo y el pronóstico general pésimo, la toracostomía de emergencia es una técnica que puede ser de gran utilidad y, con frecuencia, la última esperanza para pacientes que llegan en situación crítica a un servicio de urgencias.
La toracostomía de emergencia, desde su introducción en la década de los 60, ha ido generalizando su uso y actualmente forma parte de los protocolos de reanimación cardiopulmonar en todos los centros de politraumatizados estadounidenses y es cada vez más frecuente su empleo en otros países.
La toracostomía es un procedimiento quirúrgico que se realiza con tubo de drenaje y cuyo objetivo es evacuar el contenido anormal situado en la cavidad pleural, ya sea líquido o aire, con el fin de restaurar el correcto funcionamiento cardiorrespiratorio.

Nota
La toracostomía de emergencia es una técnica que solo se realizará en casos muy seleccionados y siempre en un hospital y por parte de un cirujano experto.
En general, la toracostomía está indicada en pacientes traumatizados que lleguen en situación de PCR a la sala de urgencias o bien en aquellos otros que ingresen en un servicio de urgencias en PCR pero que en el lugar del accidente mostraban signos vitales y continúan con ritmo eléctrico en urgencias. En las circunstancias anteriores serán clara indicación de toracostomía de urgencias el paciente en situación de PCR por herida penetrante cardiaca y la hipotensión grave refractaria secundaria a hemorragia intratorácica, a embolismo aéreo y a taponamiento cardiaco.
Las contraindicaciones para esta técnica son las mismas que para la toracocentesis, que recordemos eran:
Cantidad mínima de derrame o neumotórax sin repercusión respiratoria.
Читать дальше