1 ...6 7 8 10 11 12 ...34 3. Коморбидность – фактор риска неблагоприятных исходов.
4. Вынужденная полипрагмазия при коморбидности снижает эффективность лекарственных интервенций и увеличивает риск нежелательных эффектов.
5. Коморбидность приводит к резкому увеличению экономических затрат на пациента в любом лечебном учреждении.
В заключение необходимо отметить, что несмотря на очевидное клиническое и экономическое значение коморбидности данная патология не присутствует в Международной классификации болезней (МКБ 10), что является существенным препятствием для клинического изучения данной широко распространенной патологии.
«Кто не рискует…»: факторы риска и развитие коморбидности
В 2011 году на Европейском конгрессе кардиологов рассматривалась проблема: «Острый коронарный синдром у лиц старше 90 лет». Что же было наиболее примечательным? Во всех случаях такого долголетия у пациентов не было факторов риска ССЗ, за исключением контролируемой АГ. К сожалению, в России такой симпозиум вряд ли бы удалось провести по нескольким причинам. Во-первых, пациентов старше 90 лет единицы, продолжительность жизни в России на 10–15 лет ниже, чем в странах Европы. Во-вторых, отсутствие других факторов риска, кроме АГ, у наших пациентов – большая редкость: наличие одного фактора риска отмечается только у 10 % пациентов. Представьте пациента с ожирением, курящего и периодически употребляющего алкоголь, с эпизодическим повышением АД и нестабильными значениями гликемии. Разве такие пациенты редки? Конечно, нет.
Примечательно, что в Англии, где продолжительность жизни людей в среднем составляет 80–85 лет, о факторах риска начинают говорить в молодом возрасте. В среднем возрасте их начинают активно выявлять и корректировать: сначала не медикаментозно, а затем и с помощью лекарственных препаратов. А в России позиция в отношении выявляемости факторов риска другая: проводится только констатация и повсеместно не предпринимаются адекватные попытки для коррекции. Да и констатация проводится далеко не всегда: в 80 % амбулаторных карт пациентов о факторах риска ССЗ информации нет (рис. 8).
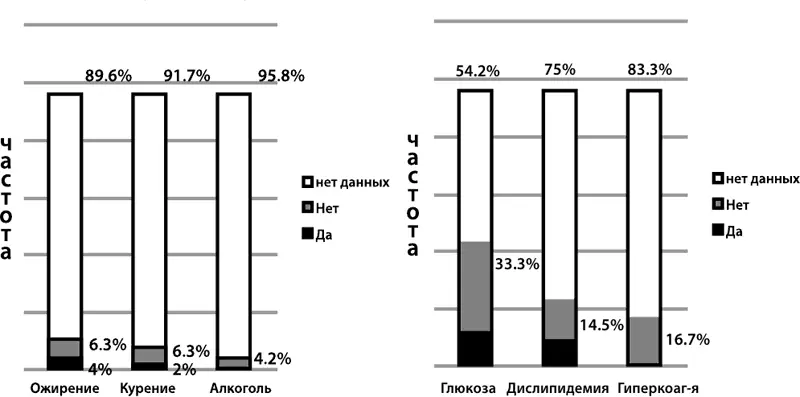
Рисунок 8. Частота выявления факторов риска по данным амбулаторных карт (n = 241)
Как объяснить такую ситуацию? Возможно, одной из причин является то, что курение и злоупотребление алкоголем в России считаются вредными привычками, АД 150/90 мм. рт. ст. и глюкоза крови 8,2 ммоль/л почти нормой, а ожирение – косметическим дефектом, а не заболеваниями. Возникает «стереотип» необратимости: есть фактор риска, но с ним ничего сделать или невозможно, или не предпринимается никаких для этого попыток.
Так все-таки необходимо уделять такое пристальное внимание факторам риска или это необязательно? Накопленные данные отвечают на этот вопрос однозначно «да». В результате многочисленных генетических исследований показано, что в основе возникновения коморбидности лежат сложные взаимодействия генетических и средовых факторов с синергизмом их эффектов. Факторы, сопряженные с токсическим влиянием на организм (курение, употребление алкоголя, длительный контакт с химическими веществами), позволили установить более 85 статистически значимых взаимодействий генотип-среда. Таким образом, факторы риска являются «началом конца» – начальным механизмом для запуска патофизиологических процессов (стимуляция синтеза свободных радикалов, деструктивных медиаторов воспаления, потеря способности синтеза белков, дефицит ферментов цикла Кребса), приводящих к оксидативному стрессу, эндотелиальной дисфункции, воспалению, инициации апоптоза клеток и формированию дефицита энергии. Этот универсальный механизм повреждения действует однотипно во всех органах и тканях и вызывает развитие кислородного голодания – гипоксии.
Как известно, гипоксия – это патологическое состояние, обусловленное несоответствием поступления кислорода к тканям или способностью тканей использовать кислород и их потребности в нем. Системная гипоксия затрагивает любой орган, это приводит к полиорганному и полисистемному поражению и развитию коморбидной патологии.
В формировании коморбидности можно выделить несколько периодов. В возрасте 25–50 лет появляются первичные факторы риска, которые из-за непродолжительного влияния еще не приводят к полиорганному поражению, однако действуют на регуляторные системы организма (иммунитет, гормональная регуляция) – это так называемая иммунологическая стадия. С 50 до 65 лет эти факторы риска суммируются, появляются новые – вторичные факторы риска, начинает оказывать влияние биологический возраст, дефицит половых гормонов, что обусловливает развитие органных поражений – это период формирования коморбидности. С 65 до 75 лет – период клинической прогрессии коморбидности. В это время органные поражения начинают проявлять себя клинически в виде симптомов и синдромов определенных заболеваний, определяющих основные нозологические составляющие коморбидности – период клинической прогрессии коморбидности. С 75 лет начинает формироваться полиорганная недостаточность, что приводит к тяжелым осложнениям, обусловливающих летальный исход (рис. 9).
Читать дальше
Конец ознакомительного отрывка
Купить книгу