В данном разделе авторами предлагаются некоторые основные аспекты, необходимые в рутинной практике врача-терапевта и кардиолога поликлиники в удобной форме схем и таблиц.
Приложение создано для того, чтобы каждый доктор, имея книгу у себя под рукой, мог легко найти и применить нужную информацию прямо на приеме, и для этого не нужно пересматривать всю книгу в поисках необходимого алгоритма или шкалы.
Таблица 1
Шкала CHA2DS2-VASc
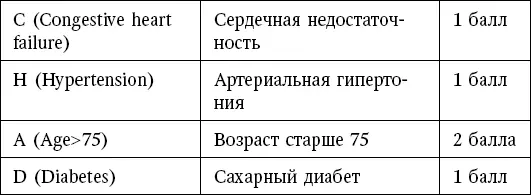
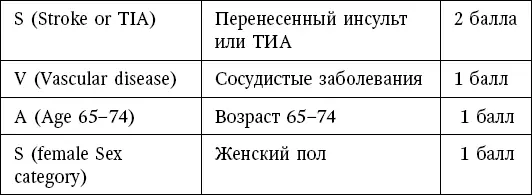
Таблица 2
HAS-BLED – шкала оценки риска кровотечения у пациентов с ФП
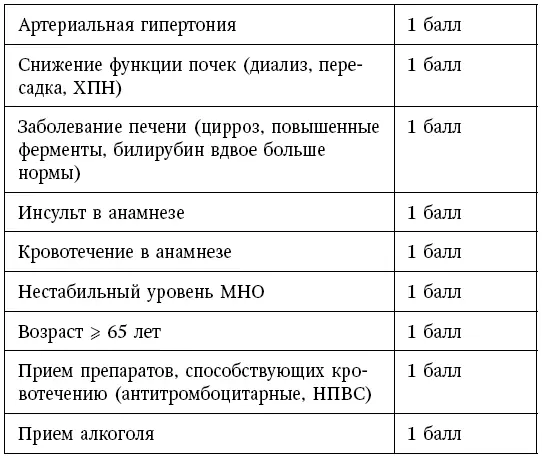
Таблица 3
Сопоставление рисков инсульта по шкале CHA2DS2-VASc и кровотечений по шкале HAS-BLED
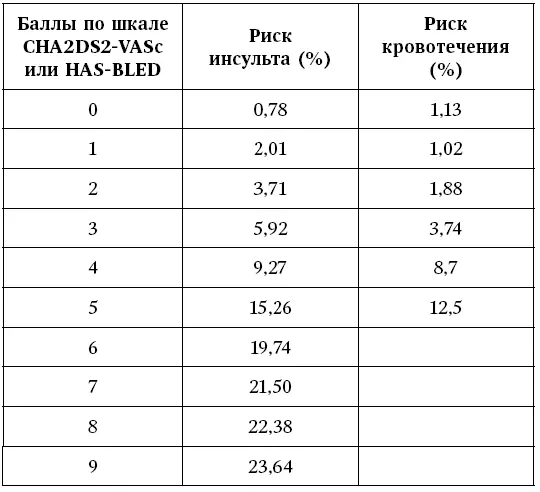
Пример.
Если у пациента количество баллов по шкале CHA 2 DS 2 -VASc – 3, то риск инсульта 5,92 %, а по шкале HAS-BLED – 1 балл, то риск кровотечения – 1,02 %.
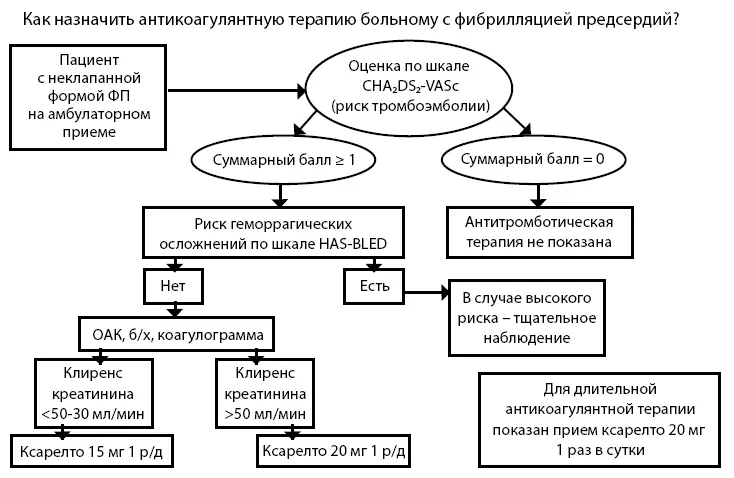
Рисунок 1. Как назначить антикоагулянтную терапию больному с фибрилляцией предсердий?
Показания для госпитализации пациента с ФП
1. Пароксизм фибрилляции впервые выявленный.
2. Пароксизм фибрилляции предсердий длительностью менее 48 часов.
3. Гипотония/нестабильная гемодинамика.
4. Длительный пароксизм, сопровождаемый выраженными клиническими симптомами.
5. Показания для проведения катетерной, хирургической или аблации атриовентрикулярного узла.
6. Признаки кровотечения на фоне приема ОАК.
Таблица 4
Подбор дозы варфарина
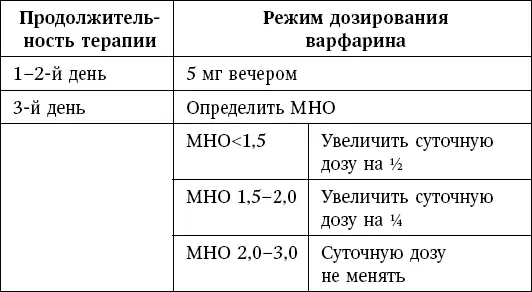
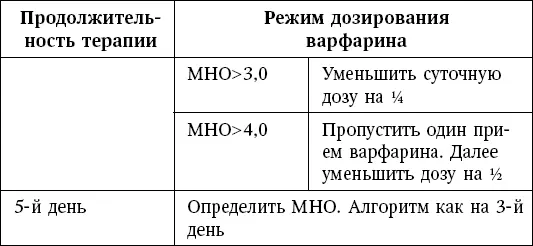
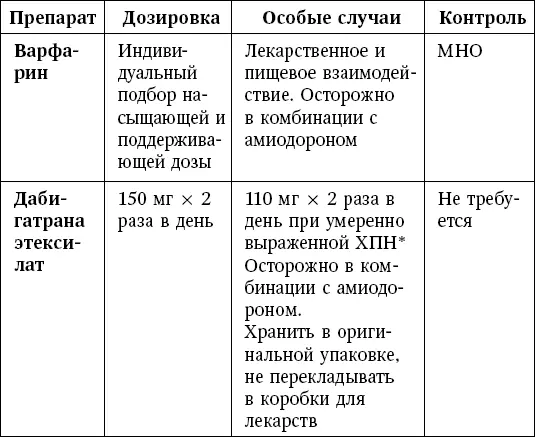
Таблица 5
Пероральные антикоагулянты. Режимы назначения [3] Клиренс креатинина <50–30 мл/мин.

Рекомендации EOK (2013) по приему НОАК
1. Пациенты, получающие НОАК, должны посещать врача 1 раз в 3 месяца.
2. На каждого пациента должна заводиться карта, в которой будут отмечаться:
✓ тромботические осложнения;
✓ любые нежелательные воздействия и кровотечения (в том числе снижение уровня гемоглобина);
✓ лекарственная терапия сопутствующих заболеваний;
✓ результаты анализа крови (гемоглобин и креатинин).
3. Почечная функция должна оцениваться более часто у пациентов, получающих дабигатран, пожилых людей и у пациентов, у которых межлекарственное взаимодействие может затронуть почечную функцию.
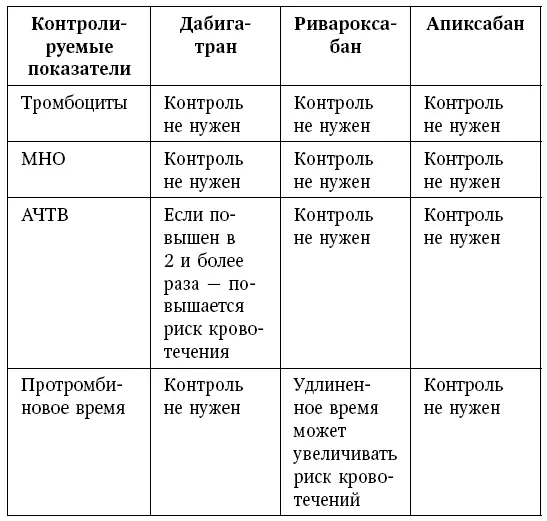
Таблица 6
Лабораторный контроль за НОАК
1. Camm A.J., Lip G.Y., De Caterina R. et al. 2012 focused update of the ESC Guidelines for the management of atrial fibrillation: an update of the 2010 ESC Guidelines for the management of atrial fibrillation. Developed with the special contribution of the European Heart Rhythm Association // Eur. Heart J. 2012. Vol. 33 (21). P. 2719–2747.
2. Sun Y., Hu D. The link between diabetes and atrial fibrillation: cause or correlation? // J. Cardiovasc. Dis. 2010. Vol. 1. P. 10–11.
3. Tonje A. Aksnes and Sverre E. Kjeldsen. A link between hypertension and atrial fibrillation: methods of treatment and prevention // Current Vascular Pharmacology. 2010. Vol. 6. P. 769–774.
4. Jan Heeringa, Deirdre A.M. van der Kuip et al. // European Heart Journal. 2006. Vol. 27. Р. 949–953.
5. Lloyd-Jones D.M., Wang T.J., Leip E.P. et al. Lifetime risk for development of atrial fibrillation: the Framingham Heart Study // Circulation. 2004. Vol. 110 (9). P. 1042–1046. Epub 2004 Aug 16.
6. Vidaillet H., Granada J.F., Chyou P. et al. A population-based study of mortality among patients with atrial fibrillation or flutter // Am. J. Med. 2002. Vol. 113 (5). P. 365–370.
7. Kirchhof P., Auricchio A., Bax J. Outcome parameters for trials in atrial fibrillation: executive summary // Eur.Heart J. 2007. Vol. 28 (22). P. 2803–2817.
8. Hylek E.M., Go A.S., Chang Y. et al. Effect of intensity of oral anticoagulation on stroke severity and mortality in atrial fibrillation // N. Engl. J. Med. 2003. Vol. 349 (11). P. 1019–1026.
9. Stöllberger C., Schneider B., Finsterer J. Elimination of the left atrial appendage to prevent stroke or embolism? // Chest. 2003. Vol. 124 (6). P. 2356–2362.
Читать дальше
Конец ознакомительного отрывка
Купить книгу



















