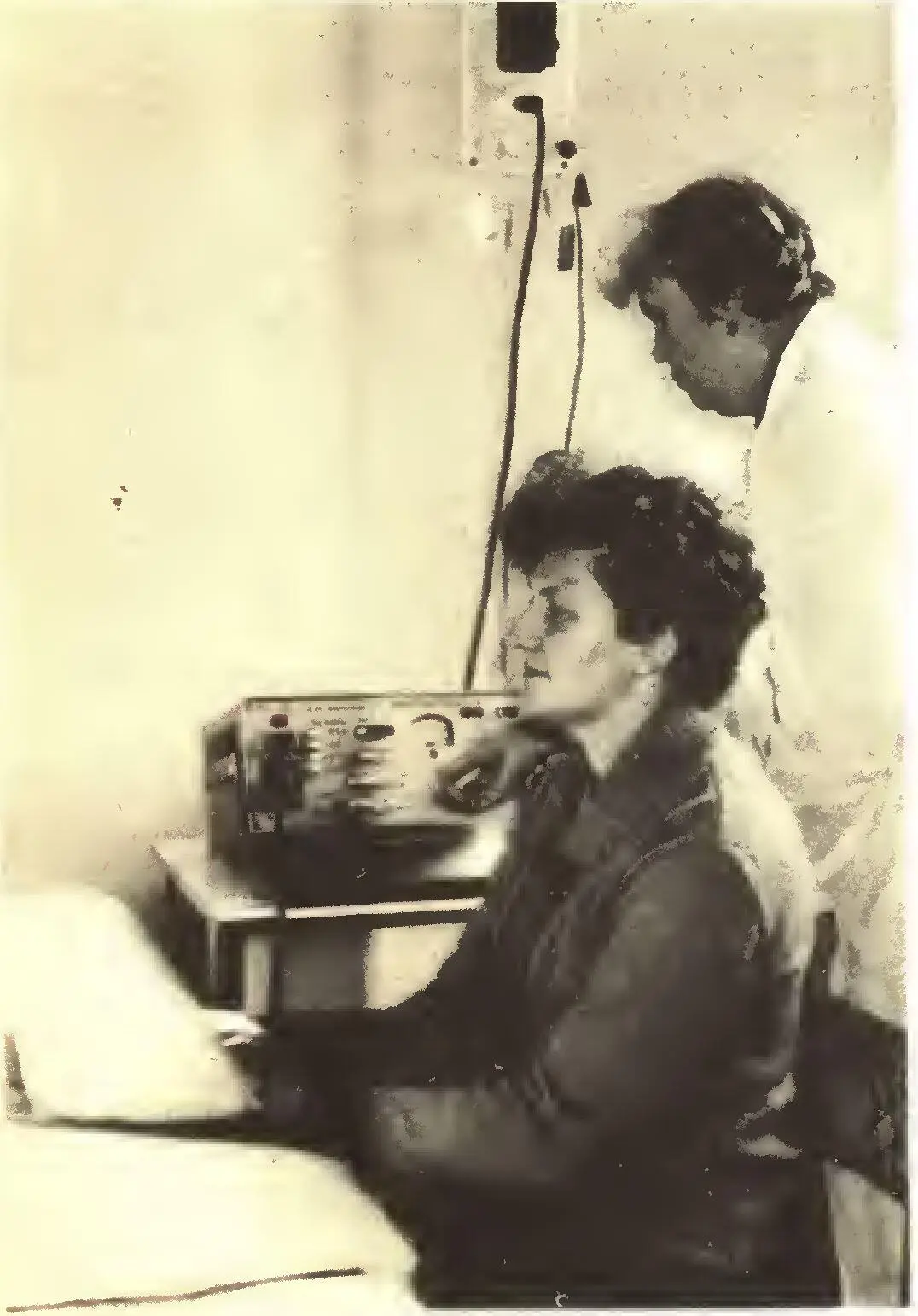
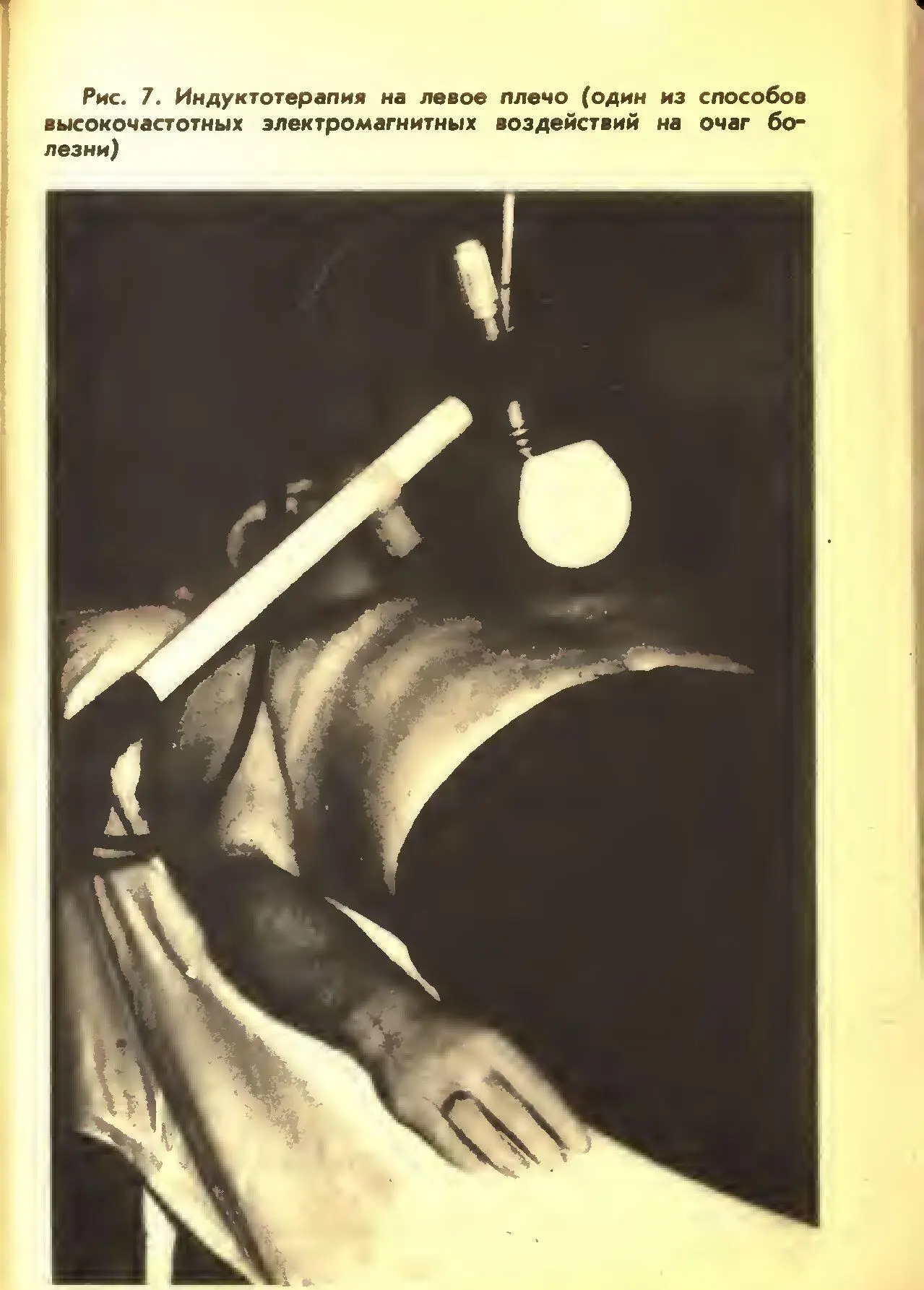
Если же деформирующий артроз возник и начинает себя проявлять, то меры вторичной профилактики приобретают особо важное значение в целях торможения дистрофического процесса и восстановления клеточного метаболизма. К этим мерам прежде всего относятся минеральные сульфидные и радоновые, йодо-бромные н хлоридные натриевые ванны, дозированная двигательная нагрузка, применение синусоидально-модули-рованных токов (рис. 6), а при наличии вторичного синовита— сверхвысокочастотных электромагнитных волн (рис. 7), введение с помощью ультразвука гидрокортизона, массажа и лечебной гимнастики. Все эти элементы лечебных и профилактических комплексов должны быть применены по определенной методике, с учетом концентрации минеральных солей, микроэлементов, газового состава этих ванн, их температуры и уровня наполнения, последовательности в смысле очередности их применения, продолжительности процедур и сочетания их с физиотерапевтическими лечебными факторами.
Опыт показывает, что умелое сочетание физических
методов профилактики в зависимости от формы и стадии заболевания определяет успех этих методов и делает пациентов трудоспособными.
Профилактика межпозвонкового остеохондроза
Механизм развития дистрофического процесса при межпозвонковом остеохондрозе примерно такой же, как и при деформирующем остеоартрозе. Разница состоит лишь в том, что дистрофический процесс возникает в первую очередь в межпозвонковом диске, а в дальнейшем в процесс вовлекаются межпозвонковые сочленения. Кроме того, надо иметь в виду, что дистрофические изменения в одном или нескольких дисках отражаются на состоянии нервных корешков, и тогда на первый план выступает болевой синдром, причем боли приобретают вегетативную окраску (потливость и нарушение различных видов чувствительности). Они становятся жестокими, заставляют пациента принимать вынужденную позу и делают его на время острого течения болезни неподвижным. Каким образом развиваются зти сложные процессы и каковы меры первичной и вторичной профилактики?
Любые лечебно-профилактические меры могут быть рекомендованы при непременном условии, чтобы врач определил механизм развития заболевания у данного конкретного пациента. В противном случае успех применяемых мер оказывается не только не положительным, но нередко и отрицательным. Поэтому мы попытались кратко изложить те преобразования, которые наступают при конкретном заболевании и, в данном случае, при остеохондрозе и межпозвонковом остеоартрозе.
В результате дистрофического процесса, который развивается по указанным выше закономерностям, фиброзное кольцо диска частично начинает высыхать и появляются трещины. При этом пульпа диска зачастую проникает в межпозвонковое пространство. В результате возникают два сопряженных процесса: с одной стороны, сдавление корешка и, с другой стороны, в силу микротравматизации усугубляется дистрофия в межпозвонковых сочленениях. Этот комплекс изменений
приводит к возникновению воспалительного процесса в корешках (радикулит) и усугубляет нарушения физиологических изгибов в позвоночнике.
Снижение высоты диска порождает нестабильность межпозвонковых сегментов (ниже- и вышележащая пара позвонков, их связки, фиброзные капсулы), приводящих к развитию микротравматизации. Эти систематические травматические воздействия вызывают реакцию со стороны оболочек корешка и его нервных волокон, а также со стороны артерии и вены, артериол и капиллярной системы. Сосудистые и трофические расстройства определяют интенсивность развития воспалительного процесса и его распространения. Трофические нарушения возникают в силу травматизации симпатических волокон, входящих в состав нервного корешка. Накопленная воспалительная жидкость (экссудат) распространяется через клетчатку в эпидуральное пространство, в нем выпадает фибрин, возникает фибриноидный некроз, который впоследствии замещается соединительнотканными волокнами и образуются фиброзные спайки. В этих спайках нередко появляется эидогеииая инфекция. Часто эта инфекция обостряется и поддерживает воспалительный процесс или при его затихании оиа вызывает новый рецидив заболевания.
Читать дальше














