Независимо от варианта вентиляции легких обязательноиспользуется положительное давление конца выдоха, чтобы предотвратить альвеолярный коллапс в течение фазы выдоха и таким образом улучшить и поддерживать вентиляционно-перфузионные отношения в легких (Slutsky A. S., 1994; Petty T. L., 1996; Levy M. M., 2004). Применение РЕЕР также позволяет избегать необходимость использования высоких фракций кислорода во вдыхаемой газовой смеси и высоких давлений в дыхательных путях, снизить амплитуду между пиковым давлением на вдохе и давлением в фазе выдоха, а иногда величину Vt и число аппаратных дыхательных циклов (F), что уменьшает агрессивность ИВЛ (Thompson B. T. [et al.], 2001; Slutsky A. S., 2001; Brower R. [et al.], 2003).
Для определения «оптимальных» уровней РЕЕР предложено несколько вариантов: 1) титрование РЕЕР до PaO 2> 60 мм рт. ст. при FiO 2< 0,5 без нарушения сердечного выброса (Venus B. [et al.], 1979; Falke K. J., 1980); 2) по градиенту P(a-et)CО 2(разница парциального напряжения углекислого газа в артериальной крови и парциального напряжения углекислого газа в конце выдоха) (Николаенко Э. М., 1989; Murray J. F., 1984); 3) концепция «Open Lung» (Lachmann B., 1992); 4) по петле Vt/Paw (Benito S., Lemaire F., 1990; Lewandowski K., 1995); 5) протокол CMV с малыми дыхательными объемами (ARDS Network, 2005).
В то же время данные рандмизированного исследования (549 наблюдений) по оценке низких (8,3 ± 3,2 см вод. cт.) и высоких (13,2 ± 3,5 см вод. ст.) уровней РЕЕР в процессе респираторной поддержки при ОРДС свидетельствуют о том, что величина положительного давления конца выдоха не влияет на число баротравм (10 и 11 % соответственно), длительность ИВЛ (14,5 и 13,8 сут. соответственно) и летальность пациентов (24,9 и 27,5 % соответственно) (Bhatia P., 2004; The National Heart, Lung, and Blood Institute ARDS Clinical Trials Network, 2004; Perren A. [et al.], 2004).
Поэтому выбор варианта подбора «оптимального» уровня РЕЕР зависит от технических возможностей клиники. Но хотелось бы обратить внимание на то, что одна часть способов требует постоянного анализа газового состава крови, другая – жесткой регламентации. На наш взгляд, наиболее удобен графический мониторинг вентиляции ( при наличии графического монитора), позволяющий (как уже упоминалось) осуществлять подбор параметров в режиме реального времени и оперативно адаптировать респираторную поддержку к меняющимся условиям.
Клиническая физиология графического мониторинга вентиляции
В процессе респираторной поддержки, как правило, осуществляется графический мониторинг дыхательных кривых (давление/время – Paw/t, дыхательный объем/время – Vt/t, инспираторный поток/время – Flow/t) и петель аппаратного дыхания (дыхательный объем/давление – Vt/Paw, инспираторный поток/дыхательный объем – Flow/Vt). Представляем кривые и петли, полученные с помощью графического монитора «Servo Screen-390» (Siemens Elema, Sweden) (рис. 1 – 10).
Кривые и петли аппаратного дыхания являются нормативными, или «идеальными», поэтому при проведении респираторной поддержки нужно стремиться, чтобы они и приближались к этому идеалу.
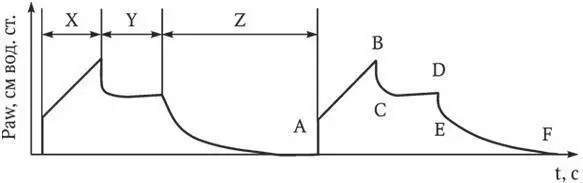
Рис. 1. Кривая Paw/t в режиме CMV (VC, SIMV (VC)):
Х – время вдоха; Y – пауза на вдохе; Z – время выдоха; А – начало вдоха; В – пиковое давление на вдохе; С – давление на вдохе при нулевом потоке, начало паузы вдоха (плато); D – конец паузы (плато) на вдохе; Е – начало выдоха; F – конец выдоха
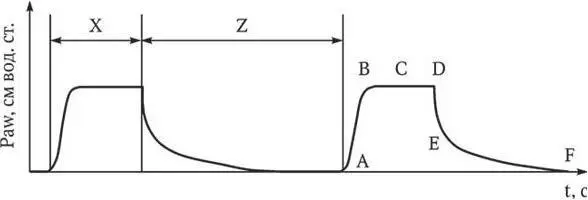
Рис. 2 . Кривая Paw/t в режиме PCV (PC, PRVC, SIMV(PC)):
Х – время вдоха; Z – время выдоха; А – начало вдоха; В – пиковое давление на вдохе; С – давление на вдохе при нулевом потоке, начало паузы вдоха (плато); D – конец паузы (плато) на вдохе; Е – начало выдоха; F – конец выдоха
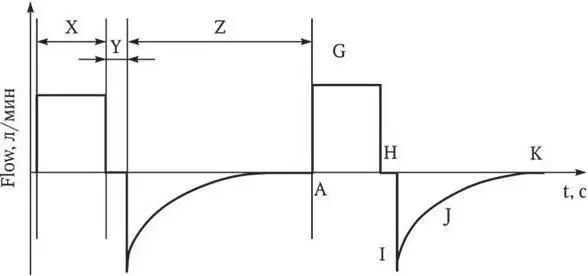
Рис. 3. Кривая Flow/t в режиме CMV (VC, SIMV (VC)):
Х – время вдоха; Y – пауза на вдохе; Z – время выдоха; А – начало вдоха; G – пиковый поток на вдохе; H – нулевой поток паузы вдоха; I – пиковый поток на выдохе; J – снижение потока на выдохе; K – конец выдоха, нулевой поток
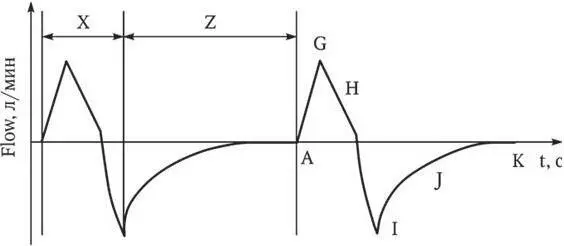
Рис. 4. Кривая Flow/t в режиме PCV (PC, PRVC, SIMV (PC)):
Х – время вдоха; Z – время выдоха; А – начало вдоха; G – пиковый поток на вдохе; H – снижение потока на вдохе; I – пиковый поток на выдохе; J – снижение потока на выдохе; K – конец выдоха, нулевой поток
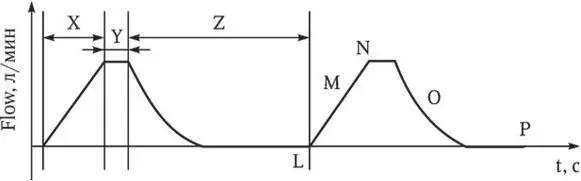
Рис. 5. Кривая Vt/t в режиме CMV (VC, SIMV (VC)):
Читать дальше
Конец ознакомительного отрывка
Купить книгу

















