Избыточная масса тела приводит к трудностям при интубации и связана с повышенным риском аспирации [29].
Неудачная интубация с невозможностью осуществления вентиляции ( Cannot Intubate Cannot Ventilate, CICV) – критическая ситуация после введения МР (0,01 – 0,35 % от попыток интубации), при которой может развиться гипоксия с повреждением мозга и наступлением смерти. В таких случаях требуется проведение адекватной ручной вентиляции, а при неадекватности респираторной поддержки – быстрое устранение миорелаксации с помощью сугаммадекса для восстановления самостоятельного дыхания [10, 17, 19, 21].
Миорелаксантом выбора для интубации трахеи при БПИ до сих пор остается сукцинилхолин (суксаметоний, дитилин, листенон). При наличии рокурония бромида и сугаммадекса в большинстве ситуаций можно отказаться от использования сукцинилхолина при проведении быстрой интубации трахеи.
Таким образом, современный подход к обеспечению проходимости ВДП в процессе анестезии включает в себя:
1) прогнозирование перед операцией вероятной трудной интубации трахеи;
2) реализацию практических рекомендаций, разработанных и принятых в 2008 г. ФАР с участием экспертов Европейского общества обеспечения проходимости дыхательных путей (European Airway Management Society);
3) обеспечение полного контроля в данной клинической ситуации путем использования рокурония бромида и сугаммадекса, а также мониторинга НМП;
4) улучшение хирургических условий с помощью периоперационной миоплегии. Миоплегию во время операции, как правило, поддерживают:
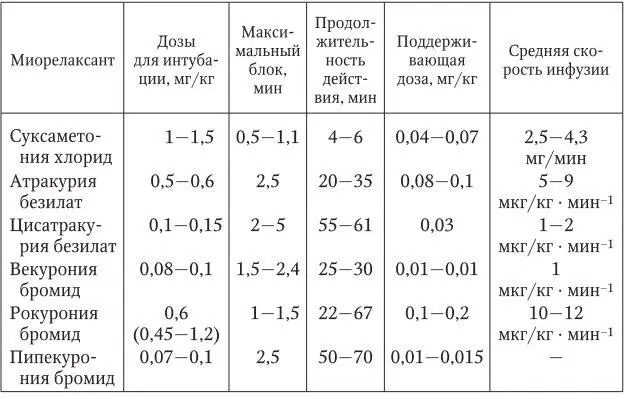
– болюсной дозировкой МР средней продолжительности действия (не более 25 % от интубационной, при длительной блокаде – не более 10 %) (табл. 4);
– инфузией индивидуально подобранной дозой миорелаксанта (предпочтительно средней продолжительности действия). Темп введения подбирают с учетом фактической массы тела, вида анестезии, а также возраста, пола и исходной патологии пациента. Это позволяет уменьшить или исключить риск остаточной миоплегии.
Миоплегией целесообразно обеспечить неподвижность пациента при проведении многих операций: микрохирургических, нейрохирургических, офтальмологических, сосудистых, на брюшной полости (открытые и лапароскопические) и в полости грудной клетки. При этом на разных этапах операции требуется разная глубина нервно-мышечного блока (НМБ). Осуществить это невозможно без объективного мониторинга НМП.
Поддержание НМБ во время анестезии имеет следующие преимущества:
– предупреждение возникновения кашля, движений и/или попыток пациента подняться во время анестезии [44];
– облегчение введения инструментов в полости тела, создание более широкого операционного поля для оптимальной визуализации, лучшей мобилизации, облегченного доступа [37, 44];
– возможность создания пневмоперитонеума без повышения давления инсуфляции CO 2[16];
– обеспечение точности манипуляций при нейрохирургических операциях и операциях на лор-органах [32];
– возможность снижения венозного давления [30].
Таблица 4
Дозы миорелаксантов и их действие во время анестезии
Таким образом, адекватный уровень НМБ способствует созданию оптимальных хирургических условий во время операции [37, 44].
Малая информативность клинических признаков и стандартное восстановление НМП не предотвращают остаточный блок, что может привести к тяжелым последствиям. Безопасность пациента гарантирована только при TOF > 0,9.
Остаточный блок наблюдается до сих пор и достаточно часто: 22 % больных имели TOF < 0,6, а 42 % – <0,7; 83 % получали неостигмин – 2,5 мг, у 20 % из них TOF оставался < 0,6, у 12 % – <0,4 [42]. В работе 2009 г. частота остаточного блока отмечена от 15 до 88 % [18].
В исследованиях 2006 г. [15] изучалось прогностическое значение клинических исследований при НМБ, в которых коэффициент TOF (четырехразрядной стимуляции) был < 0,9. В исследовании 640 хирургических больных обнаружили, что частота остаточного НМБ составляла 38 % у амбулаторных больных и 47 % у стационарных больных. По данным G. S. Murphy (2008) [36], при анализе 7459 больных, перенесших анестезию, респираторные осложнения были у 18 % (ортопедия) и у 24,6 % (общая хирургия), в их структуре 52,4 % составляла тяжелая гипоксемия, 35,7 % – обструкция верхних дыхательных путей.
Из 526 хирургических больных [21] у 45 % во время перевода в послеоперационную палату обнаружен TOF < 0,9. На 5-секундное поднятие головы имели чувствительность 11 %, а на тест с зажатием шпателя – 13 %, то есть только в небольшом проценте пациентов (11 и 13 %) эти клинические признаки свидетельствуют о достаточном восстановлении НМП. Таким образом, чувствительность клинических критериев очень низкая, чтобы рекомендовать их для оценки степени восстановления НМП после использования МР (рис. 4).
Читать дальше
Конец ознакомительного отрывка
Купить книгу