Уменьшение объема внеклеточной жидкости, обусловленное приемом диуретиков, может приводить к развитию гипотензии и сопровождаться ощущением слабости. Применение тиазидных и петлевых диуретиков может вызывать электролитные расстройства, прежде всего гипокалиемию, которая проявляется нарушениями ритма сердца и судорогами. К числу нежелательных следствий длительной терапии тиазидными диуретиками относят метаболические нарушения: повышение риска развития сахарного диабета, проатерогенные сдвиги липидного спектра крови, гиперурикемию.
Гипотензивный эффект á-адреноблокаторов (фентоламин, празозин и др.) обусловлен блокадой вазоконстрикторного действия норадреналина. Клонидин, метилдофа, гуанфацин стимулируют á 2-адренорецепторы в вазомоторном центре продолговатого мозга, что приводит к ослаблению центральной симпатической стимуляции. Моксонидин и рилменидин действуют как агонисты I1-имидазолиновых рецепторов центральной нервной системы, активация которых вызывается торможением высвобождения катехоламинов. Антигипертензивные препараты дополнительных классов редко применяются в режиме монотерапии. К их назначению прибегают в случаях недостаточной эффективности, противопоказаниях к применению или плохой переносимости препаратов основных классов.
Комбинированная терапия двумя и более антигипертензивными препаратами позволяет усилить лечебный эффект за счет воздействия на разные патогенетические механизмы АГ, уменьшить риск развития побочных эффектов в связи с взаимной нейтрализацией механизмов их развития и уменьшением доз препаратов, обеспечить более эффективную органопротекцию, уменьшить риск сердечно-сосудистых осложнений. К числу рациональных комбинаций антигипертензивных препаратов относятся:
1) ингибитор АПФ + диуретик;
2) блокатор рецепторов ангиотензина II + диуретик;
3) ингибитор АПФ + антагонист кальция;
4) блокатор рецепторов ангиотензина II + антагонист кальция;
5) дигидропиридиновый антагонист кальция + β-адреноблокатор;
6) антагонист кальция + диуретик;
7) β-адреноблокатор + диуретик;
8) β-адреноблокатор + á-адреноблокатор.
В лечении пациентов с высоким и очень высоким риском сосудистых осложнений все более широкое применение находят фиксированные комбинации антигипертензивных препаратов, содержащие в одной таблетке два лекарственных соединения с различным механизмом действия. Применение фиксированных комбинаций позволяет уменьшить количество принимаемых таблеток и повысить приверженность пациента назначенному лечению.
Лечение гипертонического криза. Лечение пациентов с осложненным гипертоническим кризом осуществляется в отделении (палате) интенсивной терапии. Лечебные мероприятия следует начинать как можно раньше после диагностики гипертонического криза, но снижать АД следует постепенно во избежание ухудшения кровоснабжения головного мозга, сердца и почек. За первые 1 – 2 ч рекомендуется снизить АД не более чем на 25 % от исходного уровня, а в течение последующих 2 – 6 ч добиться снижения систолического АД до 160 мм рт. ст., диастолического АД – до 100 мм рт. ст. У пациентов с такими жизнеугрожающими состояниями, как расслаивающая аневризма аорты и острая левожелудочковая недостаточность, темп снижения АД должен быть ускорен, а у больных с острым нарушением мозгового кровообращения, напротив, замедлен в связи с высоким риском усиления ишемии головного мозга. В 1 – 3-и сутки после развития ишемического инсульта активная антигипертензивная терапия рекомендуется при АД, превышающем 200/120 мм рт. ст. Лечение больных с осложненным гипертоническим кризом начинают с внутривенного введения антигипертензивных лекарственных средств (табл. 1.17). После стабилизации состояния больного переходят на прием препаратов внутрь.
Таблица 1.17
Антигипертензивные препараты, применяемые для парентерального (внутривенного) введения при лечении гипертонического криза
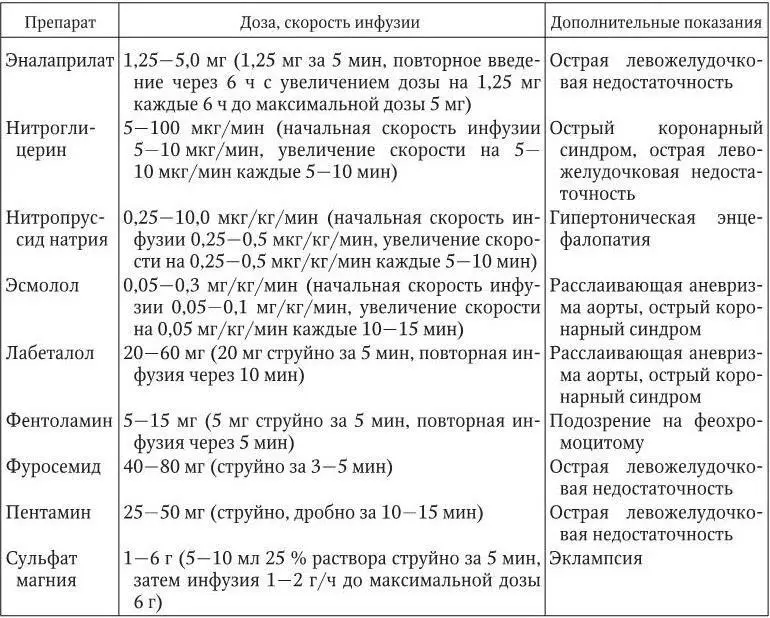
При неосложненном гипертоническом кризе возможно как внутривенное, так и пероральное либо сублингвальное применение антигипертензивных препаратов. Лечение начинают немедленно, рекомендуемая скорость снижения АД составляет 25 % от исходного за первые 2 ч с достижением целевого уровня АД в течение последующих 24 – 48 ч. Лечебные мероприятия (в зависимости от выраженности клинической симптоматики) могут проводиться в кардиологическом, терапевтическом отделениях стационара или амбулаторных условиях. Для купирования неосложненного гипертонического криза применяют препараты с относительно быстрым и кратковременным действием. Однако применение лекарственных средств, вызывающих резкое неконтролируемое снижение АД (нифедипина с быстрым высвобождением действущего вещества, гидралазина), считается потенциально опасным. При отсутствии двустороннего стеноза почечных артерий рекомендуется применение каптоприла внутрь или под язык по 25 мг каждые 30 – 40 мин до общей дозы 150 мг. Пациентам с водно-солевым вариантом гипертонического криза, особенно при наличии клинических признаков застойной СН, показано применение фуросемида в дозе 40 – 80 мг однократно. Абсолютным противопоказанием к применению диуретиков является подагра. Препаратом выбора для купирования нейровегетативного варианта гипертонического криза считается клонидин – 0,15 мг внутрь, затем по 0,075 мг каждые 30 мин до суммарной дозы 0,6 мг. Однако применение клонидина противопоказано при алкоголь-индуцированных гипертонических кризах, так как на фоне интоксикации это может усилить заторможенность больного и вызвать резкую брадикардию. В этих случаях целесообразно применять β-адреноблокаторы короткого действия (пропранолол, метопролола тартрат). При подозрении на феохромоцитому или использование кокаина для купирования гипертонического криза следует применять фентоламин (5 мг внутривенно, при необходимости с повторной инфузией той же дозы через 5 – 10 мин).
Читать дальше












