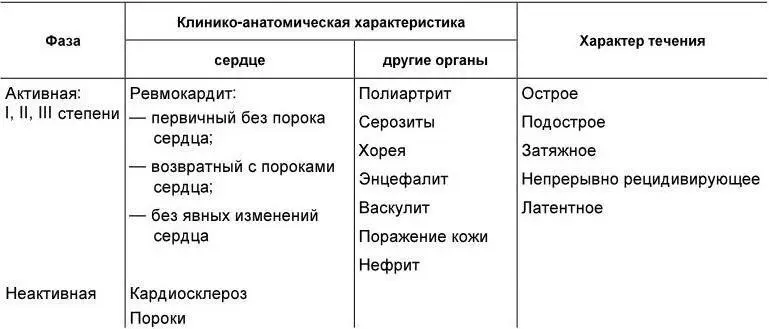
При остром течении ревматизма все клинико-биохимические изменения, свидетельствующие об активности процесса, ликвидируются в срок до 3 месяцев, при подостром – в течение 3 – 6 месяцев, при затяжном – в срок более 6 месяцев. Непрерывно рецидивирующее течение характеризуется постоянным обострением процесса, латентное – минимальными клинико-лабораторными проявлениями. Для активности III степени типичны яркие клинические проявления ревматизма в сочетании с выраженными лабораторными изменениями (нейтрофильный лейкоцитоз, СОЭ > 40 мм в час, резкое увеличение содержания фибриногена, С-реактивного белка, α 2-глобулинов в крови, высокие титры антител к антигенам стрептококка). При активности II степени отмечается меньшая выраженность клинико-лабораторных изменений, а при I степени активности – минимальные изменения.
Таблица 1.14
Рабочая классификация ревматизма
Клиническая картина.Проявления ревматизма обычно возникают через 2 – 3 недели после фарингита или ангины. Клиническая картина острого ревматизма складывается из неспецифических изменений, обусловленных воспалением, и симптомов, связанных с преимущественной локализацией местных изменений. К признакам первого типа относятся лихорадка, выраженность которой широко варьирует у различных больных, слабость, потливость, ухудшение аппетита. К классическим проявлениям, обусловленным локализацией местных воспалительных изменений, относятся полиартрит, кардит, кольцевидная эритема, хорея и ревматические узелки.
Ревматический полиартрит отмечается приблизительно у 30 % больных. Он характеризуется наличием местных воспалительных изменений крупных и средних суставов (отек, гиперемия, ограничение функции, боли), нередко имеющих мигрирующий характер и быстро полностью проходящих при приеме нестероидных противовоспалительных препаратов. У части больных отмечаются лишь боли в суставах (артралгии) и мышцах (миалгии).
Наиболее частое ревматическое поражение сердца – миокардит. У взрослых и подростков он обычно протекает достаточно легко и проявляется неопределенными неинтенсивными болевыми ощущениями в области сердца (кардиалгии), незначительной одышкой, тахикардией, наклонностью к гипотонии. При объективном исследовании может выявляться умеренная кардиомегалия, глухость тонов, систолический шум над верхушкой сердца, обусловленный дисфункцией папиллярных мышц. У части пациентов эти изменения выражены минимально. Тяжелое течение ревматического миокардита чаще отмечается у детей. В этих случаях быстро развивается кардиомегалия, проявления сердечной недостаточности, а при объективном исследовании выявляется резкая глухость тонов, патологические III и IV тоны, интенсивный шум митральной регургитации.
Наличие перикардита обычно проявляется достаточно интенсивными болями в области сердца постоянного характера, иногда с усилением на вдохе, а при физикальном исследовании – шумом трения перикарда. Большой выпот в полость перикарда не характерен для ревматического перикардита.
Ревматический эндокардит обычно диагностируется ретроспективно – при формировании через несколько месяцев порока сердца.
Подкожные ревматические узелки в области суставов, кольцевидная эритема и хорея относятся к редким проявлениям ревматизма. К числу редких проявлений ревматизма относятся также васкулиты, нефрит и изменения со стороны других внутренних органов.
Лабораторная и инструментальная диагностика.Ревматизм протекает с выраженными лабораторными изменениями. Типично наличие воспалительных изменений со стороны крови – нейтрофильный лейкоцитоз, увеличение СОЭ, высокое содержание С-реактивного белка, α 2– и позднее – γ – глобулинов, фибриногена, при тяжелом миокардите возможно повышение активности ферментов, свидетельствующих о поражении кардиомиоцитов. Более специфично увеличение титра антистрептококковых антител (антистрептолизин О, антигиалуронидоза, антистрептокиназа). У многих больных повышен титр циркулирующих иммунных комплексов и снижено содержание комплемента. При посеве из зева обычно выявляется рост β-гемолитического стрептококка.
Из инструментальных исследований наиболее существенна ЭКГ, на которой отмечаются изменения конечной части желудочкового комплекса (двухфазные, изоэлектричные, отрицательные зубцы Т ), замедление атриовентрикулярной проводимости, нарушения ритма (обычно, экстрасистолы). Рентгенологически может наблюдаться кардиомегалия, при эхокардиографическом исследовании – гипокинезия левого желудочка, снижение фракции выброса и митральная регургитация.
Читать дальше













