Нерешенные проблемы российского здравоохранения обусловливают негативные значения ряда важных социально-демографических показателей Российской Федерации. В их числе:
– высокая смертность граждан трудоспособного возраста (в расчете на 100 тысяч населения у нас она в 3,4 раза выше, чем в странах ЕС);
– смертность российских детей выше, чем в «новых-8» странах ЕС (Эстония, Латвия, Литва, Польша, Чехия, Словакия, Венгрия, Словения);
– неудовлетворительные показатели смертности от инфекционных заболеваний;
– существенная разница в состоянии здоровья между городскими и сельскими жителями;
– высокая смертность от новообразований среди молодых возрастов [76].
Основным показателем социально-демографического развития на международном уровне является индекс продолжительности жизни ( Life Expectancy Index ). Он рассчитывается в рамках Программы развития ООН (ПРООН) на основе статистических данных, получаемых от национальных институтов и международных организаций.
Для характеристики продолжительности жизни по методологии ПРООН используется понятие «средней ожидаемой продолжительности жизни» для некоторой совокупности родившихся (сколько лет они в среднем проживают от рождения до смерти). Сама по себе продолжительность жизни обусловливается состоянием экономики, научно-техническим прогрессом (прежде всего в области медицины), гигиенической культурой населения, факторами сословного и иного внеэкономического неравенства. Вместе с тем этот показатель является важным индикатором качества административного управления и социальной политики государства.
Средняя продолжительность жизни в России составила в 2018 году 72,4 года, причем разница между средней продолжительностью жизни женщин (77,8) и мужчин (67,8) существенна (10 лет). Страна находится на 109-м месте в рейтинге стран мира по уровню продолжительности жизни (см. табл. 5.9). С 2010 года средняя продолжительность жизни российского населения выросла с 68,9 до 72,9, т. е. на 4 года, прежде всего благодаря повышению уровня медицины.
Таблица 5.9. Рейтинг стран мира по уровню продолжительности жизни
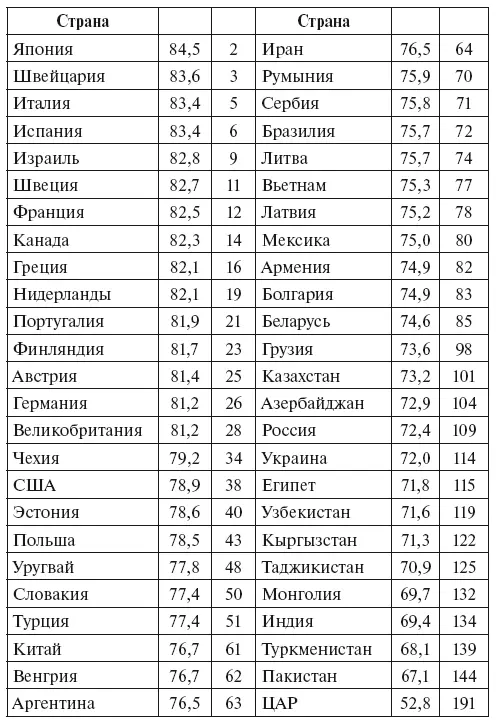
И все же этот показатель у нас существенно ниже, чем в Японии, США и ряде европейских государств. Это подтверждает необходимость наращивания государственного, а также и частного финансирования различных социальных программ, начиная с проектов для детей и заканчивая программами для пожилых граждан [77].
Перспективы развития отечественного здравоохранения определены в Национальном проекте «Здравоохранение», который утвержден в декабре 2018 года и рассчитан на период с 1 января 2019 по 31 декабря 2024 года. На его реализацию выделено 1725,8 млрд рублей, в том числе 1366,7 млрд рублей – из федерального бюджета, 265,0 млрд рублей – из бюджетов субъектов Федерации, 94,1 млрд рублей – из внебюджетных фондов и источников. В июле 2019 года президентом России подписан Указ № 254 «О Стратегии развития здравоохранения в Российской Федерации на период до 2025 года». В указанных документах поставлены следующие задачи:
– создание условий для повышения доступности и качества медицинской помощи;
– профилактика заболеваний;
– разработка и применение новых медицинских технологий и лекарственных средств.
В результате их решения и реализации конкретных направлений и мер совершенствования здравоохранения, прописанных в Национальном проекте и Стратегии, намечается к 2025 году:
– увеличить ожидаемую продолжительность жизни при рождении до 78 лет (с 72,4 года в 2018 году);
– снизить младенческую смертность до 4,5 случая на 1 тысячу детей, родившихся живыми (5,6 случая);
– снизить смертность лиц в трудоспособном возрасте до 350 случаев на 100 тысяч человек (484,5 случая);
– снизить смертность от новообразований, в том числе злокачественных, до 185 случаев на 100 тысяч человек (200,6 случая);
– снизить смертность от дорожно-транспортных происшествий до 3,9 случая на 100 тысяч человек (10,2 случая);
– сократить потребление алкоголя до 8 литров на человека и потребление табака до 27 % среди взрослого населения (соответственно 10 литров и 30,1 %).
Предусматривается в 2019–2024 годах обеспечить внедрение инновационных медицинских технологий, включая системы ранней диагностики и дистанционного мониторинга здоровья граждан, и осуществить цифровизацию здравоохранения, создав Единую государственную информационную систему отрасли – ЕГИСЗ [78].
Читать дальше
Конец ознакомительного отрывка
Купить книгу













