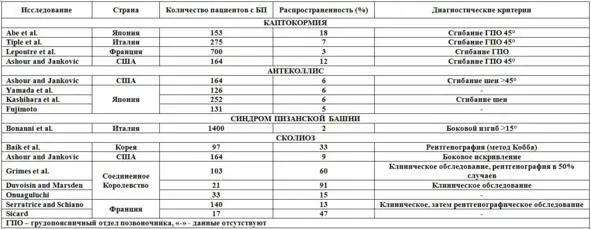
Таб. 7. Исследования распространенности постуральных деформаций у пациентов с паркинсонизмом.
Диагностика камптокормии при паркинсонизме основана только на результатах клинического обследования, поскольку исследование этиологических причин деформации затруднено вследствие недостатка знаний в этой области. Тем не менее некоторые специфические признаки могут указывать на альтернативный диагноз. Например, слабость при выпрямлении туловища свидетельствует о наличии сопутствующей миопатии или поражении клеток переднего рога, что должно инициировать дальнейшее обследование в этом направлении. Постоянная деформация, которая сохраняется даже в положении лежа на спине, указывает на наличие костно-суставных изменений, которые могут быть как ее причиной (например, перелом позвоночника, анкилозирующий спондилит) или развиваться вторично по отношению к деформации (например, приобретенная дегенеративная спондилоартропатия). Список диагнозов, вероятность которых следует рассматривать, а также дополнительные исследования, к подбору которых необходимо подходить индивидуально, представлен на рис. 8.
Под антеколлисом при паркинсонизме подразумевают сгибание вперед головы и шеи. Если антеколлис легко выражен, его можно рассматривать, как элемент сутулой позы при БП, но у некоторых пациентов отмечают так называемый непропорциональный антеколлис: шея свисает вперед больше, чем ожидается, по сравнению с согнутым положением туловища и конечностей. Термин «синдром свисающей головы» (dropped head syndrome) иногда используют для описания выраженного изгиба шеи, но гораздо более часто он относится к таким нейромышечным заболеваниям, как миастения (myasthenia gravis), полимиозит и болезнь двигательного нейрона (БДН), при которых данное состояние связано со слабостью мышц-разгибателей шеи (что непосредственно приводит к свисанию головы вперед).
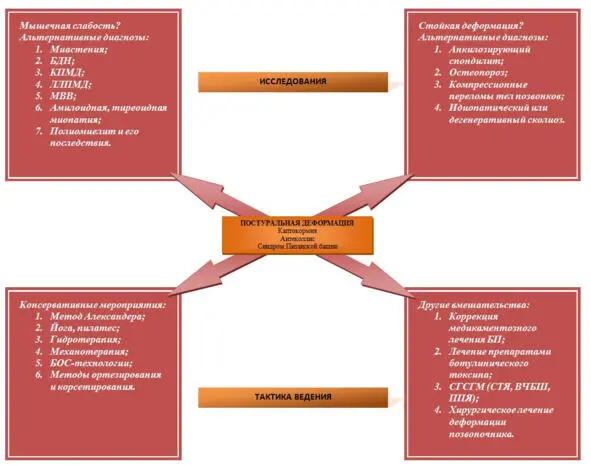
Рис. 8. Дифференциальная диагностика, исследования и варианты лечения постуральных деформаций при болезни Паркинсона БДН – болезнь двигательного нейрона. БОС – биологическая обратная связь. КПМД – конечностно-поясная мышечная дистрофия. ЛЛПМД – лице-лопаточно-лицевая мышечная дистрофия. МВВ – миозит (миопатия) с внутриклеточными включениями. АХР – ацетилхолиновые рецепторы. АТ – антитела. КК – креатинкиназа. ЭМГ – электромиография. СГСГМ – стимуляция глубоких структур головного мозга. СТЯ – субталамическое ядро. ВЧБШ – внутренняя часть бледного шара. ППЯ – педункулопонтинное ядро.
Антеколлис лишь недавно стали рассматривать как проявление паркинсонизма. Его считают сравнительно распространенным проявлением множественной системной атрофии (MCA), при которой антеколлис относительно постоянный, в отличие от идиопатической спастической кривошеи. В ретроспективном исследовании Ashour и Jankovic указывают на высокую распространенность этой деформации (42,1%) у пациентов с MCA, тогда как средний показатель распространенности при БП гораздо меньше – 5,8%. При изучении серии клинических случаев (15 больных с болезнью Паркинсона) антеколлис чаще выявляли у женщин, а также у пациентов, у которых выраженными признаками паркинсонизма были ригидность и акинезия. Как и при других постуральных деформациях, этническое происхождение исследуемой популяции влияет на распространенность – больше всего случаев антеколлиса зарегистрировано в Японии.
Антеколлис может развиваться подостро в течение недель или месяцев. Он может возникать до появления других двигательных проявлений БП, но чаще развивается через несколько лет после начала заболевания. Пациенты могут жаловаться на боль по задней поверхности шеи или на проблемы, возникающие в связи со сгибанием шеи (затруднение глотания, избыточное слюнотечение или ограничение поля зрения). Антеколлис при БП часто ассоциируется со значительным повышением тонуса аксиальных мышц, хотя у некоторых пациентов еще остается возможность пассивного разгибания до нормального положения. У других пациентов антеколлис может перейти в постоянную деформацию, даже спустя короткое время после начала развития.
Дополнительные диагностические исследования при антеколлисе необходимо назначать на основании результатов физикального обследования. По мере увеличения давности существования деформации антеколлис часто ассоциируется с ограничением диапазона движений, но в тех случаях, когда существенное ограничение движений шеи возникает подостро или интенсивность боли не соответствует таковой при антеколлисе, необходимо проведение визуализации для исключения патологии шейного отдела позвоночника. При выявлении антеколлиса наиболее распространенной альтернативой БП является МСА, при которой антеколлис – частое явление. В недавних сообщениях также обращают внимание на возможное влияние медикаментозного лечения на положение шеи. Антеколлис может представлять собой явление, развивающееся в отсутствие приема препаратов, или возникающее при повышении дозы дофаминергических лекарственных средств, так же, как дискинезии, поэтому необходимо исследовать изменения выраженности антеколлиса и взаимосвязь этих изменений с периодами приема и отмены лекарственных средств. Существует несколько сообщений о случаях, когда развитие антеколлиса могло быть индуцировано приемом агонистов дофамина (7 пациентов получали прамипексол, 5 – каберголин, 2 – перголид; в 2 случаях лекарственное средство не было идентифицировано) или применением амантадина. Поэтому при наличии тесной взаимосвязи времени начала приема указанных препаратов и развития антеколлиса необходимо прервать прием этих лекарственных средств в качестве диагностической пробы, хотя следует учитывать, что антеколлис не обязательно обратим, особенно в тех случаях, когда до отмены препарата лечение проводили в течение длительного времени.
Читать дальше














