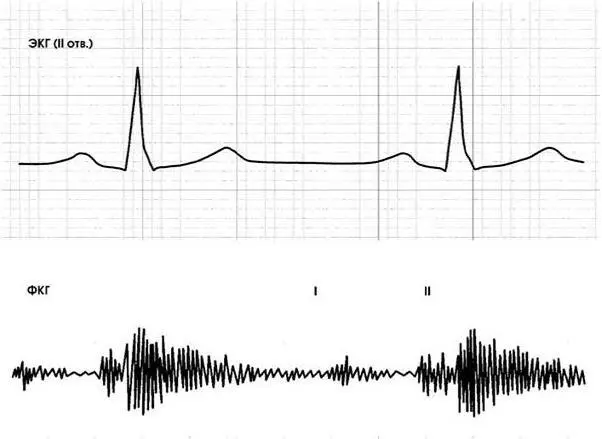
Рис. 1.9. Фонокардиограмма больного с недостаточностью аортального клапана.
ФКГ зарегистрирована в III межреберье слева. I и II тоны резко ослаблены. Ранний диастолический шум (убывающий) занимает всю диастолу
У отдельных больных с тяжелой аортальной недостаточностью над верхушкой сердца выслушивается своеобразный низкочастотный диастолический шум — шум Флинта . Генез шума Флинта объясняют различно: одни – сужением митрального отверстия из-за приподнимания медиальной створки митрального клапана струей аортальной регургитации, другие считают, что шум Флинта – шум аортальной регургитации, «отфильтрованный» от высоких частот при проведении к верхушке. Интенсивность I тона нередко не изменена. II тон может быть как резко ослаблен (резкая деструкция створок при инфекционном эндокардите), так и усилен (уплотнение створок при сохраненной подвижности у больных с сифилитическим аортритом). При резкой дилатации полости левого желудочка могут выслушиваться патологические III и IV тоны.
Дополнительные аускультативные признаки тяжелой аортальной недостаточности — симптом Траубе – громкий двойной тон в каждом сердечном цикле при выслушивании над бедренной артерией, а при ее легкой компрессии – систолодиастолический шум — симптом Дюрозье . Оба признака четко отражают увеличение пульсового давления и не несут самостоятельной информации.
Инструментальная диагностика.ЭКГ выявляет признаки гипертрофии и перегрузки левого желудочка, рентгенологическое исследование – кардиомегалию за счет дилатации левого желудочка (иногда – резчайшую), нередко – увеличение левого предсердия, расширение и усиление пульсации восходящей аорты. Фонокардиография подтверждает данные аускультации (рис. 1.9).
При эхокардиографии выявляются очень важные косвенные признаки порока: вибрация медиальной створки митрального клапана под влиянием двух токов крови – аортального и митрального, снижение амплитуды движения митрального клапана к открытию и его преждевременное закрытие, увеличение движения задней стенки левого желудочка и межжелудочковой перегородки, двухмерная эхокардиография позволяет оценить морфологию клапана, допплеровское исследование – выраженность регургитации. Для уточнения диагноза, как правило, нет необходимости в использовании инвазивных методов.
Диагноз.В диагнозе отражаются основное заболевание, наличие порока, его осложнения.
Примеры формулировки диагноза:
1. Ревматизм, неактивная фаза. Недостаточность аортального клапана.
2. Инфекционный эндокардит. Недостаточность аортального клапана. Разрыв створки. Отек легких, 07.05.97.
Дифференциальный диагноз.Проводится с пульмональной недостаточностью из-за очень близкого по аускультативным характеристикам шума, открытым артериальным протоком, разрывом аневризмы синуса Вальсальвы. Увеличение пульсового давления и периферические признаки аортальной недостаточности могут быть при ряде заболеваний с гиперкинетическим кровообращением: тиреотоксикоз и анемия; гемодинамические ситуации с быстрым оттоком крови из артериальной системы (шунт слева – направо), например, при открытом артериальном протоке, разрыве синуса Вальсальвы, артериовенозной фистуле.
Течениехронической аортальной недостаточности относительно благоприятное. Однако по прошествии иногда многих лет развивается сердечная недостаточность, для которой характерно быстрое прогрессирование. Острая аортальная недостаточность проявляется выраженным застоем в малом круге кровообращения.
Прогноз и исходы.Прогноз неблагоприятный. Основная причина смерти – сердечная недостаточность.
Лечениеоперативное. Острая аортальная недостаточность – показание к неотложному хирургическому вмешательству. Показаниями к протезированию при хроническом течении является появление симптомов и/или наличие выраженной дилатации левого желудочка (конечно-диастолический диаметр ≥ 80 мм и/или конечно-систолический размер > 55 мм). Отдаленный прогноз хороший. При невозможности оперативного лечения проводится медикаментозная терапия (профилактика и лечение сердечной недостаточности и других осложнений).
Определение.Аортальный стеноз – это порок с обструкцией пути оттока левого желудочка.
Читать дальше













