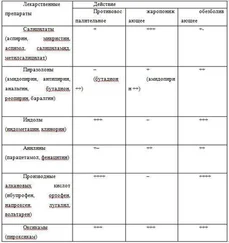
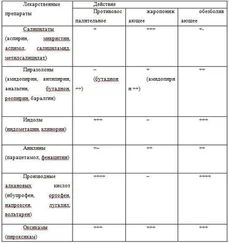
– витамины группы В, поливитаминотерапия;
– десенсибилизирующие препараты, анальгетики; – в период реабилитации – ноотропные препараты, глютаминовая кислота.
Паралитические формы болезни в препаралитический период требуют абсолютного покоя. Этиотропное лечение полиомиелита до настоящего времени не разработано. Введение иммуноглобулина даже в больших дозах (1 мл/кг), рекомендуемое некоторыми авторами, не останавливает развития параличей. В паралитическом периоде патогенетически обоснованным считается проведение дегидратирующей терапии с использованием диакарба, лазикса, верошпирона, дезинтоксикационной терапии в режиме дегидратации.
Глюкокортикоиды используются только при наличии жизненных показаний (отек мозга, коллапс). Антибиотики применяются при угрозе и развитии бактериальных осложнений, при появлении первых симптомов поражения дыхательной мускулатуры. При необходимости используются симптоматические средства. Больные с нарушениями глотания и дыхания требуют особого внимания. Кормление больных и введение жидкости осуществляются с помощью желудочного зонда, регулярно проводится санация верхних дыхательных путей, при необходимости проводится трахеостомия. При поражении дыхательной мускулатуры используется искусственная вентиляция легких.
По окончании паралитического периода в комплекс терапевтических мероприятий включаются антихолинэстеразные препараты (прозерин, галантамин, калимин), стрихнин, дибазол, витамины группы В, глютаминовая кислота. Данные препараты назначают пролонгированными курсами, чередуя их. В последние годы назначают препараты, обладающие анаболическим эффектом (ретаболил, калия оротат, карнитин), актовегин. При длительно сохраняющемся болевом синдроме, помимо анальгетиков, возможно использование глюкокортикоидов в дозе 1 мг/кг в течение 2–3 недель.
Большое значение в период восстановления имеет профилактика развития контрактур. У больных под матрацем должен лежать деревянный щит (или применяют функциональную кровать). Физиологическое положение конечностей достигается использованием мешочков с песком, наложением шин, лонгеток. Сформировавшиеся контрактуры исправляются гипсованием. Важное значение в лечении полиомиелита имеют ЛФК и массаж, которые назначаются с периода полной стабилизации параличей. Целесообразно использование физиотерапевтических средств: УВЧ на пораженные сегменты спинного мозга, диатермия. При болевом синдроме показаны горячие укутывания. Курортное лечение можно начинать по истечении 3–6 месяцев от начала болезни. Используются грязевые ванны, морские купания и ванны. В периоде остаточных явлений при необходимости производятся протезирование, ортопедические и хирургические мероприятия.
Прогноз .
Менингеальная форма проходит практически без последствий, в период реабилитации у части больных могут быть астенические и вегетативные проявления. При паралитических формах прогноз зависит от глубины парезов. По данным катамнеза восстановление происходит у 20–40 % больных.
Электромиографическое обследование больных в паралитической стадии заболевания существенно облегчает прогнозирование последствий полиомиелита: при электрическом молчании в мышцах прогноз на восстановление, как правило, неблагоприятный. Наиболее серьезный прогноз у больных с бульбарным синдромом при поражении дыхательного и сосудодвигательного центров, а также у больных со спинальными формами при поражении дыхательной мускулатуры.
Профилактика .
Минимальные сроки изоляции больных с полиомиелитом – 3 недели. При переводе детей в детские учреждения желательно проводить вирусологическое обследование. Наблюдение за контактными продолжают 21 день. Специфическая профилактика полиомиелита имеет наибольшее значение. С 1959 г. в СССР для профилактики используется живая трехвалентная вакцина Сэбина из аттенуированных штаммов вируса полиомиелита. Вакцинация проводится с 3-месячного возраста с интервалом 1,5 месяца троекратно. Ревакцинация – на втором году и перед школой двукратно, дальнейшие ревакцинации проводятся однократно. В некоторых странах мира для вакцинации используют убитую полиомиелитную вакцину.
ЭНТЕРОВИРУСНАЯ (КОКСАКИ И ЕСНО) ИНФЕКЦИЯ
Энтеровирусные инфекции – острые инфекционные заболевания, вызываемые кишечными вирусами из группы Коксаки и ЕСHО, отличаются большим разнообразием клиники, нередко связаны с поражением ЦНС, мышц (в том числе миокарда), кожных покровов.
Читать дальше
Конец ознакомительного отрывка
Купить книгу