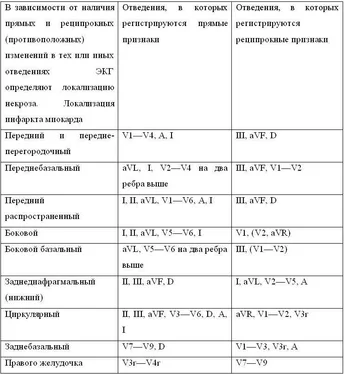
В момент разрыва вследствие тампонады сердца кровообращение прекращается, больные теряют сознание, отмечаются резкий цианоз лица, набухание шейных вен, через 1–2 мин наступает остановка дыхания. Развивается электромеханическая диссоциация, т. е. остановка кровообращения при сохраняющейся электрической активности сердца. Постепенно синусовый ритм замедляется, нарастают нарушения проводимости, водитель ритма смещается в АВ-соединение, а затем в желудочки. Желудочковые комплексы все больше деформируются, расширяются, а их амплитуда снижается. В единичных случаях при разрывах сердца развивается вторичная фибрилляция желудочков.
При подозрении на тампонаду сердца необходимо немедленно провести пункцию полости перикарда и срочное хирургическое вмешательство.
Пункцию осуществляют в точке между основанием мечевидного отростка и левой реберной дугой длинной тонкой иглой, присоединенной к шприцу с 0,5 %-м раствором новокаина. Новокаин вводят по мере постепенного продвижения иглы, которую направляют влево вверх под углом не более 30° к передней поверхности брюшной стенки. Постоянно потягивают за поршень шприца до появления в нем крови. Убедиться, что игла находится в полости перикарда, а не в желудочке, можно только по явному улучшению состояния больного в ответ на быструю эвакуацию крови.
Разрывы перегородки встречаются редко, развиваются на фоне тяжелого болевого синдрома. Сопровождаются резким снижением артериального давления, быстро прогрессирующей правожелудочковой недостаточностью с болями в области правого подреберья вследствие острого увеличения печени, желтухой, набуханием шейных вен. Появляется грубый пансистолический шум, сопровождающийся систолическим дрожанием и проводящийся влево и вправо. На ЭКГ нарастают признаки блокады правой, реже – левой ножки пучка Гиса и перегрузки правого желудочка. Показано экстренное хирургическое вмешательство. При отсутствии шока для оказания экстренной помощи используют внутривенное капельное введение нитроглицерина или натрия нитропруссида, при шоке – допамина.
При разрыве или дисфункции папиллярных мышц снижается артериальное давление и бурно нарастают симптомы отека легких. Характерен систолический шум митральной недостаточности, проводящийся влево, усиливающийся при положении на левом боку, иногда сопровождающийся систолическим дрожанием, возможно появление специфического хордального писка. В тяжелых случаях отмечается снижение артериального давления вплоть до шока. Основное значение при оказании неотложной помощи в подобных ситуациях имеет введение нитроглицерина, реже – натрия нитропруссида. При развитии отека легких на фоне резкого снижения артериального давления одновременного вводятся допамин и нитроглицерин.
Прочие осложнения. Нельзя забывать о возможности развития таких ранних осложнений инфаркта миокарда, как эрозии и язвы желудочно-кишечного тракта с внутренним кровотечением, парез желудочно-кишечного тракта, острая задержка мочи, нарушения психики, тромбоэмболии, острая аневризма сердца.
Госпитализация
Острый инфаркт миокарда является абсолютным жизненным показанием к экстренной госпитализации. Важно взять в стационар всю актуальную медицинскую документацию больного, особенно предшествующие электрокардиограммы.
Транспортировку проводят на носилках после возможной стабилизации состояния больного, минуя приемные отделения, непосредственно в палату интенсивной терапии специализированных отделений для лечения больных с острым инфарктом миокарда или в отделения реанимации.
Необходимо обеспечить наблюдение и готовность к проведению лечебных мероприятий (в том числе реанимационных) в процессе транспортировки.
Питание больных в блоке интенсивной терапии не должно быть обременительным для сердечно-сосудистой системы. Суточная энергетическая ценность рациона составляет 1000–1500 ккал.
Д. Алперт и Г. Френсис (1994) считают целесообразным не кормить больных в первые 4–6 ч с момента поступления в стационар. Затем при стабильном состоянии больного разрешается прием пищи. В целях уменьшения нагрузки на сердечно-сосудистую систему рекомендуется дробное (5—6-разовое) питание малыми порциями. Разрешается легко усваиваемая, негрубая пища, бедная холестерином и животными жирами, не вызывающая повышенного газообразования. Пища должна содержать достаточное количество калия, растительной клетчатки и не более 4–5 г поваренной соли. В первые дни рекомендуются каши, кисели, суфле, кефир, творог, фруктовые соки, минеральные воды, сухари, несдобное печенье. При отсутствии артериальной гипертензии и недостаточности кровообращения количество принимаемой в сутки жидкости составляет 1–1,5 л. В последующем переходят на диету № 10а, затем на диету № 10.
Читать дальше
Конец ознакомительного отрывка
Купить книгу