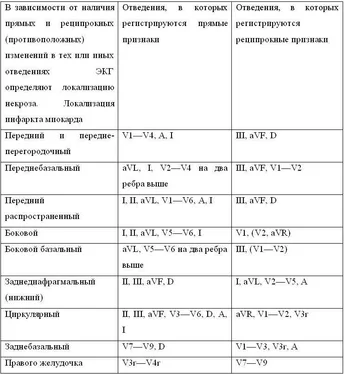
Асистолия при инфаркте миокарда обычно развивается вторично как атональный ритм на фоне других тяжелых осложнений заболевания, что предопределяет низкую эффективность реанимационных мероприятий при ее возникновении.
Острая сердечная недостаточность
Уменьшение массы функционирующего миокарда обусловливает высокую частоту нарушений гемодинамики при инфаркте миокарда. Умеренный застой в малом круге кровообращения может наблюдаться вследствие ухудшения диастолической функции сердца. При нарушении систолической функции и снижении сердечного выброса отмечают, кроме влажных хрипов в легких, увеличение размеров сердца, III тон, пресистолический или протодиастолический ритм галопа.
Ориентировочно степень сердечной недостаточности при инфаркте миокарда оценивают по классификации T. Killip:
I – признаков сердечной недостаточности нет;
II – умеренная сердечная недостаточность (влажные хрипы не более чем над 50 % поверхности легких);
III – отек легких;
IV – шок (систолическое давление менее 90 мм рт. ст., признаки гипоперфузии периферических участков тела, включая снижение температуры и повышенную влажность кожи, уменьшение диуреза и спутанное сознание).
Для оказания экстренной помощи при умеренной острой застойной сердечной недостаточности (Killip II) основное значение имеет применение быстродействующих диуретиков (лазикс), нитроглицерина, ингибиторов АПФ (каптоприл).
Следует учитывать, что при инфаркте миокарда, помимо истинного, встречаются и другие виды шока:
1) рефлекторный;
2) аритмический (тахи-, брадиаритмический);
3) при медленнотекущем разрыве;
4) при повреждении сосочковых мышц;
5) при разрыве межжелудочковой перегородки;
6) при инфаркте правого желудочка;
7) лекарственный.
Очевидно, что при рефлекторном шоке основное значение в оказании неотложной помощи имеет быстрое и полноценное обезболивание.
Аритмический шок является абсолютным жизненным показанием для проведения ЭИТ или ЭКС.
При шоке вследствие медленнотекущего разрыва помочь может только экстренное хирургическое вмешательство. Об экстренной помощи при внутренних разрывах см. ниже.
Сердечная недостаточность при инфаркте правого желудочка проявляется артериальной гипотензией, одышкой без выраженного застоя в легких, значительным повышением ЦВД с набуханием шейных вен, синдромом Куссмауля, правожелудочковым ритмом галопа, аускультативными признаками трикуспидальной недостаточности. Неотложная помощь при поражении правого желудочка направлена на увеличение пред– и снижение постнагрузки, а также на повышение сократимости миокарда. Для повышения преднагрузки проводят инфузионную терапию по тем же критериям, что и при истинном кардиогенном шоке. Из препаратов с положительным инотропным действием при относительной артериальной гипотензии назначают добутамин, при выраженной – допамин.
Неотложная помощь при острой лекарственной гипотензии зависит от вызвавшего ее препарата. При передозировке B-адреноблокаторов назначают стимуляторы B-адренорецепторов (добутамин, допамин), при избыточном действии антагонистов кальция – внутривенное введение кальция хлорида. При передозировке нитропрепаратов больного необходимо уложить с поднятыми нижними конечностями и проводить инфузионную терапию.
При тяжелой артериальной гипотензии следует убедиться в отсутствии таких ее причин, как внутреннее кровотечение из острых эрозий и язв желудочно-кишечного тракта, ТЭЛА, тампонада сердца.
Разрывы сердца
Различают разрывы ранние и поздние, наружные и внутренние, медленнотекущие и одномоментные, полные и незавершенные.
Ранние разрывы чаще возникают в первые дни заболевания на границе между неповрежденным (сокращающимся) и некротизированным участком миокарда.
Наружные разрывы с тампонадой сердца встречаются в 10 раз чаще внутренних. Вероятность разрыва и тампонады сердца повышается в пожилом и старческом возрасте, при выраженной артериальной гипертензии, обширном первичном трансмуральном инфаркте миокарда. Клиническая картина складывается из признаков предразрывного периода и симптоматики тампонады сердца.
Для предразрывного периода характерны первичное трансмуральное поражение сердечной мышцы (наличие комплекса QS в двух или большем количестве отведений ЭКГ), выраженный (более 5 мм) подъем сегмента ST над изоэлектрической линией, отсутствие положительной динамики ЭКГ, тяжелый болевой синдром с шоком. И боль и шок при этом рефрактерны к традиционной терапии. Временами боль может несколько ослабевать, не прекращаясь полностью, а затем возобновляться с прежней силой.
Читать дальше
Конец ознакомительного отрывка
Купить книгу