Рис. 9. Молекулярные нарушения при синдроме Беквита-Видемана(Shuman С. et al.5 2010 [186])
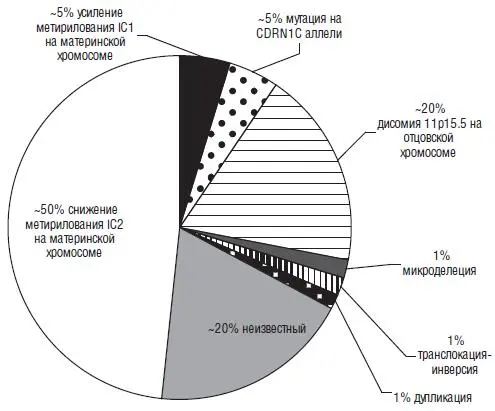
Но при рождении вся вышеперечисленная симптоматика встречается, повторимся еще раз, далеко не всегда. Например, макроглоссия и макросомия обычно присутствуют при рождении, но иногда начинают проявляться после рождения. Темпы роста начинают замедляться в возрасте около семи-восьми лет и т. д. Примерно 85 % больных с синдром Беквита-Видемана имеют спорадическую мутацию. 15 % детей имеют аутосомно-доминантный тип наследования, связанный с различными нарушениями на 11 хромосоме (11р 15.5). Наиболее часто выявляются следующие мутации (рис. 9). Интересно, что повышенный риск заболевания имеют дети, зачатые в результате методов вспомогательных репродуктивных технологий (ЭКО, ИКСИ).
И, на примере синдрома Беквита-Видемана, обратим внимание еще на один, возможно, один из важнейших аспектов неонатальной медицины: каждый ребенок, имеющий любое отклонение, даже самое незначительное, в неонатальный период как клинических, так и лабораторных показателей должен быть обследован в катамнезе. Он не должен исчезать из поля зрения врача, лучше того учреждения, где он родился или куда был переведен для лечения.
Детям с синдромом Беквита-Видемана рекомендуют [186] ежегодное ультразвуковое исследование почек до подросткового возраста для исключения нефрокальциноза, ультразвуковое исследования каждые три месяца органов брюшной полости для исключения опухолей, исследование концентрации альфа-фетопротепна каждые два-три месяца в течение первых четырех лет жизни с целью раннего выявления гепатобластомы и т. д. Представляется, что такие декретированные сроки и объем обследования должны быть определены для всех заболеваний, возникших в неонатальный период.
В последние десятилетия описано несколько форм семейного гиперинсулинизма,связанного с хромосомными и/или геномными мутациями [84, 94]. Сейчас этот термин заменил то, что раньше называлось «низидиобластоз», хотя и в настоящее время этот термин широко используется. Это название происходит от греческого «nesidion» — островок, «blastos» — зародышевые клетки, а также «osis» — опухоль. Этот термин подчеркивал, что при гистологическом исследовании имеется явное увеличение количества изолированных β-клеток и дезорганизация островков Лангерганса. Многочисленные исследования и сопоставление с контрольными группами показали, что указанные изменения не являются специфичными для данного заболевания, что привело к замене термина «низидиобластоз» на новый — «гиперинсулинизм».
Семейный гиперинсулинизм нередкое заболевание. В настоящее время оно зарегистрировано среди всех этнических групп. В Европе его частота составляет 1 случай на 15000 населения, а в центральной Финляндии и в Саудовской Аравии почти в 7 раз чаще (1:2500).
Заболевание характеризуется гипогликемией, которая может начинаться в неонатальный период, а иногда и позже, например в детском возрасте, с достаточно скудной симптоматикой, а, соответственно, и обусловленной этим сложностью диагностики. У новорожденных, как правило, заболевание манифестирует в течение первых двух суток жизни и протекает от выраженных форм с развернутой клинической симптоматикой гипогликемии до бессимптомных форм, когда лабораторные находки (снижение концентрации глюкозы крови) заставляют начать обследование ребенка. Даже в пределах одной семьи у ближайших родственников течение заболевания может варьировать от легкой до тяжелой степени. Иногда клиника связана с формой мутации.
Больные с аутосомно-рецессивной формой семейного гиперинсулинизма, обозначаемой в зарубежной литературе как FHI-KATФ, вызванной мутациями в АВСС8 или KCNJ11 , как правило, рождаются крупными к сроку гестации, развивают тяжелую гипогликемию в первые 48 часов жизни, резистентную к медикаментозной терапии и требуют для достижения нормогликемии хирургического лечения (резекции поджелудочной железы).
Больные с аутосомно-доминатной формой семейного гиперинсулинизма, в англоязычной литературе обозначаемой как FHI-GCK, вызванной мутациями в GCK , чаще всего манифестируют в возрасте одного года (диапазон от 2 дней до 30 лет). Как правило, данная форма, чаще всего протекает мягче, чем аутосомно-рецессивная, хотя некоторые больные нуждаются в агрессивной терапии.
Читать дальше
Конец ознакомительного отрывка
Купить книгу













