Интересно, что на диагностическую ценность гипогликемии при рано начинающемся неонатальном сепсисе, указывают Campos D. Р. с соавторами [49] из Бразилии в 2010 году. Кроме того, установлено, что гипогликемия в сочетании с некоторыми другими лабораторными факторами (концентрация СРБ, количество лейкоцитов и тромбоцитов) может служить фактором, позволяющим оценить эффективность антибактериальной терапии [148].
Классификация неонатальных гипогликемий
Как известно, существуют две классификации неонатальных гипогликемий: клиническая и патогенетическая [18]. Обе они приводятся в указанном руководстве, а также в нашей работе, опубликованной в 2011 году [6].
Таблица 5
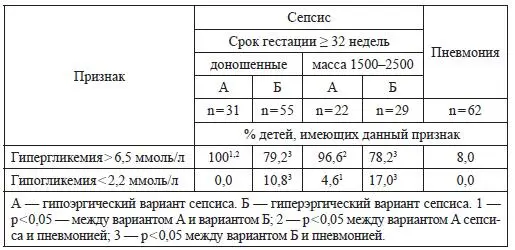
Частота нарушений обмена глюкозы у детей с инфекционной патологией
(Иванов Д. О., 2004–2005) [7,19].
Мы приведем только клиническую классификацию, предложенную Корнблат М. и Швартц Р. в 1976 году. В 1993 году они внесли в нее некоторые изменения. На наш взгляд, данная классификация наиболее полно отражает большинство клинических ситуаций, встречающихся в неонатальный период.
Клиническая классификация неонатальных гипогликемий (Cornblath & Schwartz, 1993)
1. Ранняя неонатальная гипогликемия (первые 6-12 часов жизни). Группа риска: дети с ЗВУР, от матерей с сахарным диабетом, тяжелой ГБН или асфиксией.
2. Классическая транзиторная гипогликемия (12–48 часов жизни). Группа риска: недоношенные, дети с ЗВУР, близнецы, новорожденные с полицитемией.
3. Вторичная гипогликемия (независимо от возраста). Группа риска: сепсис, нарушения температурного режима, внезапное прекращение инфузии глюкозы, кровоизлияния в надпочечники, поражения нервной системы у детей, матери которых перед родами принимали антидиабетические препараты, глюкокортикоиды, салицилаты.
4. Персистирующая гипогликемия (после 7-х суток жизни).
Причины:
1) Дефицит гормонов:
• гипопитуитаризм;
• дефицит глюкагона;
• дефицит гормона роста;
• дефицит кортизола;
• сниженная чувствительность к адренокортикотропному гормону.
2) Гиперинсулинизм:
• синдром Беквита-Видемана;
• гиперплазия или аденома клеток островков Лангерганса;
• синдром «дизрегуляции» β-клеток.
3) Болезни, связанные с нарушением синтеза аминокислот:
• болезнь кленового сиропа;
• метилмалоновая ацидемия;
• пропионовая ацидемия;
• тирозинемия.
4) Болезни, связанные с нарушением окисления жирных кислот:
• дефицит дегидрогеназы ацетилкоэнзима А, длинно— и короткоцепочечных жирных кислот.
5) Болезни, связанные с нарушением образования глюкозы печенью:
• I тип гликогенной болезни (дефицит глюкозо-6-фосфатазы)
• галактоземия;
• дефицит гликогенсинтетазы;
• дефицит фруктозо-1,6-дифосфатазы.
Заметим, что, конечно, не все патологические состояния, встречающиеся в неонатальный период и сопровождающиеся гипогликемией, учтены в данной классификации. Прежде всего, это относится к наследственным заболеваниям. В 2010 году Steward С. G. et al. [191] описали пациентов с синдромом Barth (Барта), у которых была отмечена глубокая гипогликемия в неонатальный период. Напомним, что это связанное с X хромосомой, мультисистемное наследственное заболевание, описанное в 1983 году Barth P. G. et. al. [34]. Клинически синдром обычно характеризуется дилатационной кардиомиопатией, эндокардиальным фиброэластозом, задержкой роста, нейтропенией, органической ацидурией и т. д. Достаточно часто в семейном анамнезе имеются указания на выкидыши и мертворождения. Ген TAZ, прежде обозначаемый в научной литературе как tafazzin, расположен на Xq28.
Известно, что концентрация глюкозы у новорожденного в крови вены пуповины составляет от 60 до 80 % от концентрации в венозной крови матери. Сразу же после рождения ее концентрация снижается, а через 2–3 часа после рождения начинает повышаться и стабилизироваться. Это повышение обусловлено «выбросом» глюкозы печенью и составляет, как мы уже указывали, 4–6 мг/кг-мин. Доказано, что у новорожденного ребенка активируется не только гликогенолиз, но и глюконеогенез. Известно, что многие патологические процессы могут нарушать механизмы адаптации новорожденного, и поэтому, как и при развитии других форм патологии, при неонатальной гипогликемии принято выделять, как мы уже указывали, факторы риска (табл. 6). Соответственно, у детей из этих групп необходимо мониторировать концентрацию глюкозы крови.
Читать дальше
Конец ознакомительного отрывка
Купить книгу













