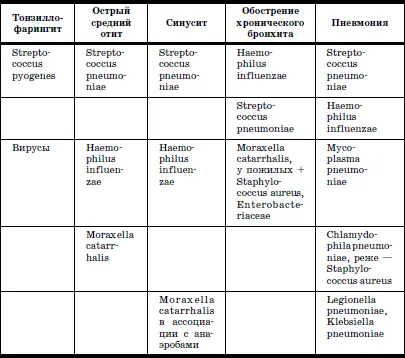
Сегодня хорошо изучены возбудители, вызывающие вне-больничные заболевания дыхательных путей (табл. 10).
Таблица 10
Наиболее значимые возбудители внебольничных инфекций дыхательных путей
По степени чувствительностик антибактериальным препаратам бактерии разделяются на чувствительные, умеренно чувствительные и резистентные. К чувствительным относят возбудителей, рост которых прекращается при терапевтических концентрациях лекарств в крови. Для умеренно чувствительных микроорганизмов требуются максимальные дозы лекарственного препарата, чтобы добиться угнетения их роста. Устойчивые ( резистентные ) бактерии характеризуются бактериостатическим эффектом, который может быть достигнут только in vitro при высоких концентрациях лекарственного препарата, являющихся токсичными для человека.
Резистентность(устойчивость) бывает природной и приобретенной. У некоторых микроорганизмов генетически отсутствует чувствительность к антимикробному средству (вирусы устойчивы к антибиотикам, грамотрицательные бактерии к бензилпенициллину или ванкомицину, микоплазма – к бета-лактамным антибиотикам), в этом случае имеет место природная резистентность. Приобретенная резистентность возникает в результате мутации отдельных штаммов бактерий и селекции устойчивых клонов или в результате внехромосомного (плазмидного) обмена генетической информацией между отдельными бактериальными клетками. Выделяют два типа приобретенной резистентности:
• первичная резистентность бактерий имеет место до начала лечения антибиотиком (устойчивость некоторых штаммов золотистого стафилоккока или пневмококка к бензилпенициллину, гемофильной палочки – к ампициллину);
• вторичная резистентность бактерий возникает или возрастает в процессе применения антибактериальных препаратов.
• Снижение чувствительности к бета-лактамам; устойчивость в пенициллину в России менее 10 %.
• Бета-лактамы сохраняют клиническую эффективность в отношении пенициллинрезистентных пневмококков.
• Низкая природная активность пероральных цефалоспоринов III поколения.
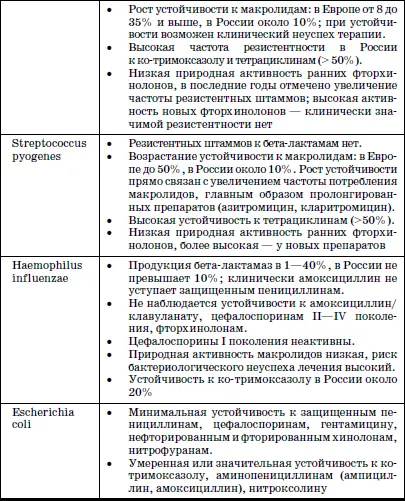
В настоящее время известно несколько механизмов взаимодействия приобретенной резистентности бактерий и антибактериальных средств, среди которых наиболее важными являются: изменение проницаемости клеточной стенки бактерий (модификация пориновых каналов) для антибактериальных препаратов; модификация клеточных структур – мишеней действия антибиотиков (например, пенициллинсвязывающих белков, SOS-субъединицы рибосом); продукция бактериями ферментов – бета-лактамаз, разрушающих бета-лактамное кольцо пенициллинов, цефалоспоринов, карбапенемов; активное выведение антибиотика (efflux) из бактериальной клетки. Резистентность некоторых наиболее значимых возбудителей внебольничных бактериальных инфекций представлена в табл. 11.
Таблица 11
Резистентность некоторых наиболее значимых возбудителей внебольничных бактериальных инфекций (СВ. Сидоренко, 2002)

К основным характеристикам антибактериальных препаратов относятих классификацию, вопросы фармакокинетики и фармакодинамики.
Понятие «антибактериальный препарат»– собирательное, оно объединяет: собственно антибиотики – соединения биологического происхождения, полу синтетические антибиотики – продукты химической модификации природных соединений и химиотерапевтические препараты – продукты полного химического синтеза, до сих пор в природе не обнаруженные. Это условная классификация по происхождению антибиотиков. В настоящее время такое деление не актуально, так как ряд природных антибиотиков получают путем синтеза (хлорамфеникол), другие являются синтетическими соединениями, а называются природными (фторхинолоны).
Антибактериальные препараты (АБП) составляют весьма многочисленных группу разнородных по химической структуре и механизму действия на микробный агент лекарственных средств, а также по спектру действия на различные группы микроорганизмов.
Читать дальше
Конец ознакомительного отрывка
Купить книгу















