После восстановления всех параметров, пациент перемещается на постель, проводится контроль восстановления показателей АД и ЧСС, сатурации крови пациента до исходных значений. Повторная процедура вертикализации проводится на следующие сутки или через 48 ч. Целесообразно отграничить проведение пассивной вертикализации от других реабилитационных процедур интервалом отдыха не менее 60 мин. Количество процедур определяется индивидуально и, прежде всего, устойчивостью гемодинамики. Проведение пассивной вертикализации может быть продолжено в отделении ранней реабилитации. Завершается пассивная вертикализация у больных с церебральным инсультом при формировании адекватной реакции на активный полуортостаз. Результаты проведения пассивной вертикализации обязательно протоколируются (рис. 10).
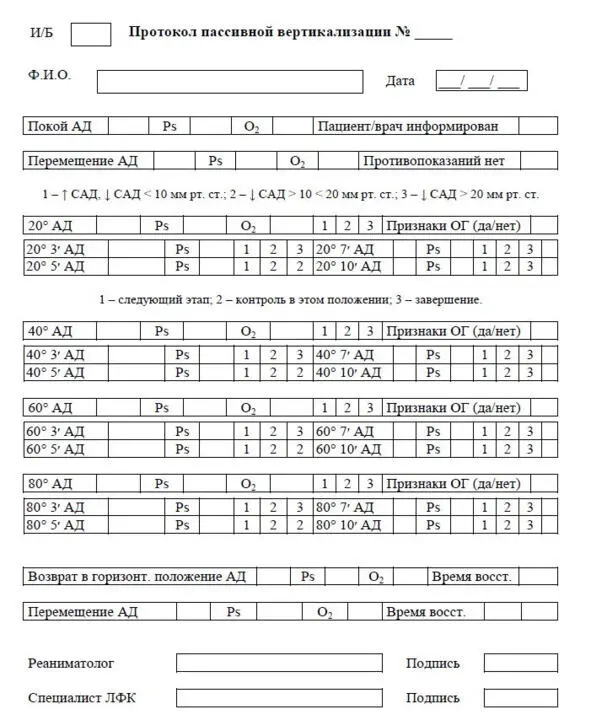
Рисунок 10. Протокол вертикализации
Общие принципы оценки неврологического дефицита у пациентов с острым нарушение мозгового кровообращения специалистами лечебной физкультуры
При составлении индивидуальной (персонифицированной) программы реабилитации в отношении пациента с ОНМК специалист лечебной физкультуры должен провести оценку дефицита развившегося вследствие заболевания и определить цели реабилитации. Для оценки неврологических нарушений рекомендовано использовать Международную классификацию функционирования, согласно которой у пациента необходимо определить: нарушение структуры
и/или функции тела (парез/паралич, спастика и т. п.), активность, то есть степень влияния нарушений на жизнь пациента, его функционирование, общую активность (повороты, присаживание, ходьба), участие в социальной жизни (возможность выполнение своей социальной и трудовой роли).
В зависимости от выраженности и характера тех или иных нарушений определяют цели реабилитации краткосрочные (дни—недели) и долгосрочные (недели—месяцы). При определении двигательного дефицита важное значение имеет грамотная оценка мышечного тонуса, что зачастую может вызывать серьезные затруднения. Например, спокойно сидя в кресле, пациент демонстрирует тонус близкий к нормальному или даже пониженный, при вставании ассоциативные реакции при усилии по поддержке динамического равновесия вызывают видимое повышение мышечного тонуса. Пациент может иметь низкий мышечный тонус в проксимальном отделе руки с развитием сублюксации (подвывиха) плеча в сочетании с повышенным тонусом в кисти вплоть до контрактуры.
Методы определения мышечного тонуса: визуальный, пальпаторный, по степени сопротивления пассивным движениям в сегменте. При наличие у пациента постинсультной спастичности применяют оценку по шкале Ashworth (таб. 2).

Таблица 2. Модифицированная шкала спастичности Ashworth
Лечебная физкультура при постинсультной спастичности
При лечении спастичности важное значение имеет раннее начало занятий ЛФК. Во время занятий ЛФК в процесс вовлекаются компенсаторные механизмы для восстановления утраченных функций. Многократные повторения упражнений создают условия для новых рефлекторных связей.
При раннем проведении упражнений ЛФК у пациентов с мышечной спастичностью: улучшается работа сердечно-сосудистой системы, налаживается правильное дыхание, восстанавливается функция движения, снижается локально повышенный мышечный тонус и предупреждается развитие контрактур, укрепляются здоровые мышцы, улучшается эмоциональное состояние, происходит адаптация к социальному функционированию и, по возможности, как можно более ранний возврат к повседневным обязанностям.
Основные правила проведения лечебной гимнастики:
– в начале лечения применяют пассивные движения пораженными конечностями;
– переход от пассивных к активным движениям должен быть плавным;
– первыми выполняются упражнения для здоровой стороны тела;
– упражнения проделывают мягко, плавно, в медленном темпе, они не должны вызывать острых болей;
– начинают упражнения с проксимальных отделов, постепенно переходят к дистальным отделам;
– необходимо чередовать специальные упражнения с общеукрепляющими;
– занятия должны быть регулярными;
Читать дальше