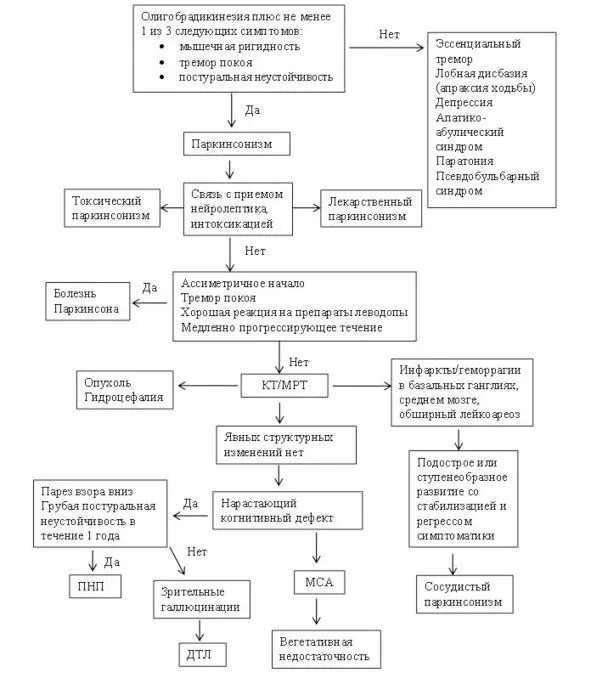
Рис. 12. Алгоритм диагностики паркинсонизма (ДТЛ – деменция с тельцами Леви, ПНП – прогрессирующий надъядерный паралич, МСА – множественная системная атрофия).
Для клинической диагностики БП используют критерии Банка головного мозга Общества болезни Паркинсона Великобритании. С помощью данных критериев можно установить лишь вероятный диагноз (при наличии не менее трех признаков, относящихся к третьей группе) или возможный диагноз (при наличии менее трех признаков) БП. Достоверный диагноз БП возможен лишь по данным патоморфологического исследования.
Критерии Банка Головного мозга Общества Болезни Паркинсона Великобритании (UK Parkinson’s Disease Society Brain Bank Clinical Diagnostic Criteria)
В настоящее время диагноз БП ставится в соответствии с утвержденными клинико-диагностическим критериям Банка головного мозга общества БП Великобритании (Gibb, Lees, 1988, 2009). Диагностика основана на оценке клинических критериев: наличие синдрома паркинсонизма, отсутствие признаков, исключающих БП и наличие признаков, подтверждающих диагноз. Данные критерии обладают высокой специфичностью (в 98% случаев в дальнейшем подтверждается БП), чувствительность данных критериев приближается к 90%, что означает, что лишь в 10% случаев БП не выставляется при ее наличии.
I этап. Cиндром паркинсонизма.
– Гипокинезия.
+ один из симптомов
– Мышечная ригидность;
– Тремор покоя;
– Постуральная неустойчивость, не связанная с первичными зрительными.
II этап. Критерии исключения болезни Паркинсона вестибулярными, мозжечковыми и проприоцептивными нарушениями.
– Повторные инсульты в анамнезе со ступенеобразным прогрессированием симптомов паркинсонизма;
– Повторные ЧМТ в анамнезе;
– Энцефалит в анамнезе;
– Окулогирные кризы;
– Лечение нейролептиками на момент появления симптомов;
– Семейный характер болезни;
– Наличие длительной ремиссии;
– Односторонняя симптоматика более 3 лет;
– Паралич взора вниз;
– Ранняя быстро прогрессирующая вегетативная недостаточность;
– Мозжечковые знаки;
– Рано развивающаяся деменция с нарушением памяти, речи и праксиса;
– Симптом Бабинского;
– Наличие сообщающейся гидроцефалии на КТ;
– Отсутствие реакции на высокие дозы леводопы;
– Контакт с токсическими веществами, вызывающими паркинсонизм.
III этап. Критерии, подтверждающие диагноз болезни Паркинсона.
– Одностороннее начало;
– Тремор покоя;
– Прогрессирующее течение;
– Сохранение асимметрии симптоматики с преобладанием на первоначально вовлеченной стороне;
– Высокая эффективность леводопы;
– Хореоформные дискинезии, индуцируемые леводопой;
– Сохранение реакции на леводопу в течение 5 лет и больше;
– Течение заболевания 10 лет и больше.
Методы нейровизуализации.
Изменения, выявляемые у пациентов с БП при проведении компьютерной томографии (КТ) и/или МРТ в стандартных режимах являются весьма неспецифичными. Преимущественно по данным нейровизуализации выявляется различной степени выраженности уменьшение объема вещества головного мозга: конвекситальная атрофия корковых отделов мозга, расширение желудочковой системы, которые не являются патогномоничными признаками этой патологии (рис. 13).
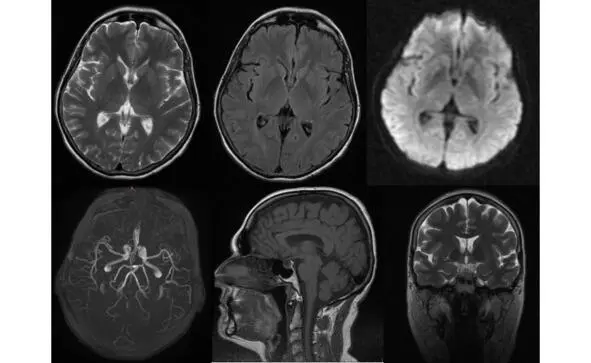
Рис. 13. Пример МР-томограмм пациентки 59 лет с БП.
Боковые желудочки мозга не расширены, симметричны (D=S). III-й и IV-й желудочки обычной конфигурации и размеров. Супраселлярная цистерна пролабирует в полость турецкого седла, остальные базальные цистерны не изменены. Субарахноидальные ликворные пространства неравномерно расширены по конвекситальной поверхности в проекции лобных, теменных долей и Сильвиевых щелей. Незначительно расширены периваскулярные пространства Вирхова-Робина по ходу пенетрирующих сосудов. Срединные структуры не смещены. Вертикальный размер гипофиза – до 0,3 см, сохраненная ткань гипофиза имеет обычный МР сигнал.
Более выраженные МР-признаки атрофии отмечаются у пациентов с акинетикоригидной формой заболевания, а также при наличие в клинической картине значительных когнитивных нарушений. Выраженность атрофии нарастает и по мере увеличения тяжести и продолжительности заболевания. Так, при длительности БП до 3 лет атрофия выявляется у трети пациентов, а при длительности свыше 6 лет возрастает более чем в 2 раза и отмечается у 78% пациентов.
Читать дальше














