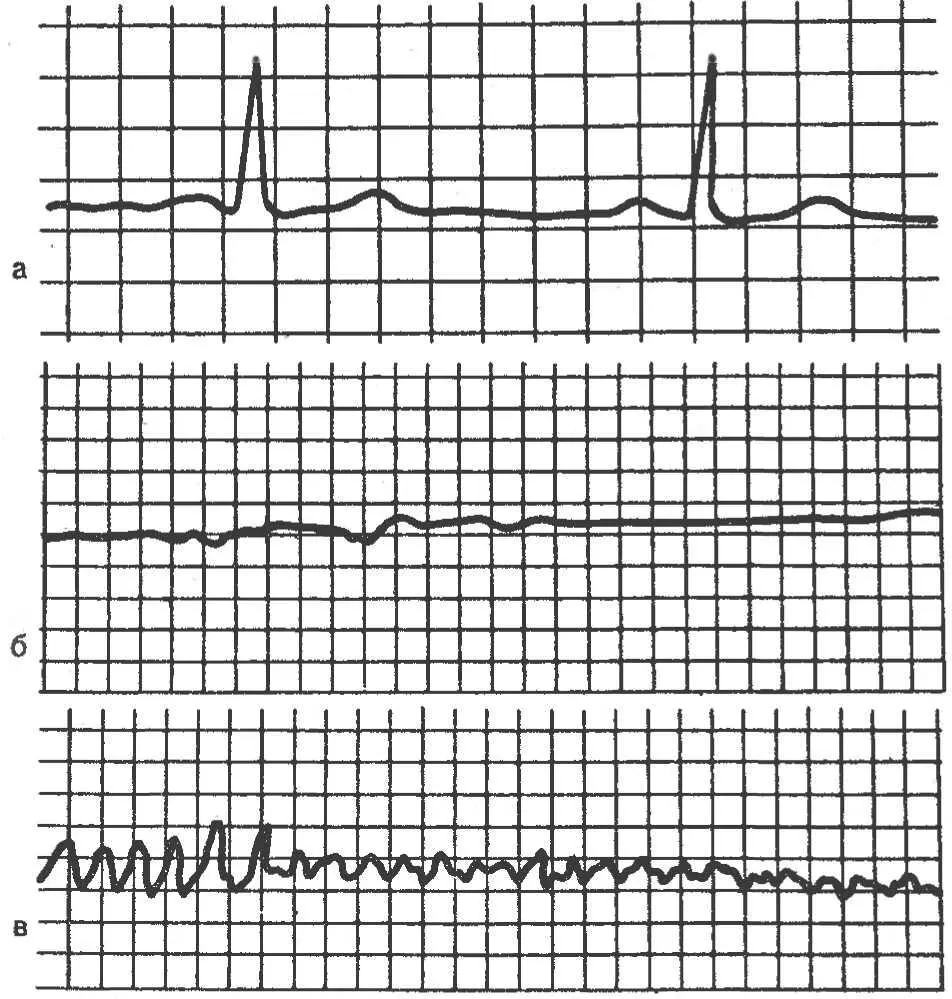
Рис. 28. Электрокардиограмма.
а — нормальная; б — асистолия; в — фибрилляция желудочков.
Медикаментозная терапия терминальных состояний и клинической смерти. Осуществляется врачебной бригадой, прибывающей к месту несчастного случая на специальной машине. Лекарственные препараты при реанимации должны усилить сократительную способность сердца, восстановить обмен веществ в нем, устранить нарушения кислотно-основного состояния, предотвратить осложнения постреанимационного периода (отек мозга).
Для повышения тонуса сердечной мышцы используют адреналин. Его вводят на фоне массажа внутрисердечно по 0,5 мл 0,1 % раствора, разведенного в 5 мл изотонического раствора хлорида натрия или глюкозы. Для этих же целей используют эфедрин, мезатон, норадреналин. Хорошо действуют препараты кальция — хлорид кальция и глюконат кальция. Эти лекарственные средства также усиливают сердечные сокращения и эффективны при остановке сердца; 5—10 мл 10 % раствора хлорида кальция вводят внутрисердечно вместе с адреналином. При реанимации перед выполнением дефибрилляции применяют новокаинамид. Новокаин-амид сам по себе снимает фибрилляцию сердца.
В условиях ацидоза реанимация и медикаментозная терапия неэффективны. Поэтому при первой возможности вводят 4 % раствор гидрокарбоната натрия. Большое значение имеют инъекции витаминов группы В, аскорбиновой кислоты и кокарбоксилазы, преднизолона, которые влияют на обмен веществ, способствуя устранению ацидоза, восстановлению сердечной деятельности. Применение стимуляторов дыхания, ЦНС, таких как кордиамин, лобелин, цититон, стрихнин, во время реанимации недопустимо, так как они усиливают обменные процессы в клетках, повышают потребность последних в кислороде.
Во время реанимации все лекарственные препараты вводят только внутривенно или внутрисердечно.
Подкожные и внутримышечные инъекции в связи с отсутствием кровотока неэффективны, а всасывание препаратов после восстановления нормального кровообращения может привести к опасным для жизни последствиям. Поэтому для проведения медикаментозной терапии производят венепункцию или катетеризацию вены. В реанимационной практике прибегают к катетеризации крупных венозных сосудов, расположенных вблизи сердца, — подключичной или наружной яремной вены. Во время реанимации для введения лекарств массаж сердца и искусственное дыхание прекращают не более чем на 10—15 с.
В постреанимационном периоде выполняется массивная инфузионная терапия, включающая переливание крови и кровезаменителей, растворов электролитов и энергетических веществ (глюкоза, спирты). Определяют объем проводимой терапии врачи-реаниматологи.
2.6. ОРГАНИЗАЦИЯ РЕАНИМАЦИОННОЙ ПОМОЩИ
Необходимость в реанимационной помощи может возникнуть в любой обстановке. Жизнь человека в этом случае будет зависеть от своевременности помощи и квалификации реаниматолога. Полноценные реанимационные мероприятия может провести лишь медицинский работник.
Большое значение имеет организация помощи в поликлинике, аптеке, любом медицинском пункте, где необходимо иметь реаниматологический набор. В этот набор должны входить:
1) стерильные бинты и салфетки;
2) шприцы в стерильных укладках;
3) кровоостанавливающие жгуты;
4) воздуховод для дыхания рот в рот;
5) ручной мешок-респиратор;
6) медикаменты: адреналин в ампулах — 0,1 % раствор; хлорид кальция в ампулах — 10 % раствор; кофеин; эфедрин; коргликон; промедол или морфин; преднизолон для внутривенного введения; новокаин; папаверин, нитроглицерин в таблетках;
7) растворы для внутривенного вливания — полиглюкин; гемодез и желатиноль;
8) стерильные иглы для венепункции;
9) стерильная система для внутривенного вливания.
Большое значение для своевременного оказания реанимационной помощи имело создание в нашей стране реанимационной службы в системе скорой помощи. Специальные реанимобили оборудованы всем необходимым для осуществления реанимации, вплоть до проведения операций (трахеостомия, катетеризация вен, артерий и сердца, прямой массаж сердца и др.).
Во всех крупных больницах созданы специальные реанимационные отделения. Эти отделения имеют штат врачей-реаниматологов и высококвалифицированных сестер, сложное оборудование для проведения реанимации, диагностическую аппаратуру. В реанимационные отделения поступают наиболее тяжелые больные из других отделений, например после операции, и доставленные машинами скорой помощи. Существуют реанимационные отделения терапевтического профиля, в которых лечат больных инфарктом миокарда, с острой сердечной недостаточностью, тяжелыми заболеваниями органов дыхания; хирургического профиля — для послеоперационного ведения больных; токсикологические центры — для больных с отравлениями; травматологические отделения — для больных с тяжелыми травмами и травматическим шоком.
Читать дальше