Абсолютными противопоказаниями к использованию ВМС являются острые и подострые воспалительные процессы в гениталиях; подтвержденная или предполагаемая беременность; злокачественные новообразования гениталий, К относительным противопоказаниям относятся аномалии развития половой системы; миома матки; гип ер пластические процессы в эндометрии; гиперполименорея; фоновые и воспалительные заболевания шейки матки; анемия и другие заболевания крови.
ВМС обычно вводят на 4-6-й день менструального цикла, когда цервикальный канал приоткрыт и облегчается проведение процедуры. В этот период с большей вероятностью исключается наличие беременности. ВМС может быть введено непосредственно после аборта и в послеродовом периоде, но при этом наблюдается относительно высокая частота экспульсий в течение первых нескольких недель. Поэтому лучше производить введение ВМС через 6 нед после родов.
Методика введения ВМС заключается в следующем: в асептических условиях обнажают зеркалами шейку матки, обрабатывают ее дезинфицирующим раствором и захватывают пулевыми щипцами переднюю губу. Измеряют длину полости матки с помощью маточного зонда. С помощью проводника вводят ВМС в полость матки (рис. 29.1). Подрезают нити до длины 2-3 см. Снимают пулевые ние ВМС в полости матки. щипцы и обрабатывают шейку матки дезинфицирующим раствором. В правильном положении ВМС можно убедиться с помощью УЗИ.
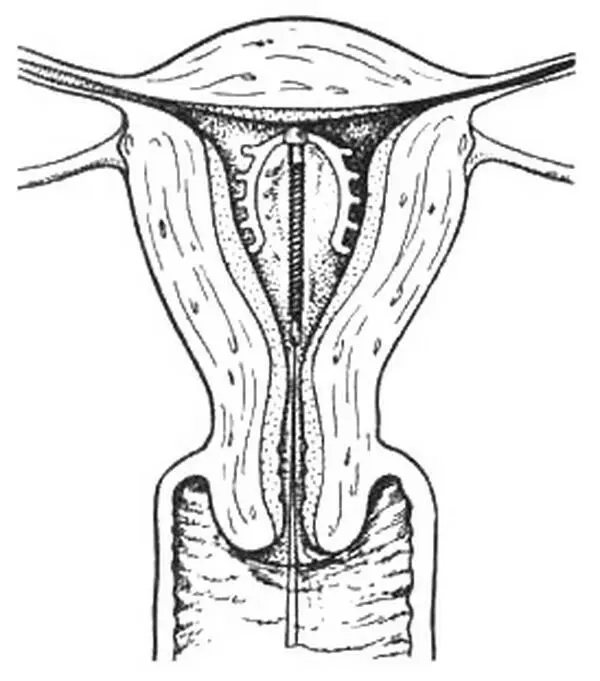
Рис. 29.1. Правильное расположе ВМС
Первый врачебный осмотр производят через 3-5 дней после введения, после чего разрешают половую жизнь без использования какого-либо другого контрацептива. Повторные осмотры желательно производить каждые 3 мес.
Осложнения при применении ВМС – экспульсий; кровотечения; вос-палительные заболевания; "врастание" петли в толщу стенки матки, перфорация матки относится к наиболее редким (1:5000).
Гормональная контрацепция. Гормональные контрацептивные средства являются синтетическими аналогами женских половых гормонов – эстрогенов и прогестерона, а также их производных. В настоящее время синтезировано более 300 разновидностей гормональных контрацептивов.
История развития гормональной контрацепции насчитывает более 40 лет. В се-редине 50-х годов были созданы первые гормональные противозачаточные препара-ты. В 1960 г. появился первый эстроген-гестагенный контрацептив "Эновид".
В конце 60-х годов было доказано, что наиболее серьезные побочные явления данного метода контрацепции связаны с эстрогенным компонентом оральных про-тивозачаточных средств.
В 1973 г. появились гормональные контрацептивы, содержащие только прогестины – мини-пили, которые широко используют женщины, кормящие грудью; кроме того, мини-пили применяются при наличии противопоказаний к применению эстрогенов. Почти в это же время появились инъекционные контрацептивы.
Одним из основных направлений в развитии гормональной контрацепции за прошедшие годы стало уменьшение количества сначала эстрогенного, а затем и гестагенного компонентов во вновь синтезируемых препаратах. Изменилась также и фармакология гормональных контрацептивов: в качестве эстрогенного компонента чаще всего в составе новых препаратов используется этинилэстрадиол, в качестве гестагенного – левоноргестрел, дезогестрел, гестоден, норгестимат, которые прояв-ляют биологическую активность на уровне рецепторов без предварительных метабоА лических превращений и оказывают сильное гестагенное действие на эндометрий. Такое изменение структуры гормональных контрацептивов обеспечивает сохранение
высокого противозачаточного эффекта в условиях значительного снижения их дозировки, что способствует хорошей переносимости препаратов и уменьшает их побочное действие.
В зависимости от состава, дозы и метода применения гормональных контрацептивов их подразделяют на следующие группы:
1. комбинированные эстроген-гестагенные препараты, которые делятся на монои многофазные (двухи трехфазные);
2. прогестинсодержащие контрацептивы (гестагенная контрацепция) (мини-пили, пролонгированные инъекционные препараты, импланты);
3. посткоитальные препараты, содержащие большие дозы эстрогенов, гестагенов, кортикостероидов и применяемые в первые часы после незащищенного полового акта.
Согласно данным литературы, контрацептивное действие оральных препаратов может осуществляться на различных уровнях системы гипоталамусгипофиз – яичники – матка-маточные трубы. Этот механизм включает в себя следующее: 1) временное подавление гонадотропной функции гипофиза посредством торможения выработки рилизинг-гормонов, что ведет к подавлению овуляции и наступлению временной стерильности; 2) торможение функции яичников, в результате чего происходит неполноценная овуляция и развивается функционально малоактивное желтое тело, неспособное выполнять функцию протектора беременности; 3) замедление перистальтики маточных труб и соответственно прохождения по ним яйцеклетки. Установлено также влияние этих препаратов на эндометрий, который претерпевает ранние секреторные изменения. Эндометрий как бы переходит в состояние "гландулярной регрессии", что делает его непригодным для имплантации яйцеклетки. Отсутствие циклических изменений в цервикальной слизи во вторую фазу цикла делает ее высоковязкой, ухудшает процесс пенетрации сперматозоидов.
Читать дальше













