Вы можете спросить: а стоит ли прилагать такие усилия, чтобы обойтись без операции? Проходить лечение дважды в год, делать специальную гимнастику... Да не лучше ли один раз отмучиться (то есть сделать операцию), а дальше жить нормальной беззаботной жизнью? Что ж, давайте подумаем вместе.
Глава 7. ВЫБОР: ОПЕРАЦИЯ ИЛИ ТЕРАПИЯ
Невыносимые условия для жизни пациента чаще всего создают артрозные поражения наиболее «нагружаемых» суставов — тазобедренных, коленных, голеностопных и больших пальцев стопы. Именно эти суставы и оперируют чаще всего, поскольку остальные виды артрозов, как правило, хорошо поддаются терапевтическому лечению и вмешательства хирургов не требуют.
Но нужно ли оперировать суставы ног, или у нас есть шанс обойтись без операции? Давайте рассуждать.
Запущенный артроз большого пальца стопыс его явным отклонением и выраженным выпиранием косточки нужно оперировать без сомнения. Ведь деформацию костей нам вряд ли удастся «выправить» какими-то процедурами или лекарствами.
Но начальные стадии этого заболевания вполне можно пролечить терапевтическими мероприятиями. Важно лишь впоследствии не давать развиваться деформации стопы и пальца: не носить слишком тесную обувь или обувь с узким мыском. И не забывать при необходимости пользоваться ортопедическими приспособлениями — например, межпальцевыми прокладками, которые вставляются между большим и вторым пальцами ноги. Такие прокладки предотвращают «смыкание» пальцев и не позволяют большому пальцу отклоняться внутрь. Межпальцевые прокладки продаются сейчас практически в любой аптеке.
Сложнее обстоит дело с оперативным лечением тазобедренных суставов. Обычно при коксартрозе проводят два типа операций.
Чаще всего выполняют эндопротезирование, то есть полную замену деформированного тазобедренного сустава искусственным. Выглядит это примерно так: срезается та часть бедренной кости, на которой находится головка сустава (илл. 7б). В полость бедренной кости вставляется штырь из титана, циркония (или из других материалов), имеющий на конце искусственную суставную головку.
Штырь фиксируется внутри полости бедренной кости подобием цемента или клея (иногда — методом «сухой» фиксации). Параллельно оперируют другую сочленяющуюся поверхность тазобедренного сустава: на тазовой кости удаляют часть вертлужной впадины, а на ее место ставят вогнутое ложе из полиэтилена высокой плотности. В этом ложе при давлении будет в дальнейшем вращаться титановая головка сустава (илл. 7в).
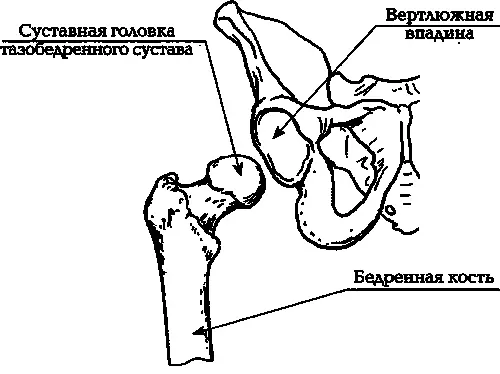
Илл. 7а. Нормальный тазобедренный сустав
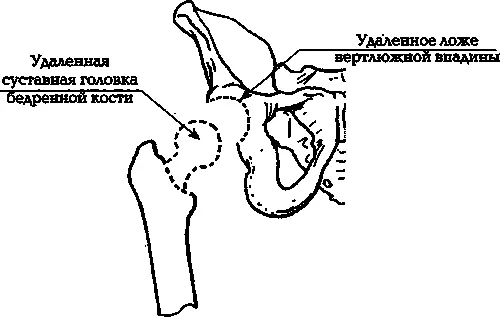
Илл. 7б. Промежуточный этап операции эндопротезирования
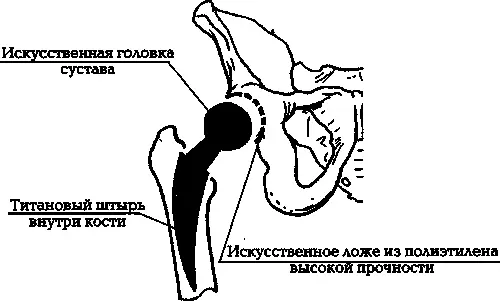
Илл. 7в. Завершающий этап эндопротезирования
В результате успешно проведенного эндопротезирования исчезают боли в суставе и восстанавливается его подвижность. Однако надо учесть следующее: во-первых, такие операции технически сложны; во-вторых, при эндопротезировании довольно высок риск осложнений и инфицирования. К тому же при неидеально проведенной операции и плохой «подгонке» сустава возникают нарушения его фиксации и протез очень быстро разбалтывается. В этом случае уже через 1—3 года может потребоваться повторная операция, и неизвестно, будет ли она успешнее предыдущей.
Но самое главное, что в любом случае, даже при безупречной работе хирурга, искусственный сустав разбалтывается и требует замены максимум через 10—15 лет.
Дело в том, что ножка (штырь) искусственного сустава подвергается постоянной перегрузке и спустя какое-то время нарушается ее фиксация внутри бедренной кости. В какой-то момент, после неудачного движения или нагрузки, ножка сустава может окончательно расшатать нишу внутри бедренной кости, и тогда она начинает «ходить ходуном». С этой минуты нарушается динамическая работа всей конструкции, и разбалтывание идет особенно быстрыми темпами — возобновляются мучительные боли, и возникает необходимость повторного эндопротезирования.
А теперь представьте: если пациенту сделана первая операция в 45 лет, то уже максимум в 55—60 лет потребуется повторная операция со всеми возможными последствиями: инфекциями, осложнениями и т.д.! Причем каждая операция — это серьезный стресс и нагрузка для организма. Естественно, что эндопротезирование целесообразнее делать пациентам старше 50—60 лет.
Читать дальше













