Важно учитывать совместимость гепатопротекторов (табл. 3).
Таблица 3
Совместимость лекарственных средств при заболеваниях печени
(Ю.Б. Белоусов и соавт., 2000 с дополнениями В.Ф. Корсуна и соавт., 2004)
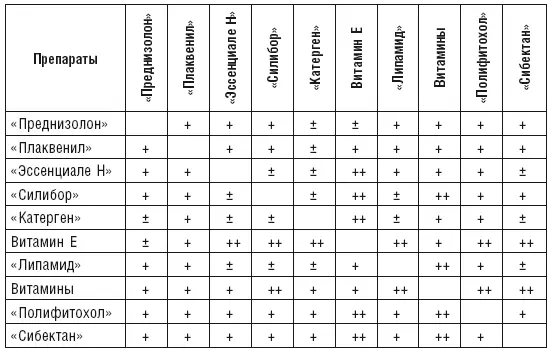
Необходимо учитывать, что алгоритм лечебной тактики не является догматичным, то есть не должен быть абсолютно неизменным у всех больных с хроническими заболеваниями печени.
Холестаз– тяжелый, плохо поддающийся лечению синдром, характеризующийся уменьшением тока желчи и ее поступления в двенадцатиперстную кишку. Условно различают вне- и внутрипеченочный холестаз. В первом варианте речь идет о механической желтухе, обструкции или механическом повреждении внепеченочных желчных путей. При внутрипеченочном холестазе имеется нарушение образования и транспорт желчи в гепатоцитах или патология внутрипеченочных желчных ходов. Наиболее выражен холестаз при первичном и вторичном билиарном циррозе печени (ЦП), первичном склерозирующем холангите, лекарственных, алкогольных и вирусных ХГ и др.
Сложный процесс образования желчи заканчивается ее поступлением в желчные протоки. Условно выделяют также интралобулярныйхолестаз, обусловленный поражением гепатоцитов (гепатоцеллюлярный) и канальцев (каналикулярный), а также экстралобулярный(дуктулярный), связанный с поражением внутрипеченочных желчных междольковых протоков (Э.П. Яковенко и соавт., 1997).
Причинами внутрипеченочного холестаза могут быть вирусы, алкоголь, лекарства, токсиканты, нарушения обмена веществ, беременность и некоторые заболевания (муковисцидоз, альфа-1-антитрипсиновая недостаточность).
Клинически холестаз проявляется наличием кожного зуда, расчесов, желтухи с зеленоватым оттенком, ксантомы или ксантоматоза, темной мочи, стеатореи, увеличенной печени, симптомами почечной недостаточности, появлением язв и эрозий в желудке, кровотечениями и пр.
При холестазе отмечаются выраженные биохимические проявления (табл. 4) с развитием холемии, повышенным содержанием в крови желчных кислот, холестерина, прямого билирубина и уровня ГГТП.
Лечение холестаза в основном патогенетическое. Оно направлено на улучшение транспорта желчи от базолатеральной мембраны гепатоцита до просвета кишки, что способствует уменьшению клинических проявлений (табл. 4).
Кортикостероиды и цитостатики показаны при сочетании холестаза с выраженным невирусным цитолизом или с иммуновоспалительным синдромом. В других случаях холестаза кортикостероиды малоэффективны. Кроме того, длительный прием кортикостероидов усугубляет остеопороз.
Патогенетические подходы к фитотерапии внутрипеченочного холестаза
(Э.П. Яковенко и соавт., 1997 с дополнениями В.Ф. Корсуна и соавт., 2004)
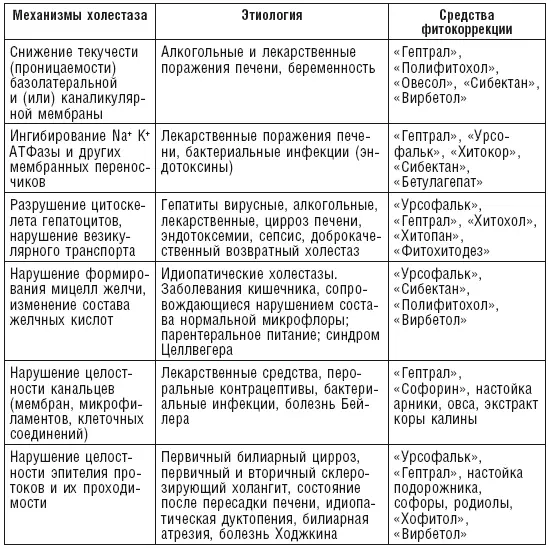
Нецелесообразно назначать желчегонные препараты холеретического действия, так как они, стимулируя желчеобразование, не улучшают экскрецию желчи. Это может усилить зуд, тем более что многие желчегонные (аллохол, холензим и др.) сами содержат желчные кислоты и поэтому могут способствовать росту их уровня в крови. Холекинетики не противопоказаны, но патогенетически они при ХГ и билиарном ЦП не обоснованы. Необходимость в назначении холекинетиков может возникнуть при сопутствующем холецистите и дискинезии желчного пузыря. Также известно, что «Эссенциале Н» может усугубить проявления холестаза из-за повышения уровня фосфолипидов в крови (Н.Б. Губергриц, 2002).
Гепатодепрессивный синдром(гепатоцеллюлярная недостаточность, гепатопривный синдром) – состояние, при котором обнаруживается снижение синтетической функции печени. Он встречается чаще при ЦП. Больной жалуется на кровоточивость (носовые, маточные, кожные («синяки»), общую слабость, тошноту, сонливость и пр.
При обследовании отмечается снижение в крови уровня веществ, которые продуцируются печенью (протромбин, фибриноген, общий белок, гамма-глобулин и др.). Одновременно снижается содержание в крови холестерина, холестерин-эстеров, инкреторных ферментов (холинэстераза и др.) при одновременном увеличении показателей осадочных проб (тимоловой, сулемовой, бромсульфалеиновой и др.).
Нарушения в системе оксида азота служат причиной развития гипердинамического типа кровообращения, прогрессирования асцита, гепаторенального синдрома и вазодилятации. У больного появляется гиперемия конечностей, скачущий пульс, капиллярная пульсация. Периферический кровоток увеличивается за счет кожного кровотока. При этом почечный кровоток значительно уменьшается, но увеличивается сердечный выброс, что проявляется усилением сердечного толчка и развитием тахикардии (Ш. Шерлок, Д. Дули, 1999).
Читать дальше







![Елена Корсун - Фитотерапия для детей. Травы жизни [litres]](/books/389272/elena-korsun-fitoterapiya-dlya-detej-travy-zhizni-l-thumb.webp)






